Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Obstetricia y Ginecología
versión impresa ISSN 0138-600X
Rev Cubana Obstet Ginecol vol.38 no.2 Ciudad de la Habana abr.-jun. 2012
OBSTETRICIA
Repercusión del embarazo en gestantes con diagnóstico de cardiopatía congénita
Repercussion of pregnancy in women diagnosed with congenital heart disease
MSc. Dra. Ileana Chio Naranjo, I MSc. Dra. Elena Guerra Chang,I MSc. Dra. Margeris Yanes Calderón,II Dr. Pedro Román Rubio,I Dr. Jesús Ernesto Pérez Torga,I MSc. Dr. Rodolfo Pérez FelpetoIII
I Hospital Docente Ginecobstétrico "Ramón González Coro". La Habana, Cuba.
II Policlínico Universitario "Ana Betancourt". La Habana, Cuba.
III Hospital Clínico Quirúrgico "Salvador Allende". La Habana, Cuba.
RESUMEN
Introducción: las mujeres cardiópatas estuvieron "condenadas" durante muchos años a no poder asumir la maternidad debido al riesgo incrementado de mortalidad materna que el embarazo representaba para ellas, actualmente el 85 % o más de estas pacientes sobreviven la edad de 18 años, y muchas, dependiendo del tipo específico de la afectación cardiaca y el grado de corrección que se le pueda realizar, pueden tener una expectativa de vida similar a la población general.
Objetivo: describir los resultados perinatales obtenidos en las pacientes embarazadas con diagnóstico de cardiopatía congénita, a partir de la aplicación de un protocolo de trabajo realizado por un grupo multidisciplinario de especialistas.
Métodos: se realizó un estudio descriptivo prospectivo transversal, en el que se analizaron factores clínicos y perinatológicos asociados a las gestantes con cardiopatías congénitas, atendidas en el Servicio de Cardiopatía y Embarazo del Hospital "Ramón González Coro", en el municipio Plaza, provincia La Habana, en el periodo correspondiente entre el 1ro. de enero de 2000 y el de 31 de diciembre de 2010.
Resultados: el 75 % de las pacientes se embarazó antes de los 30 años de edad. El 10,4 % presentó morbilidad de causa obstétrica y entre ellas prevaleció la diabetes gestacional. Hubo agravamiento de la clasificación funcional I al inicio del embarazo a II y III al momento del parto. No hubo recién nacido con diagnóstico de cardiopatía congénita.
Conclusión: con la aplicación del Protocolo de Atención a la Gestante Cardiópata se han logrado resultados perinatales alentadores en la gestante con cardiopatía congénita.
Palabras clave: embarazada, cardiopatía congénita, protocolo de atención.
ABSTRACT
Introduction: for many years, the women presenting with heart disease were "condemned" to not to get pregnant due to the increased risk of maternal mortality caused by it, nowadays the 85 % or more of these patients survives the 18 years old, and many of them, depending on the type specific of cardiac affection and the degree of a potential correction, may to have a life expectancy similar to general population.
Objective: to describe the perinatal results obtained in pregnant patient diagnosed with congenital heart disease, from the implementation of a work protocol conducted by a multidisciplinary group of specialists.
Methods: a cross-sectional, prospective and descriptive study was conducted to analyze the clinical and perinatology factors associated with congenital heart diseases seen in the Heart Disease and Pregnancy Service of the "Ramón González Coro" Hospital of the Plaza municipality of La Habana from January 1, 2000 to December, 31 2010.
Results: the 75 % of patients got pregnants at 30 years old. The 10.4 % had a morbidity of obstetric cause and among them prevailed the gestational diabetes. There was worsening of functional I classification at onset of pregnancy at II and III at delivery. There was not newborn diagnosed with congenital heart disease.
Conclusion: with the implementation of the Protocol of Care to Heart Disease Patient it has been possible to achieve encouraging perinatal results in pregnant presenting with congenital hart disease.
Key words: pregnant, congenital heart disease, care protocol.
INTRODUCCIÓN
Las mujeres cardiópatas estuvieron "condenadas" durante muchos años a no poder asumir la maternidad debido al riesgo incrementado de mortalidad materna que el embarazo representaba para ellas, de ahí que estuviese prácticamente limitado el matrimonio, el embarazo y la lactancia para estas pacientes, sin embargo, Wichman y Perloff,1,2 plantean que se han cometido y se cometen muchos errores terapéuticos, y que es inexacto el aforismo que dice: "En caso de enfermedad del corazón sería preferible que la mujer no se case, que si se casa que no sea madre, que si lo ha sido imprudentemente una o dos veces, no lo sea en adelante, que en caso de parto feliz se guarde amamantar a su hijo". Además, a mediados del siglo pasado más del 90 % de los niños nacidos con cardiopatías congénitas complejas (CC), fallecían antes de la adultez, en la actualidad, gracias a los avances en el campo de la cirugía cardiovascular y de los cuidados intensivos perinatales y pediátricos, esta situación se ha revertido.1-3 Actualmente el 85 % o más de las pacientes cardiópatas sobreviven la edad de 18 años, y muchas, dependiendo del tipo específico de la afectación cardiaca y el grado de corrección que se le pueda realizar, pueden tener una expectativa de vida similar a la población general.4,5 Este incremento en la supervivencia, hace de los adultos con cardiopatía congénita una población en aumento.
La cardiopatía congénita es al nacer, la alteración más frecuentemente encontrada; la asociación entre cardiopatía materna y embarazo es del 1 % (se describen cifras entre 0,2 y 3,7 %), y, cerca del 1 % de los recién nacidos la presentan, existen cifras de prevalencia estimada de 1 millón de pacientes con malformaciones cardiacas congénitas en los EE. UU., y es de aproximadamente 100 000 a 200 000 en el Reino Unido.4 En Chile más de las 2/3 partes de los casos corresponden a valvulopatías de origen reumático, el segundo grupo en frecuencia es la cardiopatía congénita (aproximadamente 10 %).5 En países desarrollados ambas etiologías se presentan con igual frecuencia.6
La mitad aproximada de esta población son mujeres que alcanzan, como habíamos explicado, la edad adulta, por tanto surgen diversas interrogantes: Estas pacientes ¿podrán ser capaces de embarazarse?, si lo logran, ¿podrán desarrollar un embarazo normal?, ya que, ¿cuál es el riesgo para la madre y/o el feto? Además ¿qué probabilidad hay de que la descendencia sea afectada por una cardiopatía congénita?, y muchas otras preguntas más.
La gestación de por sí lleva implícito un ajuste en la hemodinámica materna con el primordial objetivo de brindar una adecuada nutrición al producto en desarrollo. Estos cambios colocan al aparato cardiovascular en el límite superior de su funcionamiento lo que incluso tratándose de corazones sanos, pueden condicionar el desarrollo de síntomas tales como fatiga, disnea, edemas, palpitaciones y otros. Si la función cardiaca es anormal estas variaciones hemodinámicas pueden no ser toleradas.7,8
En Cuba, en los últimos 30 años la frecuencia de cardiopatías congénitas y reumáticas ha disminuido casi en un 50 %, por lo que se aprecia un cambio en el tipo de enfermedad cardiaca.3,4,8 Al mejorar el tratamiento médico y quirúrgico de las cardiópatas congénitas, el especialista que atiende las embarazadas se enfrenta a un espectro que difiere mucho al de hace dos o tres decenios.9-11
En esta investigación se muestran los resultados perinatales obtenidos en las pacientes embarazadas con diagnóstico de cardiopatía congénita, a partir de la aplicación de un protocolo de trabajo realizado por un grupo multidisciplinario de especialistas, con el objetivo de demostrar su importancia para el diagnóstico y seguimiento de este tipo de pacientes 9 (anexo 1).
MÉTODOS
Se realizó un estudio descriptivo prospectivo transversal, en el que se analizaron factores clínicos y perinatológicos asociados a las gestantes con cardiopatías congénitas, atendidas en el Servicio de Cardiopatía y Embarazo del Hospital "Ramón González Coro", en el municipio Plaza, provincia La Habana, en el periodo correspondiente entre el 1ro. de enero de 2000 y el 31 de diciembre de 2010.
Se procedió a encuestar a todas las gestantes cardiópatas atendidas en la consulta especializada, para esta patología, según lo establece el Protocolo de Atención a la Gestante Cardiópata (anexo 2) diseñado y aprobado en el año 2000 por el Hospital "Ramón González Coro", Centro de Referencia Nacional de Cardiopatía y Embarazo; vigente en la actualidad, para un universo de 633 pacientes. Al ser aplicados los criterios de inclusión y exclusión la muestra quedó constituida por 275 gestantes cardiópatas.
Criterios de inclusión:
- Embarazadas portadoras de cardiopatía congénita, diagnosticada o no antes del embarazo.
- Dar su consentimiento informado.
Criterios de exclusión:
- Embarazadas portadoras de cardiopatía congénita en las que no fue posible recolectar toda la información de las historias clínicas de los centros de referencia provinciales para conformar la base de datos diseñada para este estudio.
- Embarazadas portadoras de cardiopatía congénita que se negaron a participar en el estudio.
- Embarazadas portadoras de cardiopatía adquirida.
Como técnica de recolección de datos se utilizó un cuestionario escrito, diseñado al efecto (anexo 2), donde quedan reflejadas las siguientes variables: edad (considerada en años cumplidos en el momento de la investigación), tipo de cardiopatía congénita, clasificación funcional (CF)12 inicial y progresión de la misma al momento del parto, edad gestacional con que terminó el embarazo y la morbilidad obstétrica, cardiovascular y neonatal.
También se tuvieron en cuenta para la realización de esta investigación los resultados recogidos en las historias clínicas respecto a las características y evolución de algún embarazo anterior. Los datos relacionados con el recién nacido proceden de las historias clínicas del Servicio de Neonatología del mismo centro donde se realizó la investigación.
Clasificación funcional (CF) (propuesta por la New York Heart Association (NYHA) como punto de partida y referencia de todas las cardiopatías):12
- Clase I: Asintomática. Sin limitación de la actividad física. La actividad física habitual no causa fatiga, disnea o angina.
- Clase II: Disnea de grandes esfuerzos. Limitación moderada de la actividad física. La actividad física habitual sí produce síntomas.
- Clase III: Disnea de mínimo esfuerzo. Marcada limitación de la actividad física. Alivio solo en reposo, ya que actividades menores a las habituales causan síntomas.
- Clase IV: Disnea de reposo. Incapacidad para desarrollar cualquier actividad física, incluyendo la habitual. Los síntomas se presentan incluso en reposo.
Procesamiento y análisis de la información:
La información obtenida se llevó al ordenador personal Pentium IV, con ambiente de Windows Vista, se almacenó en una base de datos creada por el programa Microsoft Excel. Se crearon tablas para buscar asociación entre las distintas variables estudiadas. Los resultados se muestran en tablas, en números y porcentajes, para su análisis y discusión. Se aplicaron medidas de tendencia central y dispersión (media aritmética y desviación estándar).
RESULTADOS
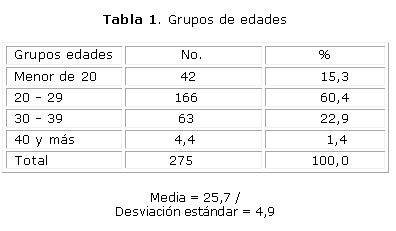
En la tabla 1 se presentan los grupos de edades en los cuales fueron agrupadas las gestantes cardiópatas, se apreció que en más del 75 % el embarazo se presentó antes de los 30 años de edad y en el 22,9 % entre los 30 y 39 años.
Los diferentes tipos de cardiopatías congénitas encontrados durante el estudio se reflejan en la tabla 2, se destacó la comunicación interventricular (CIV) con el 26,5 %, la comunicación interauricular (CIA) para el 24,4 % y la tetralogía de Fallot (10,2 %), las dos primeras representan el 50,9 % y al sumársele las portadoras de Tetralogía de Fallot dicha cifra alcanza el 61 %.
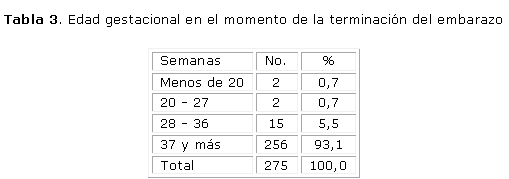
La edad gestacional en el momento de la terminación del embarazo se relaciona en la tabla 3 donde se constata que en 256 casos que representan el 93,1 %, el parto se produjo con 37 sem o más. Sin embargo, en 15 casos para el 5,5 %, la terminación del embarazo se produjo entre las 28 y 36 sem de edad gestacional, período que todos conocemos como de prematuridad y los marcados riesgos que en los neonatos se produce. Los 4 casos en los que se interrumpió el embarazo antes de las 27 sem fue por existir algún compromiso para la vida de la gestante de continuar con la gestación.
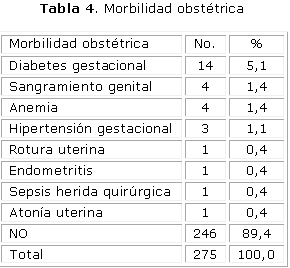
En la tabla 4 se señala la morbilidad obstétrica encontrada durante la investigación, llama la atención que en 29 casos, los que representan el 10,4 % del total, se encontró morbilidad de causa obstétrica y entre ellas prevaleció la diabetes gestacional, que representa el 5,1 %, seguida del sangramiento genital y anemia con 4 casos cada uno para el 1,4 % y de la hipertensión gestacional con el 1,1 %.
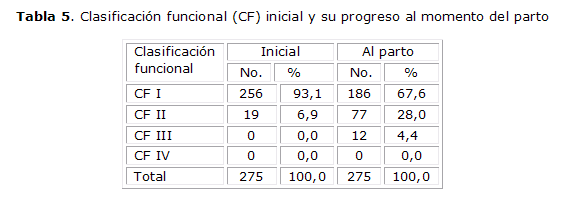
La tabla 5 muestra el progreso de la clasificación funcional que el embarazo condicionó en las pacientes estudiadas, se encontró que la clasificación funcional (CF I), que al inicio del embarazo era de un 93,1 % (256 gestantes), en el momento del parto se redujo a 186 casos para un 67,6 %, pero a expensas del agravamiento hacia la clasificación funcional II o III. De ahí que la CF II progresara de un 6,9 % a un 28 % y que se clasificaran 12 gestantes como CF III, cuando al inicio del embarazo esta clasificación estaba en 0. No se incluyeron pacientes dentro de la CF IV.
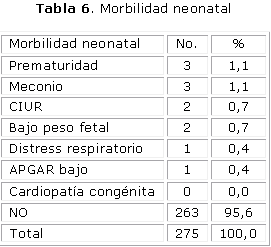
En la tabla 6 se refleja cómo en 263 pacientes que representan el 95,6 % no se presentaron complicaciones neonatales y que, en los 12 casos (4,4 %) en las que se presentaron, fueron la prematuridad y el meconio con 3 casos cada uno para el 1,1% respectivamente, las más frecuentes. No se constató ningún caso de cardiopatía congénita en los recién nacidos.
DISCUSIÓN
Cuando se consultó la mejor edad para que una paciente portadora de una cardiopatía congénita se embarace, existe consenso en los autores estudiados12-16 de que las cardiopatías son enfermedades que en sentido general tienden a empeorar con la edad por lo cual se recomienda que las mujeres, con cualquier tipo de cardiopatía, que deseen embarazarse lo hagan precozmente. En este estudio la media de la edad en que se embarazaron las cardiópatas congénitas fue de 25,7 años con una desviación estándar de 4,9 la cual es una edad óptima, en sentido general, este resultado también puede verse favorecido en el estudio por el franco desarrollo de la cirugía cardiovascular los que ha permitido que la vida de las cardiópatas logre llegar a la edad fértil.16 Este promedio es inferior al reportado por Gutiérrez Aliaga17 el cual en su estudio sobre cardiópatas, en general, encontró una edad media de 26,8 años con una desviación estándar de 6,8.
El hecho de que un porcentaje tan elevado de pacientes portadoras de cardiopatías congénitas, más del 61 % según este estudio, logren embarazarse, aproximándose al porcentaje de pacientes con cardiopatías adquiridas (75-80 %),16-18 habla a favor de los resultados obtenidos en las pacientes portadoras de cardiopatías congénitas intervenidas quirúrgicamente de sus respectivas patologías cardiovasculares, las cuales no solo logran arribar a la edad fértil sino además desarrollan uno o más embarazos.12,13,16,17 También es válido mencionar cómo a partir de la creación del Protocolo de Atención a la Gestante Cardiópata en el año 2000, las expectativas de vida de estas pacientes ha aumentado considerablemente.
La morbilidad obstétrica detectada en el estudio, con excepción de la rotura uterina ocurrida en un caso con cesárea anterior fue bastante benigna, ya que los autores reportan desórdenes hipertensivos severos y eventos tromboembólicos graves, infartos y disecciones de arterias coronarias, necesidad de uso de tocolíticos en el trabajo de parto y de repetidas dosis de esteroides en la prevención del distress respiratorio fetal, necesidad de cierre de valvulotomía mitral en trabajo de parto e incluso muertes maternas, durante el embarazo y el trabajo de parto, etc.,12,13,18-23 eventos que no se recogen entre los resultados de este estudio, donde el 89,3 % (246) de los casos no presentó morbilidad obstétrica. Sin embargo, no podemos decir lo mismo respecto a la morbilidad cardiovascular, la cual se ve reflejada en el progreso que tuvieron las gestantes, según la clasificación funcional, desde el inicio del embarazo hasta el momento del parto, lo cual está en franca concordancia con el planteamiento de todos los autores revisados, respecto a que deben ser estudiadas previamente las pacientes cardiópatas antes de permitirle un embarazo, aunque sea muy deseado, ya que si bien la cardiopatía influye seriamente en el embarazo y sus resultados perinatales, el embarazo la agrava funcionalmente también.9-14,22,23 Además los cambios hormonales que se producen durante el embarazo no solo pueden provocar desarreglos funcionales cardiovasculares sino además pueden causar desarreglos estructurales en la pared de los vasos sanguíneos, incluyendo los de menos fibras elásticas, etc., pueden provocar infartos del miocardio, complicaciones tromboembólicas, hasta disecciones coronarias espontáneas de menor o mayor cuantía, con requerimientos de realización para su mejor diagnóstico y tratamiento de maniobras intervencionistas que de por sí condicionan también morbilidad y/o mortalidad cardiovascular.12,13,15,16,21-23
No se encontró después del nacimiento ni en los 15 días posteriores ninguna cardiopatía congénita en los recién nacidos de estas madres, que tienen, como es conocido, una probabilidad mayor de presentarlas cuando se comparan con la población general. Los resultados de esta investigación en cuanto a morbilidad neonatal difieren significativamente de los reportados por Khairy, el cual señaló haber encontrado en su estudio un 22,4 % de eventos neonatales adversos, encabezados por el nacimiento pre término seguido del CIUR.24 Además no se relacionan tampoco con lo reportado por Drenthen y otros, los cuales encontraron en su estudio una morbilidad neonatal elevada dada por un 16,3 % de nacimientos pretérminos y un 12,2 % de pequeños para su edad gestacional, pero más preocupante fue el haber encontrado un 8,4 % de cardiopatías congénitas que se correlaciona con estudios anteriores realizados en pacientes portadoras de cardiopatías congénitas,25 lo que les permite recomendar que toda paciente portadora de una cardiopatía congénita debe ser valorada y asesorada por un equipo multidisciplinario que incluya cardiólogos, obstetras, pediatras y genetistas, entre todos llegar a un consenso del mejor momento para el embarazo, en caso de que este sea recomendado.
Con la aplicación del Protocolo de Atención a la Gestante Cardiópata se han logrado resultados perinatales alentadores en la gestante con cardiopatía congénita. La morbilidad cardiovascular fue alta en el estudio, repercutió en el embarazo, fundamentalmente, en la progresión y agravamiento de la clasificación funcional de estas. Aún en las cardiopatas congénitas embarazadas la morbilidad general es muy elevada.
Debe constituirse un grupo multidisciplinario, pregestacional, con la participación de cardiólogos, obstetras, pediatras y genetistas fundamentalmente, que clasifiquen, evalúen y asesoren a la mujer con una cardiopatía congénita, y aconsejen si debe o no embarazarse y el momento óptimo para hacerlo.
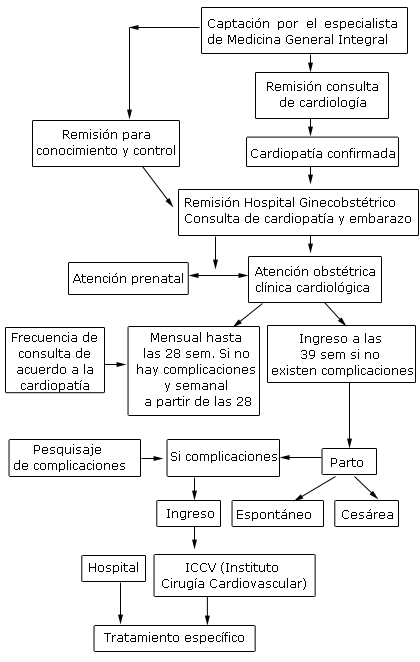
Protocolo para la atención de la gestante cardiópata o con sospecha de cardiopatía. Hospital Ginecobstétrico Ramón González Coro (Figura).
Encuesta cardiopatía y embarazo
Nombre____________________ Edad______ HC__________
Área de salud________ Provincia ______________
Antecedentes obstétricos G___P___A____
Cardiopatía: Tipo__________ Tratamiento_______
Diagnóstico: Antes del embarazo: sí___ no___
Durante el embarazo: sí__ no___
Si antes del embarazo:
Complicaciones en el embarazo anterior: sí___ no___
¿Cuándo?
Anteparto ____ Intraparto ____ Posparto _____
Parto anterior: Edad gestacional _____ Peso del RN _________ gramos
Vía del parto ______________________RN vivo sano________ Cardiopatía: sí _____ no_____
Muerte fetal_____ Muerte neonatal________
Causa
Si diagnóstico en embarazo actual: EG al mismo___________
EG en la primera consulta___________
Síntomas y signos que motivaron la sospecha_____________________
Complicaciones en embarazo actual y tratamiento
Anteparto_________________ Trimestre________________
Intraparto_________________
Posparto__________________
Clasificación evolutiva (NYHA)
Parto: EG____ Espontáneo_______ Inducido_______ Cesárea_______
Sufrimiento fetal: No SFA____ Alt.fcf______ meconio_____ ambas_______
Uso de oxitocina: sí__ no__
Modo de nacimiento: Espontáneo_____ Instrumentado_____ Cesárea____
Peso del RN _______gr Apgar___ Sano____ Patológico____ ¿Cuál?_____
Mortalidad Fetal _____ Neonatal_____ Causa_____
Complicaciones en el puerperio: sí__ no___ causa__
Remisión a terapia: sí__ no___ causa______
Días de estadía:
REFERENCIAS BIBLIOGRÁFICAS
1. Wichman CL. Congenital Heart Disease Associated With Selective Serotonin Reuptake Inhibitor Use During Pregnancy. Mayo Clin Proc. 2009;84(1):23-7.
2. Perloff JK. Congenital heart disease in adults. A new cardiovascular subspecialty. Circulation. 1991;4:1881-90.
3. Stout K. Pregnancy in women with congenital heart disease: the importance of evaluation and counseling. Heart. 2005;91:713-4.
4. Meijer JM, Pieper PG, Drenthen W. Pregnancy, fertility, and recurrence risk in corrected tetralogy of Fallot. Heart .2005;91:801-5.
5. Uebing A, Steer P, Yentis S, Gatzoulis MA. Pregnancy and congenital heart disease. BMJ. 2006;332:401-6.
6. James AH, Jamison MG, Biswas MS, Brancazio LR, Swamy GK, Myers ER. Acute myocardial infarction in pregnancy. Circulation. 2006;113:1-8.
7. Mario B, Gran F, Pijuan A, Jiralt G, Ferrer Q, Bestrian P, et al. Embarazo y Cardiopatias congénitas. Rev Esp Cardiol. 2008;61:236-43.
8. Steer PJ, Gatzoulis MA, Baker PN. Heart disease and pregnancy. London: RCOG Press. 2006;3:21-9.
9. Trojnarska O, Plaskota K. Therapeutic methods used in patients with Eisenmenger syndrome. Cardiology Journal [serie en Internet]. 2009 [consultado 20 Jul 2011];16(6). Disponible en: http://search.ebscohost.com/login.aspx?direct=true&db=mnh&AN=19950085&lang=es&site=ehost-live
10. Dhenjal MK. Conception in women with heart disease. In: Star PJ, Gatzoulis MA, Baker P, editors. Heart Desease and pregnancy London: RCOG 2006,3:9-26.
11. Stout KK, Otto CM. Pregnancy in women with valvular heart disease. Heart 2007;93;552-8.
12. Vázquez Cabrera J. Cardiopatía y embarazo. En: Embarazo, parto y puerperio. Principales complicaciones. La Habana: ECIMED; 2010. p. 256-72.
13. González I, Armada E, Díaz J, Gallego P. Guías de la Sociedad Española de Cardiología en la gestante con cardiopatía. Rev Esp Cardiol. 2000;53:1474-95.
14. Arias F. Cardiac disease and pregnancy. Practical guide to high risk pregnancy and delivery. Mosby. 2004;3:213-29.
15. Bhagwat AR, Engel PJ. Heart disease and pregnancy. Cardiol Clin. 2005;13(2):163-78.
16. Pijuan A, Gatzoulish M A. Embarazo y Cardiopatía. Rev Esp Cardiol. 2006;59(9):971-84.
17. Gutiérrez Aliaga Y. Resultados perinatales en el Servicio de Cardiología [tesis para optar por el Título de Especialista de I Grado en Obstetricia y Ginecología]. Hospital Docente Ginecobstétrico "Ramón González Coro". La Habana; 2010.
18. Peset AM. Cardiopatías congénitas y embarazo. ¿Qué sabemos en el 2008? Rev Esp Cardiol. 2008;61(3):225-8.
19. Siu S, Colman JM. Cardiovascular problems and pregnancy: An approach to management. Cleveland Clinic Journal of Medicine. 2004;71(12):122-6.
20. Head CE, Thorne SA. Congenital heart disease in pregnancy. Postgrad Med J. 2005;81:292-8.
21. Clark SL, Phelan JP. Labor and delivery in presence of mitral stenosis: central hemodynamic observation. Am J Obstet Gynecol. 2006;152:984.
22. Expert Consensus Document on management of cardiovascular diseases during pregnancy. Eur Heart J. 2003;24:761-81.
23. Román Rubio PA, Pérez Torga JE, Guerra Chang E. Síndrome de Eisenmenger y embarazo. Rev Cubana Obstet Ginecol. 2011 [consultado 20 Jul 2011];37(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138600X2011000200013&lng=es&nrm=iso&tlng=es
24. Khairy P. Pregnancy outcomes in women with congenital heart disease. Circulation. 2006;113(4):517-24.
25. Drenthen W, Pieper PG, Ploeg M. Risk of complications during pregnancy after Senning or Mustard (atrial) repair of complete transposition of the great arteries. Eur Heart J. 2005;26:2588-95.
Recibido: 3 de enero de 2012.
Aprobado: 18 de enero de 2012.
Ileana Chio Naranjo. Hospital Docente Ginecobstétrico "Ramón González Coro". Ave. 21 e/ 4 y 6, municipio Plaza. La Habana, Cuba. Autora para la correspondencia: Dra. Margeris Yanes Calderón. Correo electrónico: marge.yanes@infomed.sld.cu