Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina Militar
versión On-line ISSN 1561-3046
Rev Cub Med Mil vol.45 no.3 Ciudad de la Habana jul.-set. 2016
ARTÍCULO ORIGINAL
Complicaciones intrahospitalarias del infarto del miocardio con elevación del segmento ST
In-hospital complications of ST-segment elevation myocardial infarction
Geovedy Martínez García, Roger Ravelo Dopico
Hospital Militar Central "Dr. Carlos Juan Finlay". Servicio de Cardiología. La Habana, Cuba.
RESUMEN
Introducción: el infarto con elevación del segmento ST es uno de los diagnósticos más frecuentes de los ingresos en unidades de cuidados intensivos en cualquier institución de salud cubana.
Objetivo: analizar los principales factores de riesgo relacionados con el infarto agudo del miocardio y sus complicaciones intrahospitalarias, así como los predictores de estas complicaciones.
Métodos: estudio descriptivo, longitudinal y prospectivo desde 2013 hasta 2016 que incluyó a 272 pacientes consecutivos que ingresaron en la Unidad de Cuidados Coronarios Intensivos del Hospital Militar Central "Dr. Carlos J. Finlay" con el diagnóstico de infarto agudo de miocardio con elevación del segmento ST.
Resultados: La edad media fue de 63,4 ± 11,7 años, predominó el sexo masculino (61,8 %). Los principales factores de riesgo: hipertensión arterial y tabaquismo (66,5 % en ambos casos). Del total de pacientes, 109 sufrieron complicaciones intrahospitalarias, la angina postinfarto fue la más frecuente (34,9 %). El shock cardiogénico y las complicaciones mecánicas se asociaron significativamente con la mortalidad intrahospitalaria (p = 0,007 y p < 0,001, respectivamente). La edad ≥ 60 años, la clase funcional Killip-Kimball ≥ II y la no realización de intervención coronaria percutánea constituyeron factores pronósticos de eventos adversos durante el ingreso.
Conclusiones: las complicaciones intrahospitalarias del infarto agudo de miocardio con elevación del segmento ST no son frecuentes. Existen factores pronóstico de complicaciones como la edad avanzada, clase funcional Killip-Kimball ≥ II y la no realización del intervención coronaria percutánea.
Palabras clave: infarto agudo del miocardio; complicación; factores de riesgo coronario; factor pronóstico.
ABSTRACT
Introduction: ST-segment elevation acute myocardial infarction is one of the most frequent diagnoses of admission in intensive care units at any health institution in our country.
Objective: Analyze the principal risk factors related with the acute myocardial infarction and its complications in the admission, as well as these complications predictors.
Method: A descriptive, prospective study was conducted in 272 consecutive patients who were admitted in Coronary Intensive Care Unit of Dr. Carlos J. Finlay Central Military Hospital. ST-segment elevation myocardial infarction was their diagnosis. They period studied was from September 2013 to August 2016.
Results: The patients` median age was 63.4 ± 11.7 years, and 168 (61.8 %) were male. The main risk factors were hypertension and smoking (66.5 % in both cases). One hundred nine (109) patients suffered complications in hospital; the post-infarct angina was the most frequent (34.9 %). The association among cardiogenic shock and mechanical complications with mortality was significant (p< 0.007 and p< 0.001, respectively). Independent associations were found between age ? 60 years, the Killip-Kimball functional classification ? II, non-performing percutaneous coronary intervention were prognostic factors for adverse events during admission.
Conclusions: The complications of ST-segment elevation myocardial infarction during hospital admittance are not frequent. There are prognosis factors of complications like advanced age, functional Killip-Kimball classification ? II and non-performing percutaneous coronary intervention.
Keywords: acute myocardial infarction; complications; factors of coronary risk; prognosis factor.
INTRODUCCIÓN
Las enfermedades cardiovasculares representan la primera causa de morbilidad, de mortalidad, de demanda de atención médica y de hospitalización en la edad adulta. A inicios del siglo XX, estas suponían menos del 10 % de todas las muertes en el mundo, y ya en el presente siglo son las responsables de casi la mitad de ellas en los países desarrollados; así como del 25 % en los países en vías de desarrollo.1 En las dos primeras décadas de este milenio, se estima que en América del Sur y el Caribe la cardiopatía isquémica (CI), una de las formas de presentación de las enfermedades cardiovasculares, va a causar tres veces más muertes y discapacidades que las enfermedades infecciosas.2
Teniendo en cuenta los datos del Anuario Estadístico Nacional 2015 en Cuba, se puede afirmar que las enfermedades del corazón aparecen como la primera causa de muerte (218,3 x 100 000 habitantes); dentro de ellas, la CI ocupa el primer lugar (149,4 x 100 000 habitantes). En el año 2015, se produjeron 16 774 muertes por enfermedad coronaria en Cuba, 494 fallecidos más, comparado con el año 2014.3
Se entiende por síndromes coronarios agudos a la constelación de presentaciones agudas de la enfermedad coronaria. Dentro de este síndrome, existen dos formas clínicas: el síndrome coronario agudo con elevación del segmento ST que incluye al infarto agudo del miocardio (IAMCEST) y la angina variante o de Prinzmetal y el síndrome coronario agudo sin elevación del segmento ST, compuesto fundamentalmente por la angina inestable en todas sus variantes de presentación (angina de reposo, angina de esfuerzo, de reciente comienzo, angina de empeoramiento progresivo, angina post-IAM, angina posrevascularización miocárdica y angina posangioplastia coronaria transluminal percutánea) y el IAM sin elevación del segmento ST.4
La aterosclerosis coronaria es -prácticamente en la totalidad de los casos- el proceso subyacente responsable de las manifestaciones clínicas de la CI.5,6 La etiología de este proceso es compleja y multifactorial, considerándose como el resultado de la interacción entre una carga genética predisponente y determinados factores ambientales.7,8 De esta forma, la aterosclerosis coronaria está íntimamente relacionada con determinados hábitos de vida y ciertas características personales. Son los llamados factores de riesgo de la enfermedad aterosclerótica, pues su presencia se asocia a una probabilidad aumentada de padecer dicha enfermedad y sus consecuencias.7
La mortalidad del IAM está influenciada por muchos factores, entre ellos: la edad, la clase Killip, el retraso en la aplicación del tratamiento, el tipo de tratamiento, la historia previa de infarto de miocardio, diabetes mellitus, insuficiencia renal, el número de arterias coronarias afectadas, la fracción de eyección y el tratamiento.9
Dado que el riesgo de una complicación importante por un cateterismo cardiaco es inferior al 1 %, con una mortalidad menor del 0,08 %; hay pocos pacientes a los que no se les pueda explorar de forma segura en un laboratorio de hemodinamia. Los avances en técnicas, equipos, stents y tratamientos coadyuvantes han permitido que las intervenciones coronarias percutáneas (ICP) sean un procedimiento seguro y habitual para los pacientes con IAM y anatomía coronaria adecuada.10
El IAMCEST es uno de los diagnósticos más frecuentes de los ingresos en unidades de cuidados coronarios intensivos o unidades de terapia intensiva en cualquier institución de salud cubana. 11 El impacto económico del tratamiento farmacológico es insostenible aún para los países desarrollados, y los beneficios obtenidos son similares a los logrados con hábitos y estilos de vida saludables en los programas de salud. En el campo de la medicina preventiva, el Sistema de Salud Cubano se ha encaminado a la detección y modificación de los factores de riesgo coronario antes expuestos, pero aún queda camino por recorrer para alcanzar la comprensión necesaria en la población.
El presente estudio tiene como objetivo analizar los principales factores de riesgo relacionados con su aparición y sus complicaciones intrahospitalarias, así como los predictores de estas complicaciones en la Unidad de Cuidados Intensivos del Hospital Militar Central "Dr. Carlos J. Finlay" (2013-2016).
MÉTODOS
Se realizó un estudio descriptivo, longitudinal y prospectivo desde septiembre del 2013 hasta el primero de agosto del 2016. En él se incluyeron 272 pacientes consecutivos que ingresaron en la Unidad de Cuidados Coronarios Intensivos del Hospital Militar Central "Dr. Carlos J. Finlay" con el diagnóstico de infarto agudo de miocardio con elevación del segmento ST, tomando en cuenta los criterios de la Tercera definición universal del infarto del miocardio.12
En una ficha digital se registró de forma prospectiva, para cada paciente, distintas variables clínicas y epidemiológicas: edad, sexo, antecedentes personales (diabetes mellitus, hipertensión, dislipidemia, tabaquismo, infarto cardiaco y accidente cerebrovascular), y la clase Killip-Kimball al ingreso. Se registró también la localización electrocardiográfica del infarto, la terapia de reperfusión empleada (fibrinólisis o ICP), la estadía hospitalaria, las complicaciones intrahospitalarias y el estado al egreso (vivo o fallecido).
- Localización del IAMCEST: anteroseptal, anterolateral, anterior extenso, inferior, inferolateral.
- Complicación intrahospitalaria del IAM: arritmias, angina post IAM, insuficiencia cardiaca congestiva, choque cardiogénico, infarto del ventrículo derecho, reinfarto, complicaciones mecánicas (comunicación interventricular, rotura de pared libre, rotura de músculo papilar), pericarditis aguda, otras complicaciones (propias del tratamiento).
La información fue procesada por el sistema estadístico STATISTIC v 7.0 (StatSoft, Inc, Oklahoma, Estados Unidos). Se realizó un análisis univariado. Para el análisis de las variables cuantitativas se utilizó la prueba de T de Student. Las variables cualitativas se analizaron con el test de chi cuadrado o la prueba exacta de Fisher. Para el análisis de la supervivencia hospitalaria se utilizó la curva de Kaplan-Meier. Finalmente se realizaron modelos univariables para buscar predictores de complicaciones intrahospitalarias. El nivel de significación estadística utilizado fue de p< 0,05. Los resultados se expresaron en porcentajes y valores medios ± desviación estándar en forma de tablas y gráficos.
RESULTADOS
En el estudio se incluyeron 272 pacientes. La edad media fue de 63,4 ± 11,7 años. La muestra reunió 168 hombres y 104 mujeres (61,8 % y 38,2 %, respectivamente). En ambos sexos predominó el grupo etario de 50 a 70 años (tabla 1).
En la distribución de pacientes de acuerdo a los principales factores de riesgo coronario y antecedentes personales, se observó una alta prevalencia de HTA (66,5 %), seguido por diabetes mellitus y el antecedente de infarto cardiaco previo (22,4 % y 19,5 %, respectivamente). Si tenemos en cuenta los pacientes que se eran fumadores en el momento del ingreso; así como aquellos que fumaron en algún momento de su vida, el tabaquismo constituyó un factor de riesgo en más de la mitad de la muestra (66,5 %), como se puede observar en la tabla 1.
En lo que respecta a la localización del infarto, 152 casos (55,9 %) fueron de cara inferior y 103 casos (37,9 %) de cara anterior. De acuerdo a la clasificación funcional observada a la llegada al centro de urgencias, 37 pacientes (13,6 %) presentaron una clasificación de Killip-Kimball clase II o superior. En cuanto al tratamiento de reperfusión miocárdica, a 162 pacientes (59,6 %) se les aplicó tratamiento fibrinolítico y a 70 pacientes (25,7 %) se les realizó ICP. La estadía hospitalaria promedio fue de siete días (tabla 1). En la tabla 2 se muestra la incidencia de complicaciones intrahospitalarias estratificada por el estado al egreso.
Del total de pacientes, 109 casos (40,1 %) sufrieron alguna complicación. En 14 casos, las complicaciones fueron fatales, resultando en una mortalidad total del 5,1 %, para esta serie. La angina postinfarto se constituyó en la complicación intrahospitalaria más frecuente, la cual se presentó en 16 casos (34,9 %) del total de infartos, seguido por los casos de choque cardiogénico y arritmias (15,6 % y 14,7 %, respectivamente). A pesar de que no fueron las más frecuentes, el shock cardiogénico y las complicaciones mecánicas resultaron las únicas complicaciones asociadas con mortalidad intrahospitalaria (p= 0,007 y p< 0,001, respectivamente).
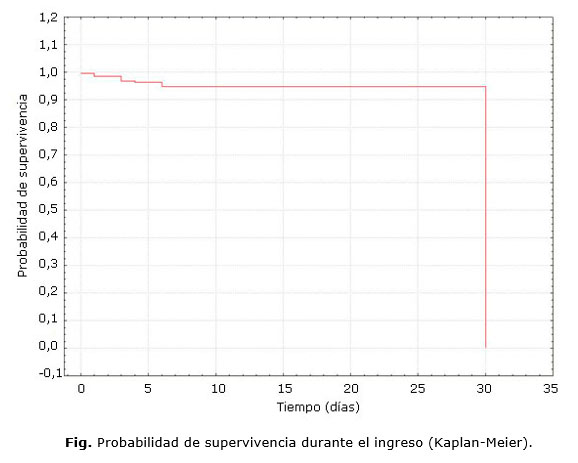
En la figura presentamos la curva de supervivencia de los pacientes durante el ingreso intrahospitalario; se observa que la curva disminuye en los primeros seis días y luego se mantiene plana hasta el egreso. Esto corrobora que las complicaciones intrahospitalarias mortales son más frecuentes en los seis días a partir del evento isquémico.
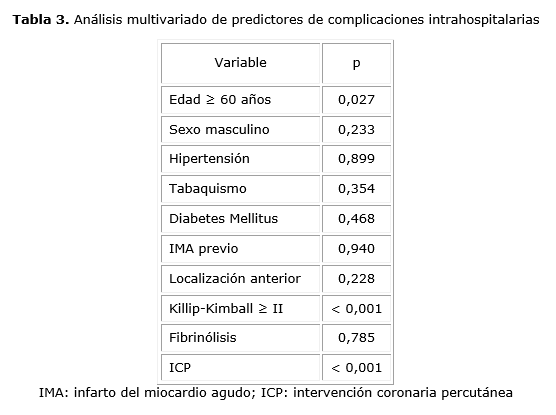
Por último, realizamos un análisis multivariado para reconocer los factores pronósticos de complicaciones intrahospitalaria. En él se observó que de todas las variables estudiadas, solo la edad ≥ 60 años (p= 0,027), la clasificación funcional Killip-Kimball clase II o superior (p< 0,001) y la no realización de ICP (p< 0,001) fueron asociadas significativamente con eventos intrahospitalarios (tabla 3).
DISCUSIÓN
El infarto agudo de miocardio es una de las causas más comunes de morbimortalidad en todo el mundo. Por ello es importante contar con una caracterización del mismo en la institución para minimizar los daños miocárdicos e instaurar el tratamiento adecuado. En los últimos años han surgido nuevas posibilidades en el diagnóstico y tratamiento del infarto agudo de miocardio con elevación del segmento ST y sus complicaciones. Además, se ha producido una profunda transformación en la organización del sistema sanitario particularmente en aspectos relacionados con la atención del paciente con dolor torácico no traumático, tanto en el área prehospitalaria como hospitalaria.
En el Framingham Heart Study, referenciado por Canto y otros, las mujeres con enfermedad coronaria presentaron con mayor frecuencia angina de pecho estable o inestable; mientras que en los hombres, fueron más comunes el IAM y la muerte súbita cardíaca.13 Las diferencias relacionadas con la edad y el sexo podrían obedecer -en parte- al efecto protector de los estrógenos. No obstante, las mujeres que presentan arteriosclerosis antes de los 75 años podrían ser particularmente vulnerables a tener una enfermedad más agresiva. La información en conjunto sugiere que las mujeres de mediana edad y premenopáusicas y que las enfermas de mayor edad que sufren un IAM representan un grupo muy heterogéneo en cuanto a los mecanismos subyacentes y a los factores de riesgo. Los hombres tienen mayor riesgo de infarto de miocardio que las mujeres, y los sufren a una edad más joven. Incluso tras la menopausia, si bien aumenta la tasa de muerte por cardiopatía entre las mujeres, no es tan elevada como entre los hombres. Esto pudiera ser la respuesta al predominio del sexo masculino en este estudio.
Por lo general, las mujeres con síndromes coronarios agudos suelen ser de más edad que los hombres. No obstante, para comprender con precisión el efecto del sexo y de la edad podrían ser necesarios estudios prospectivos específicamente diseñados para comparar las diferencias clínicas. Algunos trabajos anteriores también mostraron que el IAM que sucede a edades más tempranas (> 60 años), se asocia con un mayor riesgo de mortalidad entre las mujeres, respecto de los hombres.14
Cuatro de cada cinco personas que mueren de cardiopatía coronaria tienen ≤ 65 años.15 Este planteamiento concuerda con los resultados alcanzados, donde la edad promedio de ocurrencia del IMA fue similar. De igual forma, en España, los resultados del estudio PRIAMHO demuestran que aproximadamente la mitad de todos los pacientes que ingresan en las unidades coronarias por IAM tienen una edad < 65 años y, de ellos, un 15 % son < 75 años.16
El riesgo de infarto de miocardio de los fumadores es más del doble que el de los no fumadores. El tabaquismo es el principal factor de riesgo para la muerte súbita de origen cardiaco y los fumadores tienen de dos a cuatro veces más riesgo que los no fumadores. Los fumadores que tienen un infarto tienen mayor probabilidad de morir y de morir súbitamente (en la primera hora).15 De alguna manera, esto pudiera explicar por qué más de la mitad de los pacientes estudiados eran fumadores en el momento del evento o habían fumado en alguna etapa de su vida.
Existe evidencia de que los pacientes con historia de hipertensión arterial tienen un riesgo seis veces mayor de desarrollar insuficiencia cardíaca que aquellos sin antecedentes de ser hipertensos. El hecho de que la HTA fue el antecedente más frecuente en la muestra estudiada era de esperar si se tiene en cuenta que en un plazo más o menos corto de tiempo, si se mantiene la hipertrofia ventricular izquierda va a propiciar la aparición de complicaciones. Dentro de estas se encuentran, fundamentalmente: la afectación de la función ventricular, que puede llegar a originar una insuficiencia cardíaca congestiva; aumento del consumo de oxígeno miocárdico, que comporta una disminución de la reserva coronaria y aparición de isquemia miocárdica sin que exista necesariamente estenosis de las arterias coronarias epicárdicas; y por último, aparición de arritmias cardíacas, tanto supraventriculares como ventriculares, que pueden llegar a producir la muerte súbita.17
De igual forma, la DM aumenta en gran medida el riesgo de desarrollar una enfermedad cardiovascular, aun cuando los niveles de glucosa estén bajo control, ya que existe un aumento del riesgo de cardiopatía e ictus cerebral. Alrededor de los dos tercios de las personas con diabetes mueren de alguna enfermedad cardiaca o cardiovascular.18
Las alteraciones estructurales y funcionales de los distintos componentes cardíacos (músculo, sistema específico de conducción, aparato valvular y pericardio) pueden complicar la evolución del paciente que ha sufrido infarto de miocardio tanto en la fase aguda como posteriormente. Estas complicaciones han disminuido de forma importante gracias a las estrategias de reperfusión precoz, tanto farmacológicas como percutáneas que se emplean en la actualidad. En la fase aguda, son de particular relevancia las complicaciones arrítmicas, las complicaciones mecánicas y la disfunción miocárdica aguda. Muchas de estas complicaciones están interrelacionadas, de forma que la insuficiencia cardíaca puede ser la manifestación de una complicación mecánica o de isquemia residual significativa y no sólo de la existencia de daño miocárdico extenso, y algunas arritmias que complican el IAM reflejan disfunción ventricular. En cuanto a la presentación de las complicaciones en nuestro trabajo, coinciden con diferentes estudios, donde sitúan a las arritmias, la angina post IAM y el choque cardiogénico como las más frecuentes.18-19
La mortalidad temprana por IAM ha disminuido en los tres últimos decenios. Antes de la creación de las Unidades Coronarias era de un 30 %; la desfibrilación, la protección del miocardio isquémico y la reperfusión coronaria temprana la disminuyeron aún más. 21 Durante los últimos años, se han hecho numerosos trabajos con este tema, y se han encontrado letalidades intrahospitalarias de 18 %, 16,7 % y hasta 10 %.22-26
El problema de la supervivencia para pacientes que sufren un IAM tiene varios enfoques, porque sobre este aspecto influyen numerosos factores. El tiempo es un parámetro muy importante, la demora por parte del paciente en reconocer los síntomas y solicitar atención médica, o la que sufre el paciente si los síntomas no son reconocidos por el médico al que acude, o la que se produce durante la transportación al centro hospitalario pueden motivar la presentación de complicaciones inmediatas e incluso la muerte. El tipo de tratamiento que se impone es otro de los factores que resulta de extrema importancia en los resultados que se obtendrán en lo que a supervivencia se refiere.9,25
El choque cardiogénico, una vez disminuida la mortalidad arritmogénica, se ha situado como la primera causa de muerte tras un IAM. En el caso de los pacientes fallecidos por choque cardiogénico, los autores consideran necesario recordar que este constituye la más grave y comúnmente fatal complicación del infarto agudo de miocardio.27 En nuestro trabajo se encontró asociación significativa entre la mortalidad intrahospitalaria y el choque cardiogénico y las complicaciones mecánicas, lo cual coincide con lo antes descrito.
Por último, la asociación significativa entre la edad ≥ 60 años, la clase funcional Killip ≥ II y la no realización de ICP con la ocurrencia de complicaciones intrahospitalarias del IAMCEST coinciden con los estudios revisados y descritos con anterioridad.13-16
La limitación más importante de este estudio es que no ofrece un reflejo de la realidad del país, fundamentalmente porque aún existen hospitales en diferentes provincias que no cuentan con unidades coronarias. Esto incide en que una proporción de pacientes con complicaciones del IAM no tengan diagnóstico y tratamiento oportunos. Nuestra casuística constituye una muestra seleccionada de pacientes que se admitieron en un centro especializado con laboratorio de hemodinamia, de ahí el alto porcentaje de estudios coronariográficos. Sin embargo, los resultados demuestran que cuando se utilizan todos los medios de diagnóstico y tratamiento, la mortalidad de los síndromes coronarios agudos, entre ellos el IAMCEST, puede llegar a ser baja y similar a la de otros registros internacionales.
REFERENCIAS BIBLIOGRÁFICAS
1. World Health Organization. World Health Statistics 2014. Geneve: WHO Press; 2015 [cited 2015 Jun 16]. Available from: http://www.who.int/gho/publications/world_health_statistics/en/
2. Programa de las Naciones Unidas para el desarrollo. Informe sobre Desarrollo Humano 2013. El ascenso del Sur: progreso humano en un mundo diverso. Nueva York: PNUD; 2013.
3. Dirección Nacional de Registros Médicos y Estadísticas de Salud. Anuario Estadístico de Salud 2015. La Habana: MINSAP; 2016.
4. Roffi M, Patrono C, Collet JP, Mueller C, Valgimigli M, Andreotti F, et al. Guía ESC 2015 sobre el tratamiento de los síndromes coronarios agudos en pacientes sin elevación persistente del segmento ST. Rev Esp Cardiol. 2015;68(12):1125.e1-e64.
5. Aranda-Granados P, González-López M, Gutiérrez-de Loma J. Infarto agudo de miocardio y sus complicaciones. ¿Cuáles son las indicaciones quirúrgicas actuales? Cardiocore. 2011;46(2):61-4.
6. Jiménez-Candil J, Díaz-Castro O, Barrabés JA, García de la Villa B, Bodí VP, López RP. Actualización en cardiopatía isquémica y cuidado críticos cardiológicos. Rev Esp Cardiol. 2013;66(3):198-204.
7. O'Gara PT, Kushner FG, Ascheim DD, Casey DE, Chung MK, de Lemos JA, et al. ACCF/AHA Guidelines for the management of ST-Elevation Myocardial Infarction. A report of the American College of Cardiology Foundation/ American Heart Association Task Force on Practice Guideline. J Am Coll Cardiol. 2013 Jan 29;61(4):e78-140.
8. Steg G, James SK, Atar D, Badano LP, Blomstrom C, Borger MA, et al. Guía de práctica clínica de la ESC para el manejo del infarto agudo de miocardio en pacientes con elevación del segmento ST. Rev Esp Cardiol. 2013;66(1):53.e1-e46.
9. Bradley EH, Curry LA, Spatz ES. Hospital strategies for reducing risk-standardized mortality rates in acute myocardial infarction. Ann Intern Med. 2012;156:618-26.
10. Davidson ChJ, Bonow RO. Cateterismo cardíaco. En: Braunwald. Tratado de Cardiología. 9na ed. Barcelona: Elsevier; 2013. p. 388-411.
11. Rizo GO, Ramírez JI, Pérez D, Novo L, Acosta F, Cordero Q, et al. Valor predictivo de muerte y complicaciones intrahospitalarias de los modelos de estratificación de riesgo en pacientes con infarto miocárdico agudo. Rev Fed Arg Cardiol. 2011;40(1):57-64.
12. Thygesen K, Alpert JS, Jaffe AS, Simoons ML, Chaitman BR, White HD. Documento de consenso de expertos. Tercera definición universal del infarto de miocardio. Rev Esp Cardiol. 2013; 66(2):132.e1-e15.
13. Canto J, Rogers W, Rogers W. Diferencias clínicas del Infarto Agudo de Miocardio en relación con la edad y el sexo. JAMA. 2012 Feb; 307(8):813-22.
14. Rubini GM, Reiter M, Twerenbold R, Reichlin T, Wildi K, Haaf P, et al. Sexspecific chest pain characteristics in the early diagnosis of acute myocardial infarction. JAMA Intern Med. 2014;174:241-9.
15. McManus DD, Gore J, Yarzebski J, Spencer F, Lessard D, Goldberg RJ. Recent trends in the incidence, treatment, and outcomes of patients with STEMI and NSTEMI. Am J Med. 2011;124:40-7.
16. De los Reyes ML. La Unidad Coronaria y el anciano con cardiopatía isquémica en España: De la información epidemiológica a la realidad clínica. Rev Esp Cardiol. 2005;58(Suppl 3):44-58.
17. Diez J, Frohlich ED. A translational approach to hypertensive heart disease. Hypertension. 2010;55:1-8.
18. Kappetein AP, Head SJ, Morice MC, Banning AP, Serruys PW, Mohr FW, et al. Treatment of complex coronary artery disease in patients with diabetes: 5-year results comparing outcomes of bypass surgery and percutaneous coronary intervention in the SYNTAX trial. Eur J Cardiothorac Surg. 2013;43:1006-13.
19. Libby P. Mechanisms of acute coronary syndromes and their implications for therapy. N Engl J Med. 2013;368:2004-13.
20. Buerke M, Prondzinsky R, Lemm H, Dietz S, Buerke U, Ebelt H, et al. Intra-aortic balloon counterpulsation in the treatment of infarction-related cardiogenic shock-review of the current evidence. Artif Organs. 2012;36:505-11.
21. Roger VL, Go AS, Lloyd-Jones DM, Benjamin EJ, Berry JD, Borden WB, et al. Executive summary: heart disease and stroke statistics-2012 update: a report from the American Heart Association. Circulation. 2012;125:188-97.
22. Jernberg T, Johanson P, Held C, Svennblad B, Lindback J, Wallentin L. Association between adoption of evidence-based treatment and survival for patients with ST-elevation myocardial infarction. J Am Med Assoc. 2011;305:1677-84.
23. Parikh NI, Gona P, Larson MG. Long-term trends in myocardial infarction incidence and case fatality in the National Heart, Lung, and Blood Institute's Framingham Heart Study. Circulation. 2009;119:1203-10.
24. Mahon NG, O´rorke C, Codd MB, et al. Hospital mortality of acute myocardial infarction in the thrombolytic era. Heart. 2009;81:478-82.
25. Charchar FJ, Bloomer LD, Barnes TA, Cowley MJ, Nelson CP, Wang Y, et al. Inheritance of coronary artery disease in men: an analysis of the role of the Y chromosome. Lancet. 2012;379:915-22.
26. Nielsen PH, Terkelsen CJ, Nielsen TT, Thuesen L, Krusell LR, Thayssen P, et al. System delay and timing of intervention in acute myocardial infarction (from the Danish Acute Myocardial Infarction-2 [DANAMI-2] trial). Am J Cardiol. 2011;108:776-81.
27. Goldberg RJ, Spencer FA, Gore JM, Lessard D, Yarzebski J. Thirty-year trends (1975 to 2005) in the magnitude of, management of, and hospital death rates associated with cardiogenic shock in patients with acute myocardial infarction: a population-based perspective. Circulation. 2009;119:1211-9.
Recibido: 23 de septiembre de 2016.
Aprobado: 11 de octubre de 2016.
Geovedy Martínez García. Hospital Militar Central "Dr. Carlos Juan Finlay". Servicio de Cardiología. La Habana, Cuba.
Correo electrónico: geovedymtnez@infomed.sld.cu