Presentación de caso
Colangiopancreatografía retrógrada endoscópica en un paciente con gran aneurisma de la aorta abdominal
Endoscopic retrograde cholangiopancreatography in a patient with a large abdominal aortic aneurysm
0000-0001-5358-161XYesael Descalzo García
1
, 0000-0002-0057-1028Misdrialis Martínez Romero
1
, 0000-0001-7849-5451Tatiana Amable Díaz
1
, 0000-0002-9217-5646Ludmila Martínez Leyva
1
, 0000-0002-2571-4275Juan Carlos Oliva Rey
1
, 0000-0002-8451-1371Alicia Yanes Sicard
1
1Hospital Militar Central “Dr. Carlos J. Finlay”. La Habana, Cuba.
RESUMEN
Introducción:
El aneurisma de la aorta abdominal es una enfermedad que cursa, por lo general, de forma asintomática, asociado a una elevada mortalidad cuando se rompe. Se describen factores de riesgo asociados a la historia natural de esta afección. La realización de procederes terapéuticos endoscópicos, como la colangiopancreatografía retrógrada endoscópica ha sido polémica; aunque no se establece como contraindicación, presupone un alto riesgo.
Objetivo:
Presentar un paciente con aneurisma de la aorta abdominal, con elevado riesgo quirúrgico para realizar una colangiopancreatografía retrógrada endoscópica.
Caso clínico:
Se presenta un paciente con un gran aneurisma de la aorta abdominal y sospecha clínica de un ampuloma. Se le realizó terapéutica endoscópica mediante la colangiopancreatografía retrógrada endoscópica, con algunas variaciones en el procedimiento. Se logró el drenaje exitoso de la vía biliar principal, sin complicaciones.
Conclusiones:
La terapéutica realizada fue una opción, pero con muy alto riesgo.
Palabras-clave: aneurisma de la aorta abdominal; colangiopancreatografía retrógrada endoscópica; ampuloma
ABSTRACT
Introduction:
The abdominal aortic aneurysm is a disease that usually occurs asymptomatically, associated with high mortality when it ruptures. Risk factors associated with the natural history of this condition are described. The performance of endoscopic therapeutic procedures, such as endoscopic retrograde cholangiopancreatography, has been controversial; although it is not established as a contraindication, it presupposes a high risk.
Objective:
To present a patient with an abdominal aortic aneurysm, with high surgical risk to perform an endoscopic retrograde cholangiopancreatography.
Clinical case:
A patient with a large abdominal aortic aneurysm and clinical suspicion of an ampuloma is presented. Endoscopic therapy was performed using endoscopic retrograde cholangiopancreatography, with some variations in the procedure. Successful drainage of the main bile duct was achieved without complications.
Conclusions:
The therapy carried out was an option, but with a very high risk.
Key words: aneurysm of the abdominal aorta; endoscopic retrograde cholangiopancreatography; ampuloma
INTRODUCCIÓN
El aneurisma de aorta abdominal (AAA) se caracteriza por alteraciones estructurales de la pared arterial, que determinan su debilitamiento. Su historia natural se debe a que el crecimiento continuo, puede ocasionar la ruptura del vaso; manifestación clínica muy temida por asociarse con una elevada mortalidad (80 - 90 %). Se estima un riesgo anual de ruptura, del 33 % en aquellos que tienen un gran tamaño.1,2
Los principales factores de riesgo identificados en el desarrollo de este trastorno aórtico son, el tabaquismo, la hipertensión arterial, el sexo masculino, la hipercolesterolemia y los factores genéticos. El AAA casi siempre se observa en hombres mayores de 60 años, con uno o más de estos factores de riesgo.3
La realización de procederes endoscópicos terapéuticos en estos pacientes, como la colangiopancreatografía retrógrada endoscópica (CPRE), ha sido polémica. Aunque no se establece como contraindicación, presupone un alto riesgo. El carácter mínimamente invasivo de la CPRE, la ubican en un lugar destacado dentro del intervencionismo endoscópico. Sustituye a la cirugía convencional en la terapéutica de la vía biliar.4
Presentar un paciente con aneurisma de la aorta abdominal, con elevado riesgo quirúrgico para realizar una colangiopancreatografía retrógrada endoscópica.
CASO CLÍNICO
Paciente masculino de 73 años de edad, hipertenso y antecedente conocido de un gran AAA (10 x 4 cm). Ingresó por un cuadro clínico de íctero obstructivo extrahepático, de un mes de evolución. Se le realizó TAC (tomografía axial computarizada) de abdomen, contrastada vía i.v. y se observa un tumor de localización ampular, con moderada dilatación de las vías biliares intrahepáticas y marcada dilatación del colédoco.
Se realizó discusión colectiva con los anestesiólogos, debido al alto riesgo anestésico. Con el consentimiento del paciente y sus familiares, se decide realizar la CPRE.
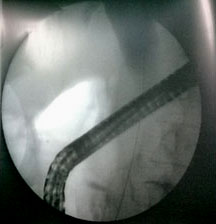
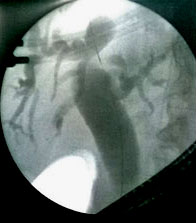
El procedimiento se realizó en posición de decúbito supino, para prevenir la posible ruptura del aneurisma. Se observó una estenosis de aspecto maligno, a nivel del segmento ampular del colédoco, que interesaba hasta la porción más distal del segmento retropancreático (Fig. 1), con marcada dilatación de las vías biliares (Fig. 2).
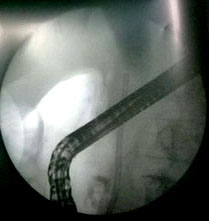
Se realizó esfinterotomía endoscópica de la papila duodenal mayor, con dilatación de la estenosis mediante catéter de Soehendra y se colocó una prótesis en la vía biliar principal de 10 Fr y 7 cm, que funcionó adecuadamente (Fig. 3). El paciente evolucionó satisfactoriamente sin complicaciones.
COMENTARIOS
El término aneurisma proviene de la palabra griega anéyrysma, la cual significa dilatación o ensanchamiento. La definición más aceptada de AAA está fundamentada en el diámetro de la aorta abdominal cuando alcanza 3 cm o más, es decir, dos o más desviaciones estándar por encima del diámetro promedio en hombres y mujeres.1
Se considerada una enfermedad frecuente, compleja y muchas veces con fatales consecuencias. Anualmente se reportan más de 15 000 muertes en pacientes mayores de 55 años. La frecuencia es más elevada en el sexo masculino y aumenta con la edad.5,6
Los aneurismas de la aorta abdominal son asintomáticos en la mayoría de las ocasiones y se descubren de forma fortuita.
Esta enfermedad es multifactorial y en su génesis intervienen factores bioquímicos, metabólicos, físicos, congénitos, hereditarios, entre otros. La mayoría influyen directamente en la estructura de la pared aórtica, causan degeneración en la túnica media.1,5,7,8
Han sido identificadas diferentes situaciones de riesgo que pueden favorecer la ruptura del AAA como son: la enfermedad pulmonar obstructiva crónica, la hipertensión arterial, el sexo femenino, el hábito de fumar. El aumento del diámetro de la aorta abdominal es el factor principal asociado a la ruptura, debido a que mientras mayor es la dilatación aneurismática, la debilidad de la pared se incrementa de manera proporcional.9
El paciente presentado, tenía un AAA asintomático, con elementos de riesgo a favor de una posible ruptura. El principal era el diámetro de la aorta abdominal superior a los 7 cm, además de hipertensión arterial. Diferentes estudios plantean que la mayor posibilidad de ruptura de un aneurisma, está relacionada con su diámetro.7,10
Las enfermedades bilio-pancreáticas son comunes en pacientes de edad avanzada.11,12 Este paciente presentaba un íctero obstructivo, y se sospechó por TAC, un tumor de la papila duodenal. Fue necesario el drenaje de la vía biliar principal, para conseguir el alivio de los síntomas, evitar complicaciones sépticas de la vía biliar, la desnutrición y de esta forma prolongar la supervivencia y mejorar la calidad de vida.
Es controversial el tipo de cirugía a utilizar en estos pacientes. Son conocidas las bondades de la CPRE en la terapéutica endoscópica de las enfermedades benignas o malignas de las vías biliares principales, al compararlas con la vía convencional y la cirugía laparoscópica. Los criterios de calidad en CPRE, incluyen aspectos fundamentales relacionados con sus indicaciones, contraindicaciones y complicaciones, con estándares bien establecidos.13
En el caso que se presenta, para evitar el incremento de la presión abdominal provocada por la posición decúbito prono (posición habitual para el procedimiento de la CPRE) y la insuflación de aire en la luz del tubo digestivo, se realizó en posición de decúbito lateral derecho, con mínima insuflación de aire.
A pesar de las variantes adoptadas en el procedimiento de la CPRE, se logró localizar y ubicar la papila duodenal mayor, en la posición más adecuada para efectuar la terapéutica requerida. El paciente evolucionó sin complicaciones debido al procedimiento.
La terapéutica de la vía biliar principal por colangiopancreatografía retrógrada endoscópica en un paciente con un gran aneurisma de la aorta abdominal, es una opción de tratamiento necesaria, pero de muy alto riesgo.
REFERENCIAS BIBLIOGRÁFICAS
1.
Blum Gilbert N, LecuonaHuet NE, Mijango Wensceslao F, Olivares Cruz S, Muñoz Vinga RA, Ziga Martínez A. Algoritmo diagnóstico de AAA con laboratorio vascular no invasivo. 2019 [acceso: 21/02/2020]; 47(1):8-20. Disponible en: https://www.medigraphic.com/pdfs/revmexang/an-2019/an191b.pdf1.
[ Links ]
2.
La Hoz C, Esteban García C, Reinares García L, Bellmunt Montoya S, Brea Hernando A, Fernández Heredero A, et al. Recomendaciones de la guía para el diagnóstico y tratamiento del aneurisma de aorta abdominal. Clin Invest Arterioscl. 2015[acceso: 24/02/2020]; 27(3):159-65. Disponible en: http://dx.doi.org/10.1016/j.arteri.2015.01.004 [ Links ]
3.
Plain Pazos C, Gonzalez Lastre M, Clavero Ojeda Z. Aneurisma aórtico abdominal roto como causa de disociación electromecánica. Rev Medicentro Electrónica.2018 [acceso: 21/02/2020];22(1):[aprox. 5 p.]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1029-304320180001000153.
[ Links ]
4.
Celso Ardengh J, Kemp R, Rios Lima-Filho E, Sebastião dos Santos J. Endoscopic papillectomy: The limits of the indication, technique and results. World J Gastrointest Endosc. 2015[acceso: 21/02/2020]; 7(10):987-94. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4530332/4.
[ Links ]
5.
Laza Revolt JJ, Linares Cánovas LB, Linares Montano A, Macías Romero LA, Armenteros Conill A. Caracterización de un grupo de pacientes con aneurisma de la aorta abdominal. Univ Méd Pinareña. 2019 [acceso: 05/03/2020];15(1):38-47. Disponible en: https://www.medigraphic.com/cgi-bin/new/resumen.cgi?IDARTICULO=863835.
[ Links ]
6.
Zúñiga Reyes A, Rojas Mazaira L, Vilalta Alonso G, Montesinos Otero ME, Pinto Ortiz J, Rodríguez Madrigal M, et al. Evaluación del riesgo de ruptura de aneurismas de aorta abdominal personalizados mediante factores biomecánicos. Ingeniería Mecánica. 2014 [acceso 21/02/2020]; 17(2):157-67. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1815-594420140002000076.
[ Links ]
7.
Salvador González B, Martín Baranera M, Borque Ortega A, Sáez-Sáez RM, de Albert Delas Vigo M, Carreño García E, et al. Prevalence of Abdominal Aortic Aneurysm in Men Aged 65 - 74 Years in a Metropolitan Area in North-East Spain. Eur J Vasc Endovasc Surg. 2016[acceso: 21/02/2020]; 52:75-81. Disponible en: https://www.ejves.com/article/S1078-5884(16)30039-9/pdf7.
[ Links ]
8.
Chiang N, Jain JK, Hulme KR, Vasudevan T. Epidemiology and Outcomes of Abdominal Aortic Aneurysms in New Zealand: A 15-year Experience at a Reginal Hospital. Ann Vasc Surg. 2017[acceso: 21/02/2020];46:274-84. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/287394678.
[ Links ]
9.
Schermerhorn ML, Buck DB, O'Malley AK, Curran T, McCallum JC, Darling J, et al. Long-Term Outcomes of Abdominal Aortic Aneurysm in the Medical Population. N Engl J Med. 2015[acceso: 21/02/2020]; 373(4):328-38. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/262009799.
[ Links ]
10.
Vilalta G, Nieto F, Vaquero C. Quantitative indicator of abdominal aortic aneurysm rupture risk based on its geometric parameters. International Journal of Medical, Health, Biomedical, Bioengineering and Pharmaceutical Engineering. 2010[acceso: 11/11/2019]; 4:181-5. Disponible en: http://citeseerx.ist.psu.edu/viewdoc/download?doi=10.1.1.190.7575&rep=rep1&type=pdf10.
[ Links ]
11.
Kanamori A, Kiriyama S, Tanitawa M, Hisanaga Y, Toyoda H, Tada T, et al. Long and short term autcomes of ERCP for bile duct stones in patients over 80 years old compared to younger patients: a propenssity score analysis. Endosc Int Open. 2016[acceso: 11/11/2019];4(1):83-90. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4713177/11.
[ Links ]
12.
Ukkonen M, Siiki A, Antila A, Tyrvainen T. Safety and efficacy of acute endoscopic retrograde cholangiopancreatic in the elderly. Digestive disease and science. 2016[acceso: 01/03/2020]; 61:3302-8. Disponible en: https://doi.org/10.1007/s10620-016-4283-2 [ Links ]
13.
Guidi M, Hwang HJ, Curvale C, Souto G, Ragone JM, Promenzio E, Matano R. Calidad y competencia en colangiografía endoscópica. Rumbo a lo seguro. Acta Gastroenterol Latinoam. 2015[acceso: 11/11/2019]; 45(1):37-45. Disponible en: https://www.redalyc.org/pdf/1993/199336842010.pdf13.
[ Links ]