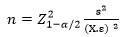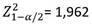INTRODUCCIÓN
La longitud axial ocular (AO), la profundidad de la cámara anterior (PCA) y el grosor corneal central (GCC) son los 3 índices biométricos oculares principales. La determinación de estos índices, proporciona información oftalmológica importante, en el diagnóstico y tratamiento de enfermedades oculares. Según Young,1 la principal alteración en la miopía y la hipermetropía es la alteración de la AO. Muchas investigaciones han demostrado, en ojos miopes, que cuanto mayor es la PCA, mayor es la AO. Por el contrario, la hipermetropía tiende a tener PCA y AO pequeñas y mayor riesgo de glaucoma que los ojos normales y miopes. Los ojos con una PCA menor de 2,8 mm tienen un riesgo 42,5 veces mayor de glaucoma de ángulo cerrado que una PCA de 3,0 mm. En el tratamiento quirúrgico de la miopía, el GCC juega un papel importante en la elección de la cirugía refractiva con láser excímero o la cirugía refractiva intraocular.1 En ojos con cataratas que tienen indicación de cirugía, la AO es un índice importante para calcular el poder del cristalino artificial.2
Se han publicado estudios sobre la distribución de índices oftalmológicos en varios países, como China, Estados Unidos y Australia.3,4 Los resultados de estos estudios han establecido una base de datos de referencia, para el diagnóstico y el tratamiento. Estos índices pueden verse afectados por la raza o la herencia, por lo que es imposible que se aplique el mismo estándar para todo el mundo. Por tanto, es necesario realizar estudios en diferentes países, para obtener una base de datos adecuada a las distintas características morfológicas. Con la mejora de la tecnología, la máquina IOL Master puede medir índices biométricos de manera precisa y segura, pues no contacta directamente con la superficie corneal.5
Los oftalmólogos clínicos han utilizado índices extranjeros para comparar casos con algunos trastornos, sin embargo, muchas mediciones oculares muestran diferencias entre grupos étnicos. En la epidemiología de las enfermedades oculares en Vietnam, existen aquellas en las que la prevención y el diagnóstico, están relacionados con la AO, PCA y GCC, como cataratas, defectos de refracción y glaucoma. Además, la cirugía de catarata, refractiva o de glaucoma puede cambiar la AO, PCA y GCC.6,7 La ausencia de una base de datos de índices biométricos oculares, genera dificultades en el diagnóstico. Por lo tanto, se necesitan más estudios para completar una base de datos de mediciones de índices biométricos oculares normales a diferentes edades, que podría usarse para comparar casos patológicos.
Este estudio se realizó con el fin de determinar, en la población vietnamita, los índices biométricos oculares, AO, PCA y GCC, evaluar la correlación entre ellos, con la edad y el sexo.
MÉTODOS
Se realizó un estudio transversal en el Instituto Nacional de Oftalmología de Vietnam, durante el período de un año, a partir de septiembre de 2017. Se incluyeron 390 ojos, de 195 participantes, vietnamitas (residentes en Vietnam), de 46 a 65 años, que voluntariamente accedieron a participar en el estudio.
Fueron excluidos sujetos con lesiones oculares, cirugía ocular previa, cicatriz corneal, cataratas graves, enfermedades oculares agudas, miopía superior a 6 dioptrías o hipermetropía superior a 5 dioptrías.
Cada paciente se sometió a un examen ocular. Se midieron la autorrefracción (con un autorrefractor Nidek), el examen con lámpara de hendidura y el examen del fondo de ojo; para descartar cualquier enfermedad ocular o error de refracción alto. El examen fue realizado por especialistas en oftalmología. Se utilizó el equipo Carl Zeiss Meditec IOL Master 700 para evaluar la AO, PCA y GCC.
El tamaño de la muestra se calculó mediante la fórmula:
Donde:
n |
tamaño de muestra. |
s |
desviación estándar (s = 0,368) (s = SEx√n) = 0,005 x √4869 = 0,348, SE es el error estándar de la media y n es el tamaño de muestra según la investigación de Hashemi.8 |
α |
nivel de significación (α = 0,05) |
ε |
error esperado (ε = 0,02) |
X |
valor medio (2,62 en la investigación de Hashemi (8) |
Con estos valores, el tamaño calculado fue de 171,4. Finalmente se incluyeron 195 sujetos.
Para comparar las medias de la AO, PCA y GCC, se utilizó la prueba t para muestras independientes, entre los sexos. Se utilizó la prueba ANOVA para comparar la diferencia de medias de la AO, PCA y GCC entre grupos de edad. Se aplicó la correlación de Pearson para analizar la correlación entre la AO, PCA y GCC, con un nivel de significación de p < 0,05. Los datos se analizaron con SPSS v. 20.0.
Este estudio obedece estrictamente los principios de la Declaración de Helsinki y fue aprobado por el Comité de Ética de la Universidad Médica de Hanoi. Se recopilaron consentimientos informados de los participantes, para el uso de la información en el estudio, de manera anónima.
RESULTADOS
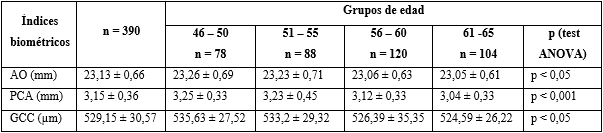
De los participantes, 101 eran mujeres (51,8 %) y 94 hombres (48,2 %). La edad media fue 56,43 ± 5,74.
Los promedios de la AO, PCA y GCC fueron 23,13 ± 0,66 mm, 3,15 ± 0,36 mm y 529,15 ± 30,57 µm, respectivamente. La AO disminuyó con la edad, esta diferencia fue estadísticamente significativa (prueba ANOVA, p < 0,05). La AO fue mayor en los hombres; esta diferencia fue estadísticamente significativa (prueba t, p < 0,001). La PCA disminuyó con la edad, esta diferencia fue estadísticamente significativa (prueba ANOVA, p < 0,001). La PCA fue mayor en los hombres; esta diferencia fue estadísticamente significativa (prueba t, p < 0,001). El GCC disminuyó con la edad; la diferencia fue estadísticamente significativa (prueba ANOVA, p < 0,05). El GCC fue mayor en los hombres; esta diferencia fue estadísticamente significativa (prueba t, p < 0,001) (tabla 1 y tabla 2).
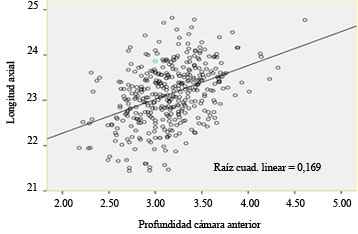
En cuanto a la correlación entre la AO y PCA (Fig. 1), fue significativa (r = 0,411; p < 0,001). Cuanto mayor sea el AO, mayor será el PCA.
En cuanto a la correlación entre la AO y GCC (Fig. 2), r = 0,141, p < 0,001. Cuanto mayor sea la AO, mayor será el GCC.
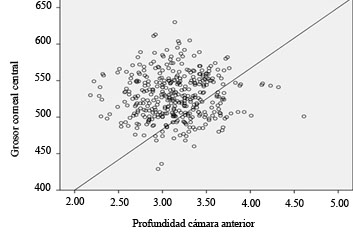
No hubo correlación entre PCA y GCC (r = 0,039; p = 0,44) (Fig. 3).
DISCUSIÓN
En la literatura médica reciente, los cambios en la AO, PCA y GCC están relacionados con la edad y el sexo.8,9,10,11,12 Después de los 40 años, el ojo comienza a degenerar y presenta presbicia. La AO, PCA y el GCC disminuyen con la edad, en personas mayores de 40 años. La relación directa entre estos índices y la edad fue comprobada por estudios de Lee,13 y Wu,14 además, la AO, PCA y GCC son mayores en personas con mayor altura y peso.
En este estudio, los tres índices biométricos (AO, PCA y GCC) disminuyeron con la edad. La disminución de la AO conduce a desequilibrio e hipermetropía. Los resultados mostraron una correlación negativa entre la edad y la AO; por lo tanto, las personas mayores tienen un mayor riesgo de hipermetropía. La PCA disminuyó con la edad, especialmente en los mayores de 50 años, en quienes aumenta el riesgo de glaucoma de ángulo cerrado. Praveen15 planteó la hipótesis de que la principal causa de la disminución de la PCA, era el engrosamiento del cristalino, debido a la degeneración por a la edad. Los mismos resultados fueron reportados por Shufelt,4Hashemi8 (50 - 54 años: AO - 23,16 mm; PCA - 2,66 mm; 55 - 59 años: AO 23,07 mm, PCA - 2, 60 mm; 60 - 64 años: AO - 23,04 mm, PCA 2,52 mm), Kadhim16 (edad 40 - 49: GCC 538,67 µm; edad 50-59: GCC - 537,39 µm; edad > 60: GCC - 528,75 µm). Gudmundsdottir17 mostró que la AO disminuye con la edad, en un estudio de cohorte de 5 años, en 846 personas mayores de 50 años, realizado en Islandia. Este aumento en la edad puede deberse a la degeneración, que disminuye la PCA, informa Praveen.15Hahn y otros18 asumen que la disminución de los queratocitos, junto con la edad, causa una disminución en el GCC.
La AO, PCA y el GCC en este estudio, fueron más altos en los hombres. Algunos autores plantearon la hipótesis de que la curvatura de la córnea en los hombres, es mayor que en las mujeres, lo que conduce a una mayor distancia de la córnea central al agujero posterior.3,4,10 Los estudios publicados, también muestran niveles más altos de la AO, PCA y GCC en los hombres: Warrier10 (masculinos: AO - 23,12 mm, PCA - 2,86 mm; femenino: AO - 22,54 mm, PCA - 2,79 mm), Shufelt4 (masculino: AO - 23,65 mm, PCA - 3,48 mm; femenino: AO - 23,18 mm, PCA -3,36 mm), He3 (masculino: AO - 23,38 mm, PCA - 3,15 mm; femenino: AO - 22,83 mm, PCA - 3,08 mm), Hashemi8 (masculino: AO - 23,41 mm, PCA - 2,87 mm; femenino: AO - 22,95 mm, PCA - 2,77 mm), Chen19 (masculino: GCC - 534,1 µm; femenino: 528,3 µm), Kadhim,16 (masculino: GCC - 545,7 µm; femenino: 541,9 µm). La AO, PCA y GCC, tuvieron una correlación positiva con la talla y el peso.13,14 La talla y el peso medio de las mujeres, son menores que los de los hombres de la misma edad; esa podría ser la razón de la diferencia entre hombres y mujeres. En este estudio, la cámara anterior en las mujeres, era menos profunda en comparación con los hombres, lo que puede aumentar el riesgo de glaucoma de ángulo cerrado en las mujeres. Los resultados fueron consistentes con la investigación de Do Thi Thai Ha,20 cuyo resultado mostró que en Vietnam, la prevalencia de glaucoma en mujeres es más alta que en hombres.
Estos resultados mostraron una relación positiva entre la AO y PCA (r = 0,411; p < 0,001). Se han realizado muchos estudios sobre esta correlación. Chen19 informó una correlación positiva entre la AO y PCA (r = 0,651; p < 0,001). Se reconoce que PCA es mayor con la AO más alta. Aprioku21 observó que por cada milímetro de aumento en la AO, hubo un aumento de 0,07 mm en la PCA (r = 0,253, p = 0,000) y el valor es mayor en los hombres. Sedaghat22 encontró que los hombres tienen una AO promedio mayor (23,7 ± 2,4 mm frente a 22,9 ± 2,1 mm; p < 0,001) y una PCA más profunda en comparación con las mujeres (2,93 ± 0,45 mm frente a 2,82 ± 0,42 mm, p = 0,002) .
En este estudio, hubo una correlación positiva débil entre la AO y el GCC (r = 0,141; p < 0,005). El estudio de Hwang23 sobre coreanos mayores de 40 años, muestra los mismos resultados. Sin embargo, estudios de Chen19 en taiwaneses mayores de 40 años, no muestran correlaciones. No se encontró correlación entre la PCA y el GCC (p = 0,44; r = 0,039). Chen19 muestra el mismo resultado (p > 0,05).
Los 3 índices biométricos oculares estudiados, disminuyeron con la edad y fueron mayores en los hombres. La longitud del eje ocular se relacionó con la profundidad de la cámara anterior y el grosor de la córnea central.











 texto en
texto en