Introducción
La histoplasmosis es una infección causada por el hongo Histoplasma capsulatum var. capsulatum (H. capsulatum). Es común en pacientes inmunocomprometidos por el virus de inmunodeficiencia humana (VIH) y en los que reciben terapia inmunosupresora por trasplantes de órganos sólidos. El desarrollo de esta enfermedad puede ocurrir por la exposición externa a suelos enriquecidos con excretas de aves y murciélagos.1
Datos epidemiológicos de esta enfermedad son escasos a nivel mundial, aunque hay mayor registro de casos clínicos en América del Norte y América Latina. Entre los países latinoamericanos con mayor prevalencia se encuentran Venezuela, Colombia, Brasil y Argentina.2 En Ecuador se desconoce la prevalencia, pues no existen publicaciones ni un registro consistente por falta de recursos diagnósticos. La histoplasmosis en pacientes receptores de órganos sólidos es relativamente baja (< 1 %) y ocurre con más frecuencia entre los trasplantados de hígado y riñón entre los 12-18 meses luego del injerto. (3,4
Clínicamente se divide en infección primaria asintomática autolimitada, infección pulmonar aguda, infección pulmonar crónica y diseminada. La histoplasmosis diseminada progresiva se subdivide en aguda, subaguda y crónica. La forma aguda se manifiesta con fallo multiorgánico y trastornos de coagulación. La subaguda, además de los síntomas descritos en la aguda, se acompaña de hepatoesplenomegalia, adenopatías, lesiones en la piel y las mucosas. La presentación cutánea se presenta en el 5-20 % de los casos de histoplasmosis diseminada.5
El propósito de este estudio es presentar el caso de un paciente con antecedente de trasplante renal 9 años antes que ingresó por presentar lesiones cutáneas no típicas de histoplasmosis, quien desarrolló 2 semanas después histoplasmosis diseminada, sin compromiso pulmonar.
Caso clínico
Paciente masculino de 65 años de edad, con antecedente de trasplante renal en el año 2010, que recibió terapia inmunosupresora desde el mismo año (tacrolimus y micofenolato mofetilo), además padeció tuberculosis pulmonar en el año 2011, cuyo tratamiento culminó completamente. Presentaba también hipotiroidismo primario diagnosticado en el año 2014 para lo cual recibió levotiroxina y diabetes mellitus tipo 2 con tratamiento habitual con insulina. Mantenía controles trimestrales con hemoglobina glicosilada y perfil tiroideo con rangos dentro de los objetivos terapéuticos.
Ingresó al Hospital Luis Vernaza en Guayaquil, Ecuador, en el mes de mayo de 2019, por un cuadro de deposiciones líquidas por varias ocasiones, astenia, adinamia, pérdida de peso de aproximadamente 4 kg, pérdida de apetito y fiebre vespertina ocasional de 38,2 ºC desde hacía 6 meses.
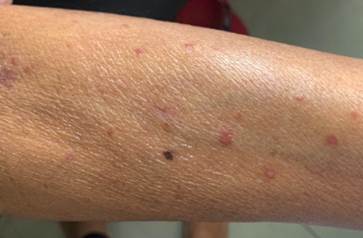
Al examen físico inicial se observaron varias lesiones papulares localizadas en el antebrazo izquierdo (Fig. 1) y otras en la región retroauricular derecha. A las 2 semanas de evolución estas lesiones se transformaron en placas eritematodescamativas de 1 cm y 3 cm de diámetro, algunas con superficie costrosa y otras atróficas localizadas en el rostro, cuello, la parte superior de la espalda y las extremidades superiores (Fig. 2), además de adenopatías cervicales bilaterales de aproximadamente 2 cm, móviles e indoloras.

Fig. 2 Lesiones papulares y placas de 1-3 cm de diámetro, eritematodescamativas, en la región cervical y la espalda superior. Estas aparecieron a las 2 semanas del ingreso del paciente.
Se realizaron exámenes complementarios diagnósticos: la tomografía de tórax no reveló hallazgos patológicos; en la tomografía de abdomen se observó absceso suprarrenal izquierdo de 69 mm ( 64 mm y hepatoesplenomegalia. En los parámetros de laboratorios se determinó linfopenia 0,68 linfocitos (1,00-4,40 ( 103/µL) y hemoglobina (Hb) 10,2 g/dL (12,6-16,4 g/dL) normocítica normocrómica, proteína C reactiva 66 (0,00-5,00 mg/L), procalcitonina 1,15 (valor normal hasta 0,05 ng/mL), creatinina 2,82 (0,50-1,30 mg/dL), urea 102 mg/dL (16-48 mg/dL). A las 2 semanas de evolución en conjunto con el aumento de las lesiones cutáneas desarrolló pancitopenia con leucocitos 3,24 (4,4-10,00 ( 103/µL), Hb 6,8 g/dL y plaquetas 112 ( 103/µL (150-450 ( 103/µL). El uroanálisis reveló: pH 5, leucocitos 100 células ( campo, hematíes 255 células ( campo y bacterias 100 ( campo. El cultivo de orina resultó negativo, al igual que el coproparasitario y la toxina A para Clostridioides difficile.
Los hemocultivos para determinar gérmenes aerobios y anaerobios tomados a los 3 días de su ingreso resultaron negativos. Se aisló H. capsulatum en muestras de sangre, luego de 6 semanas de su recolección, en agar Sabouraud y Mycosel (Laboratorio de Nivel 3 de seguridad, alta complejidad, laboratorio de referencia nacional de Parasitología y Micología del Instituto de Investigación en Salud Pública, INSPI).
Por las características inespecíficas de las lesiones cutáneas a su ingreso (Fig. 1), se realizó biopsia de esta área y los cortes con hematoxilina eosina mostraron hiperplasia seudoepiteliomatosa con dermatitis granulomatosa que ocupaba la dermis media y profunda.
Se observaron células levaduriformes típicas de H. capsulatum (Fig. 3) y también en la biopsia de la adenopatía cervical que se realizó a los 10 días de evolución del cuadro clínico. No se realizó prueba PCR específica para H. capsulatum por falta de disposición en la institución; sin embargo, sí se pudo hacer para Mycobacterium tuberculosis que resultó negativa. No se practicó la punción del absceso suprarrenal por limitaciones económicas.
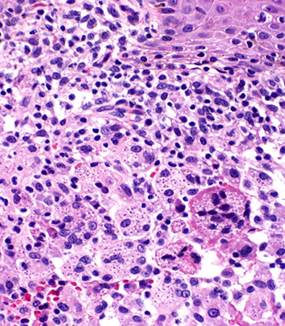
Fig. 3 Corte de hematoxilina eosina de la lesión cutánea. Obsérvese las células levaduriformes típicas de Histoplasma capsulatum.
El tratamiento consistió en hidratación parenteral, antibióticos de amplio espectro administrados por vía venosa a base de meropenem 1 g cada 8 horas y vancomicina 1 g cada 12 h durante 3 semanas para tratar el absceso suprarrenal. Dados los resultados histopatológicos de piel y adenopatía se asumió que el absceso suprarrenal podría corresponder a H. capsulatum. Por ello, se inició tratamiento específico con anfotericina B liposomal a 3 mg/kg intravenosa diaria durante 14 días y se envió tratamiento ambulatorio con itraconazol en cápsula dura de 200 mg dos veces al día durante un año.
Se realizó seguimiento hasta los 3 meses después del alta hospitalaria. El paciente se encontraba asintomático, con disminución de las lesiones dérmicas y del tamaño de las adenopatías cervicales. Debido a limitantes en nuestro medio hospitalario no se logró determinaciones de antígeno de Histoplasma en la orina ni en el plasma, y tampoco se llegó a determinar los niveles de itraconazol.
No se realizó estudio de imagen de control del absceso suprarrenal, debido a una evolución clínica favorable. Ante la nueva pandemia de SARS-CoV-2, el paciente no acudió a los controles subsiguientes. Transcurridos 10 meses desde el diagnóstico de histoplasmosis, ingresó al área de emergencia en el mes de abril de 2020 con síntomas respiratorios sugerentes de coronavirus, el cual se confirmó con una prueba de RT-PCR para SARS-CoV-2 positiva y falleció por insuficiencia respiratoria aguda a los 3 días del ingreso y 7 días de enfermedad.
Discusión
La histoplasmosis se debe a un complejo de especies crípticas de H. capsulatum,6 hongo dimórfico que crece como moho en el medio ambiente y se transforma en levaduras a 37 °C. Aunque la infección puede presentarse a cualquier edad, predomina entre la tercera y cuarta décadas de la vida y su forma diseminada es más frecuente en niños y adultos mayores, inmunodeprimidos por VIH o trasplante.7
La histoplasmosis en pacientes con trasplante de órganos sólidos (cardiaco, pulmonar y renal) puede ocurrir hasta 17 meses postrasplante, y es infrecuente la presentación luego de 9 años, más raro a los 18 años, como se describe en un caso de histoplasmosis ósea.8,9,10 En trasplantados renales con terapia inmunosupresora suele ocurrir hasta los 7 años postrasplante, cuyo signos inicial es la disnea, pancitopenia y fiebre persistente.11
En el caso descrito el cuadro inició con fiebre vespertina a los 9 años postrasplante. Los pacientes inmunodeprimidos por VIH, infectados por H. capsulatum suelen presentar diversas manifestaciones clínicas, y es difícil el diagnóstico inicial en áreas no endémicas, aunque es frecuente del síndrome de inmunodeficiencia adquirida. (12
La afectación pulmonar ocurre en el 83 % de los pacientes trasplantados, y es la forma clásica de presentación primaria en la histoplasmosis.13,14 Puede cursar de forma asintomática o con disnea, fiebre, tos e incluso hemoptisis que pueden ceder espontáneamente.7 Más tarde, la infección latente puede presentarse con afectación pulmonar crónica o diseminada e incluso superpuesta a otras infecciones como por ejemplo la tuberculosis pulmonar.15 El paciente descrito no desarrolló manifestación clínica de infección pulmonar aguda ni presentó lesiones crónicas en estudios de imagen de tórax, lo cual se diferencia de otros casos publicados en donde es común encontrar desde un ligero engrosamiento septal hasta nódulos o broncogramas aéreos.16,17
La histoplasmosis diseminada se suele presentar con afectación sistémica con fiebre, pérdida de peso, diaforesis, síntomas respiratorios, hepatoesplenomegalia, adenopatías, lesiones en la piel y las mucosas.9 Las lesiones cutáneas características son pápulas eritematosas, nodulares necróticas o hiperqueratósicas, aunque su presentación en la piel es tardía.18,19 La infección cutánea primaria atípica se ha descrito incluso con lesión única tipo chancro, polimórfico e inespecífico que requirió biopsia para su diagnóstico.20 La presentación de lesiones cutáneas por H. capsulatum es inusual e inespecífica como se observó en el caso descrito, por lo que es necesario el estudio histopatológico para su diagnóstico.
El diagnóstico histopatológico mediante la tinción de Giemsa, Wrigth, ácido peryódico de Schiff (PAS) o metenamina son los métodos más empleados. Sin embargo, el estándar de oro es el aislamiento de Histoplasma en medios de cultivo como el agar Sabouraud.1 El diagnóstico inicial de histoplasmosis en el caso descrito se estableció gracias a los hallazgos característicos en la biopsia de piel y posteriormente se confirmó por cultivo, por lo que se recalca la importancia de un estudio histopatológico temprano para el inicio oportuno del tratamiento específico.
La afectacion por histoplasmosis a nivel de las glándulas adrenales es más rara aún, como se describe en pocos casos y en lugares endémicos, por lo que a menudo suelen confundirse con tuberculosis de origen extrapulmonar, feocromocitoma o neoplasias, y es necesario el estudio histopatológico para el diagnóstico.21,22 No se consideró la realización de una biopsia de la lesión suprarrenal por limitantes ecónomicos y la evolución clínica favorable.
El tratamiento de elección es la anfotericina B liposomal, como terapia de inducción durante 2 semanas, seguido de itraconazol por 12 meses.23 La terapia inmunosupresora con micofenolato debe ser suspendida mientras se desarrolla la infección activa y en lo posible disminuir la dosis de esteroides en conjunto con los inhibidores de calcineurina.24 El tratamiento tardío, cuando hay compromiso multisistémico suele ser ineficaz y hepatotóxico, lo cual aumenta la mortalidad.25
El monitoreo y la respuesta al tratamiento se debe realizar mensualmente durante los primeros meses y posteriormente cada 3 meses durante el primer año. Este seguimiento se efectúa mediante la determinación de antígenos de Histoplasma en orina y suero. Por limitantes técnicas no se realizaron estas pruebas específicas; sin embargo, clínicamente el paciente no mostró signos ni síntomas ni hallazgos de laboratorio compatibles con la reactivación de su enfermedad.
El pronóstico es bueno en pacientes trasplantados que reciben profilaxis con azoles, y se puede mantener con seguridad hasta los 36 meses de tratamiento.9,26 La terapia con itraconazol se mantenía activa en el caso descrito hasta el día de su defunción por otra causa.