Artículo original
Causas de rechazo de donantes de sangre de un hospital del sur peruano
Reasons for blood donor deferral in a Southern Peruvian hospital
0000-0002-7175-0904Karla Guillen Macedo
1
*
, 0000-0003-0066-7430Nancy Vilca Mamani
2
, 0000-0002-7718-5598Christian Renzo Aquino-Canchari
3
1Universidad Andina Néstor Cáceres Velásquez-Juliaca, Asociación Científica de Estudiantes de Medicina UANCV (ASOCEM UANCV), Escuela de Medicina. Puno, Perú.
2Hospital III EsSalud Juliaca. Puno. Perú.
3Universidad Peruana los Andes, Sociedad Científica de Estudiantes de Medicina Los Andes (SOCIEMLA), Facultad de Medicina Humana. Huancayo, Perú.
RESUMEN
Introducción:
La donación de sangre salva vidas, por lo que la seguridad de la sangre es lo más importante de todo el proceso. La localización demográfica conduce a tener causas específicas de diferimiento. Vivir en zonas altoandinas produciría cambios adaptativos hematológicos. Es por esta razón que resulta importante conocer las causas de rechazo y así poder reorientar los programas de promoción de donación de sangre.
Objetivo:
Determinar las causas de rechazo de donantes de sangre de un hospital del sur peruano a 3825 m. s. n. m.
Métodos:
Se realizó un estudio transversal, de corte retrospectivo, sobre las causas de rechazo de posibles donantes de sangre del Hospital III EsSalud, Juliaca. Se analizaron los registros de predonantes que fueron rechazados, desde enero del 2014 a diciembre del 2018. Los datos se analizaron en el programa STATA v.14.
Resultados:
De los posibles predonantes seleccionados (4057), 1699 (41,87 %) fueron mujeres y 2358 (58,13 %) fueron varones. Fueron diferidos 1458 (41,87 %), los varones tuvieron la tasa de rechazo más alta 882 (60,49 %) en comparación con las mujeres 576 (39,51 %). La polieritrocitemia fue la causa más frecuente de rechazo 669 (45,8 %).
Conclusiones:
La tasa de rechazo fue moderada (35,93 %) y la principal causa, fue el hematocrito alto (68,4 %), seguido por el bajo (6,8 %).
Palabras-clave: donantes de sangre; policitemia; altura; Perú
ABSTRACT
Introduction:
Blood donation saves lives. Blood safety is thus the most important factor throughout the whole process. Demographic location accounts for specific reasons for deferral. Living in high Andean areas causes adaptive hematological changes. Therefore, it is important to be aware of the reasons for deferral with a view to reorienting blood donation promotion programs.
Objective:
Determine the reasons for blood donor deferral in a Southern Peruvian hospital 3 935 m amsl.
Methods:
A retrospective cross-sectional study was conducted of the reasons for deferral of potential blood donors in EsSalud III Hospital in Juliaca. An analysis was performed of the records of pre-donors deferred from January 2014 to December 2018. The data were processed with the software STATA version 14.
Results:
Of the potential pre-donors selected (4 057), 1 699 (41.87%) were women and 2 358 (58.13%) were men. A total 1 458 (41.87%) were deferred. Men had the highest deferral rate with 882 (60.49%), whereas the rate for women was 576 (39.51%). Polyerythrocythemia was the most common reason for deferral with 669 (45.8%).
Conclusions:
The deferral rate was moderate (35.93%) and the main reason was high hematocrit (68.4%), followed by low hematocrit (6.8%).
Key words: blood donors; polycythemia; altitude; Peru
Introducción
La selección de donantes de sangre es el proceso más importante para la seguridad de las transfusiones. Los diferimientos pueden ser temporales, cuando la exclusión es reversible, o permanente, cuando implica un factor irreversible y duradero.1 Según la Organización Mundial de la Salud (OMS) se extraen 117,4 millones de unidades de sangre en el mundo por año.2 Se estima que en el año 2012, 1,6 millones de unidades fueron diferidas por causas permanentes y al menos 13 millones de donantes fueron excluidas por causas temporales.3
La última política nacional peruana presentada en el 2018 por la Dirección Ejecutiva de Banco de Sangre y Hemoterapia (DIBAN-PRONAHEBAS), exige pautas para la elegibilidad del donante. Se inicia antes de la colecta de sangre con la promoción, entrevista y obtención de valores de hemoglobina o hematocrito de acuerdo a los materiales disponibles por cada banco de sangre. Se obtiene la muestra y se analizan 7 pruebas de tamizaje como: HBsAg, anti-HBc, anti-HVC, anti-VIH 1 y 2, anti-HTLV 1 y 2, anti-Chagas y antisífilis. Se almacenan las muestras de los aptos y se eliminan las de los no aptos.4
La causa más común de rechazo de donación de sangre en el mundo es la hemoglobina baja.5 Sin embargo, la localización demográfica conduciría aplazamientos específicos. La cordillera de los Andes cruza longitudinalmente el territorio peruano, en la que distintas ciudades se ubican en diferentes pisos altitudinales, por lo que amerita corregir los valores de hemoglobina.6 Existen más de cuatro millones de habitantes que viven entre los 2000 y los 4000 metros sobre el nivel del mar (m. s. n. m.) en el Perú,7 de los cuales se estima que entre el 5-10 % desarrollará mal de montaña crónica o enfermedad de Monge. El mal de montaña crónica es una condición en la que aumenta el hematocrito por encima del nivel normal en pobladores residentes a gran altura;8 los valores normales de la serie roja se ven incrementados para mantener un equilibrio funcional, lo que conduce a una polieritrocitemia de altura.9
La demanda de sangre aumenta constantemente en Juliaca (3825 m. s. n. m.), pues es uno de los 30 distritos más poblados del Perú, con una tasa de crecimiento anual de 2,8, lo que va sumado al incremento de la actividad hospitalaria.10
El objetivo del presente estudio fue determinar las causas de rechazo de donantes de sangre de un hospital del sur peruano a 3825 m. s. n. m.
Métodos
Estudio transversal, de corte retrospectivo. La población estuvo conformada 4057 por donantes voluntarios de sangre registrados en el área de banco de sangre del Hospital EsSalud III, Juliaca, perteneciente al departamento de Puno, Perú, entre enero del 2014 a diciembre del 2018. La muestra estuvo conformada por el total de pacientes diferidos (1458). Se revisaron los resultados para cada donante no apto. Los criterios de inclusión fueron: donadores voluntarios provenientes de la región Puno y que fueran mayores de 18 años de edad. Los criterios de exclusión fueron: donadores mayores de 65 años de edad y ficha de registro incompleta.
Las variables de estudio fueron: causas de rechazo, sexo, edad. Las fuentes de obtención de los datos fueron los registros del área de banco de sangre del Hospital EsSalud III, Juliaca. Se confeccionó una ficha conteniendo las variables a analizar.
El presente estudio evaluó datos secundarios, sin posibilidad de identificar a los participantes contando con la aprobación del Comité de Ética del Hospital EsSalud III Juliaca.
Los datos se analizaron en el programa Microsoft Excel 2016 (v.16.0) y posteriormente se realizó la cuantificación estadística mediante el paquete estadístico STATA v.14. Para el análisis descriptivo se calcularon porcentajes y medidas de frecuencia de las variables. Los datos se expresaron en tablas y figuras.
Resultados
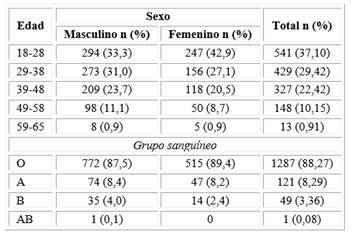
Se registraron 4057 personas predonantes, 1699 (41,87 %) fueron mujeres y 2358 (58,13 %), varones. El total de diferidos fue 1458 (35,93 %), de los cuales 882 (60,49 %) fueron varones y 576 (39,51 %) mujeres. Las edades oscilaban entre 18 y 65 años de edad. El grupo etario más frecuente fue el comprendido entre las edades de 18-28 años de edad (541; 37,10 %) seguido por el grupo de 29-38 años de edad (429; 29,42 %) y el grupo sanguíneo más usual fue el O (1287; 88,27 %) (Tabla 1).
Tabla 1- Características demográficas de los pacientes diferidos
Las causas más habituales de diferimiento de los donantes fue el hematocrito alto 669 (45,8 %), seguido por el hematocrito bajo con 348 (23,8 %), venas no accesibles 137 (9,39 %), ansiedad 66 (4,52 %) y entre otras (16,49 %) (Tabla 2).
Tabla 2- Causas de diferimiento de los pacientes estudiados

Respecto a los valores de hematocrito según sexo, se evidenció que el sexo masculino presentaba valores más altos, con una media de 55,16 % (6,45) en comparación con el 44,11 % (6,20) femenino (Tabla 3).
Tabla 3- Valores de hematocrito de los donantes rechazados según sexo
| Valor de hematocrito |
Masculino |
Femenino |
| Media |
55,16 |
44,11 |
| Desviación estándar |
6,45 |
6,20 |
| Mediana |
57,00 |
44,00 |
| Valor máximo |
78 |
78 |
| Valor mínimo |
18 |
20 |
Con respecto a la cantidad de donadores diferidos por año se observa que existe un incremento del 187,58 % de enero del 2014 a diciembre del 2018 (Fig. 1).
Discusión
El Ministerio de Salud (MINSA) del Perú, reporta que solo el 1,08 % de los peruanos dona sangre de manera voluntaria y no remunerada, de los cuales solo el 10 % lo hace por motivos altruistas, ya que el resto de donaciones provienen de la llamada “donación de reemplazo”, seguida por la donación autóloga, la cual proviene del mismo individuo que la recibe, y la donación remunerada.11 Esta realidad no difiere en América Latina, según la Organización Panamericana de la Salud (OPS) solo 10 países de la región tienen una tasa de 90 % de donantes voluntarios, incrementándose en menos del 1 % entre el 2015-2017, lo cual está muy distante de la meta del 100 % planteada por la OMS.12
En relación a las características demográficas de la muestra, el sexo de los donantes voluntarios más frecuente fue el masculino. Esto concuerda con lo reportado por AlNouri y otros (85,6 %),13Abdelaal y otros (99,5 %),14Al Shaer y otros (84 %)15 y discrepando con Edgren G y otros,16 quienes describieron un predominio del sexo femenino, lo que puede deberse a características individuales y culturales del entorno de donación.
Respecto al sexo de los donantes rechazados se evidenció que los varones tenían una prevalencia de rechazo más alta (61,4 %) que las mujeres (38,6 %), con una probabilidad para ser diferido de 0,41 en los varones frente a un 0,36 en las mujeres. Esto resultados no concuerdan con los valores de Nigeria17 ni Tanzania,18 pero sí con lo reportado por Shrivastava y otros,19 quienes expusieron que el 83,3 % de los diferidos en la India eran hombres.
Se evidenció que la prevalencia de rechazo fue de 39,72 %, muy superior a los estudios de Okoroiwu y otros (8.69 %),17Abdelaal y otros (8,7 %),14Kasraian y otros (8,7 %),20Chauman y otros (5,56%).21 Estas variaciones probablemente reflejan la diversidad poblacional, falta de una corte estandarizada de la hemoglobina, intervalos de donación, diferencias en el proceso y criterios de selección de los donantes, condiciones médicas y endémicas prevalentes. Las diversas realidades socioeconómicas entre los países también pueden condicionar a esta diferencia, ya que países de mayores ingresos pueden tener una menor prevalencia de desnutrición y enfermedades infecciosas en comparación de países de ingresos bajos. Precisamente, Puno es uno de los departamentos más pobres del Perú y Juliaca, en general, tampoco es ajeno a esta problemática.22
De acuerdo a las causas de rechazo, el hematocrito alto fue la más frecuente, lo que no se corresponde con lo reportado por Al Shaer y otros,15Ngoma y otros23 y Mast,18 en cuyas investigaciones la causa más frecuente fue la hemoglobina baja y alteraciones en la presión arterial. Esto se debe principalmente a las características individuales y del entorno, ya que la mayoría de los estudios se realizan en pobladores que habitan en lugares cercanos al nivel del mar; sin embargo, los pobladores de Juliaca viven a 3825 m. s. n. m., por lo que desarrollan mecanismos de compensación para mantener la homeostasis debido a la hipoxia hipobárica.
Los valores de referencia de la biometría hemática son particularmente controversiales de determinarse para las poblaciones de altura. El punto de corte de aceptación para la transfusión sanguínea según la corrección en altura del MINSA para residentes entre 3750-4250 m. s. n. m. es con un valor de hemoglobina aproximado entre 15-18, por lo tanto, un valor de hematocrito entre 45-54 %,24 esto debido a los cambios hematológicos en pobladores de altura.25
Nuestro estudio encontró que las dos principales causas de rechazo fueron la poliglobulia y la hemoglobina baja (anemia). Diversos estudios recomiendan la necesidad de establecer un punto de corte para el diagnóstico de alteraciones hematológicas, ya que la corrección de hemoglobina utilizada es un ajuste matemático y no basado en ninguna definición clínica,26,27 lo cual puede provocar un sobrediagnóstico en estas dos alteraciones hemáticas.
Se encontró que el 66,06 % de diferidos estaban comprendidos entre las edades de 18-38 años. El presente estudio concuerda con AlNouri y otros,13 quienes publicaron que el 68,60 % de los diferidos estaban en el rango de edad de 16-35 años. Sin embargo, esos valores están en desacuerdo con lo reportado por Agnihotri y otros,28 quienes afirmaron que los adultos de la India por encima de los 40 años de edad presentaban más rechazo y Valerian y otros,29 encontraron que quienes tenían edades entre 46-65 años mostraban una prevalencia de negación más alta (27,6 %) en comparación a los más jóvenes de 18-30 años (12,1 %) y entre 31-45 años (17,6 %).
La tasa de diferimiento fue moderada, el hematocrito alto y el bajo constituyeron las principales causas de aplazamiento. Los criterios estrictos de selección de donantes de sangre protegen tanto al donador como al receptor; sin embargo, existe la necesidad de ajustarlos en necesidad a los donantes de la altura, a fin de no generar un impacto negativo que impida que vuelvan a donar.
Agradecimientos
Los autores desean agradecer a todo el personal del área de banco de sangre del Hospital EsSalud III Juliaca, Puno-Perú, por su apoyo y cooperación.
Referencias bibliográficas
1.
Custer B, Chinn A, Hirschler NV, Busch MP, Murphy EL. he consequences of temporary deferral on future whole blood donation. Transfusion 2007 [acceso: 21/12/2019];47(8): 1514-23. Disponible en: https://onlinelibrary.wiley.com/doi/10.1111/j.1537-2995.2007.01292.x1.
[ Links ]
2.
Organización Mundial de la Salud (OMS). Diez datos sobre las transfusiones de sangre. OMS; 2018 [acceso: 21/12/2019]. Disponible en https://www.who.int/features/factfiles/blood_transfusion/es/2.
[ Links ]
3.
World Health Organization (WHO). Blood Donor Selection: Guidelines on Assessing Donor Suitability for Blood Donation. Geneva: World Health Organization; 2012 [acceso: 21/12/2019]. Disponible en: Disponible en: https://apps.who.int/iris/bitstream/handle/10665/76724/9789241548519_eng.pdf?sequence=1&isAllowed=y
3.
[ Links ]
4.
Perú. Ministerio de Salud. Guía técnica para la selección del donante de sangre humana y hemocomponentes. MINSA: Lima; 2018. [ Links ]
5.
Hillgrove T, Moore V, Doherty K, Ryan P. The impact of temporary deferral due to low hemoglobin: future return, time to return and frequency of subsequent donation. Transfusion 2011 [acceso: 24/12/2019];51(3):539-47. Disponible en: https://onlinelibrary.wiley.com/doi/abs/10.1111/j.1537-2995.2010.02881.x5.
[ Links ]
6.
Sullivan KM, Mei Z, Grummer-Strawn L, Parvanta I. Haemoglobin adjustments to define anaemia. Trop Med Int Heal. 2008 [acceso: 24/12/2019];13(10):1267-71. Disponible en: https://onlinelibrary.wiley.com/doi/full/10.1111/j.1365-3156.2008.02143.x6.
[ Links ]
7.
Gonzales G. Metabolismo en la altura. Acta Andina 2001 [acceso: 21/11/2019];9(1-2):31-42. Disponible en: http://sisbib.unmsm.edu.pe/bvrevistas/acta_andina/v09_n1-2/Metabolismo.htm7.
[ Links ]
8.
Villafuerte FC, Corante N. Chronic mountain sickness: clinical aspects, etiology, management, and treatment. High Altitude Med Biol. 2016; [acceso: 12/03/2020];17(1):61-9. Disponible en: https://www.liebertpub.com/doi/full/10.1089/ham.2016.0031?url_ver=Z39.88-2003&rfr_id=ori:rid:crossref.org&rfr_dat=cr_pub%3dpubmed8.
[ Links ]
9.
González G, Tapia V. Hemoglobina, hematocrito y adaptación a la altura: su relación con los cambios hormonales y el periodo de residencia multigeneracional. Rev Fac Med. 2007 [acceso: 12/01/2019];15(1):80-93. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0121-52562007000100010&lng=en9.
[ Links ]
10.
Perú. Instituto Nacional de Estadística e Informática. Perú: Provincias y distritos más poblados. Crecimiento y distribución de la población, 2017. INEI: Lima; 2017. [ Links ]
11.
Perú. Ministerio de Salud (MINSA), Gobierno del Perú. Ley general de Educación el principio de la cultura de donación voluntaria de sangre. MINSA; 2019 [acceso: 15/11/2019]. Disponible en: https://www.gob.pe/institucion/minsa/noticias/45572-el-gobierno-promulgo-ley-que-promueve-la-donacion-voluntaria-de-sangre-en-la-educacion-basica-regular11.
[ Links ]
12.
Organización Panamericana de la Salud. La OPS insta a que se fortalezcan los sistemas de donación de sangre para garantizar el 100 % de donaciones voluntarias. OPS/OMS-Perú; 2019 [acceso: 15/11/2019]. Disponible en: https://www.paho.org/per/index.php?option=com_content&view=article&id=4319:la-ops-insta-a-que-se-fortalezcan-los-sistemas-de-donacion-de-sangre-para-garantizar-el-100-de-donaciones-voluntarias&Itemid=012.
[ Links ]
13.
AlNouri AK, Maghrabi LA, Hamdi SS, Abd El-Ghany SM, AlNouri KA. Analysis of the most common causes of blood donor deferral in northern Jeddah: a single-center study. J Blood Med. 2019 [acceso: 10/01/2020];23(10):47-51. Disponible en: https://www.dovepress.com/analysis-of-the-most-common-causes-of-blood-donor-deferral-in-northern-peer-reviewed-article-JBM13.
[ Links ]
14.
Abdelaal M, Anwar F. Analysis of blood donor deferral in Jeddah, Saudi Arabia: Characteristics and causes. J Pak Med Assoc. 2016 [acceso: 20/12/2019];66(11):1392-5. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/?term=Abdelaal+M++deferral14.
[ Links ]
15.
Al Shaer L, Sharma R, AbdulRahman M. Analysis of blood donor pre-donation deferral in Dubai: characteristics and reasons. J Blood Med. 2017 [acceso: 20/11/2019];8(1). Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5449161/15.
[ Links ]
16.
Edgren G, Ullum H, Rostgaard K, Erikstrup C, Sartipy U, Holzmann MJ, et al. Association of Donor Age and Sex With Survival of Patients Receiving Transfusions. JAMA Intern Med. 2017 [acceso: 20/12/2019];177(6):854-60. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/2843754316.
[ Links ]
17.
Okoroiwu HU, Asemota EA. Blood donors deferral prevalence and causes in a tertiary health care hospital, southern Nigeria. BMC Health Serv Res. 2019 [acceso: 22/12/2019];19(1):510-9. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/3133132617.
[ Links ]
18.
Mast AE. Low hemoglobin deferral in blood donors. Transfus Med Rev. 2014 [acceso: 23/12/2019];28(1):18-22. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/2433284318.
[ Links ]
19.
Shrivastava M, Shah N, Navaid S, Agarwal K, Sharma G. Blood donor selection and deferral pattern as an important tool for blood safety in a tertiary care hospital. Asian J Transfus Sci. 2016 [acceso: 24/12/2019];10(2):122-6. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/?term=Shrivastava+M++deferral19.
[ Links ]
20.
Kasraian L, Negarestan N. Rates and reasons for blood donor deferral, Shiraz, Iran. A retrospective study. Sao Paulo Med J. 2015 [acceso: 22/12/2019]; 133(1):36-42. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/2516646320.
[ Links ]
21.
Chauhan C, Chauhan R, Awasthi S, Dutta S, Joshi H. ¿Pattern and outcome of donor deferral? Need of hour. Int J Res Med Sci. 2018 [acceso: 21/12/2019];6(1):289-92. Disponible en: https://www.msjonline.org/index.php/ijrms/article/view/426921.
[ Links ]
22.
Inquilla-Mamani J. Discapacidad, pobreza y desigualdad social en Puno: un tema multidimensional y multifactorial desde la perspectiva sociológica - Perú. Comuni@ción 2015 [acceso: 23/12/2019];6(1):28-38. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S2219-71682015000100003&lng=es&tlng=es22.
[ Links ]
23.
Ngoma AM, Goto A, Sawamura Y, Nollet KE, Ohto H, Yasumura S. Analysis of blood donor deferral in Japan: characteristics and reasons. Transfus Apher Sci. 2013 [acceso: 23/12/2019];49(3):655-60. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/2389131723.
[ Links ]
24.
Gonzales GF, Fano D, Vásquez- Velásquez C. Necesidades de investigación para el diagnóstico de anemia en poblaciones de altura. Rev Peru Med Exp Salud Pública. 2017 [acceso: 02/01/2020];34(4):699-708. Disponible en https://rpmesp.ins.gob.pe/index.php/rpmesp/article/view/320824.
[ Links ]
25.
Li C, Li X, Liu J, Fan X, You G, Zhao L, et al. Investigation of the differences between the Tibetan and Han populations in the hemoglobin-oxygen affinity of red blood cells and in the adaptation to high-altitude environments. Hematology 2018 [acceso: 02/01/2020];23(5):309-13. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/2913039025.
[ Links ]
26.
Trompetero A, Cristancho E, Benavides W, Serrato M, Landinéz M, Rojas J. Comportamiento de la concentración de hemoglobina, el hematocrito y la saturación de oxígeno en una población universitaria en Colombia a diferentes alturas. Nutr Hosp. 2015 [acceso: 15/03/2020];32(5):2309-18. Disponible en: http://scielo.isciii.es/scielo.php?script=sci_arttext&pid=S0212-16112015001100055&lng=es26.
[ Links ]
27.
Ocas-Córdova S, Tapia V, Gonzales GF. Hemoglobin Concentration in Children at Different Altitudes in Peru: Proposal for [Hb] Correction for Altitude to Diagnose Anemia and Polycythemia. High Alt Med Biol. 2018 [acceso: 16/03/2020];19(4):398-403. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/3025188827.
[ Links ]
28.
Agniotri N. Whole blood donor deferral analysis at a center in Western India. Asian J Transfus Sci. 2010 [acceso: 29/02/2020];4(2):116-22. Disponible en: https://www.ncbi.nlm.nih.gov/pubmed/2085951228.
[ Links ]
29.
Valerian DM, Mauka WI, Kajeguka DC, Mgabo M, Juma A, Baliyima L, Sigalla GN. Prevalence and causes of blood donor deferrals among clients presenting for blood donation in northern Tanzania. PLoS One. 2018 [acceso: 29/02/2020]:25:13(10):e0206487. Disponible en: https://journals.plos.org/plosone/article?id=10.1371/journal.pone.020648729.
[ Links ]

















