Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Medicina General Integral
versión impresa ISSN 0864-2125
Rev Cubana Med Gen Integr vol.29 no.3 Ciudad de La Habana jul.-set. 2013
ARTÍCULO ORIGINAL
Comportamiento clínico-epidemiológico del asma bronquial en menores de 15 años
Bronchial Asthma Clinical and epidemiological pattern in children younger 15 years
MSc. Tatiana de la Vega Pažitková; MSc. Víctor Tadeo Pérez Martínez; MSc. Leonardo Castillo Iriarte
Policlínico Docente "Ana Betancourt". La Habana Cuba.
RESUMEN
Introducción: el asma bronquial es la enfermedad crónica más frecuente de la infancia, cuya prevalencia estimada en Cuba es de 8,2 %. La identificación y el control de los factores de riesgo constituyen un pilar importante en el manejo de esta entidad.
Objetivos: caracterizar el comportamiento clínico-epidemiológico del asma bronquial en menores de 15 años del policlínico Ana Betancourt.
Métodos: se realizó un estudio descriptivo de corte transversal, durante el período del mes de abril de 2010 a marzo de 2011. Inicialmente se aplicó el cuestionario ISSAC para identificar un posible subregistro de asma. Se empleó la clasificación Global Initiative for Asthma 2007, que permitió agrupar clínicamente a los menores en cuatro categorías. Finalmente se aplicó, a la totalidad de la muestra, un cuestionario para la identificación de los factores de riesgo.
Resultados: se identificó una morbilidad oculta de 9,3 %. Con asma leve intermitente: 30 pacientes; leve persistente: 21; moderado persistente: 28 y con asma severa: 14. La totalidad de los pacientes tenían antecedentes familiares de atopia y desencadenaban las crisis con los cambios climáticos. El 95,0 % era sensible a inhalantes respiratorios y en el 64,0 % de los hogares se detectó la presencia de fumadores.
Conclusiones: el asma bronquial persiste como una enfermedad infradiagnosticada. En el orden epidemiológico, los antecedentes familiares de atopia y los cambios de tiempo, aventajaron a los restantes factores de riesgo asociados.
Palabras clave: asma bronquial, infradiagnóstico, factores de riesgo.
ABSTRACT
Introduction: bronchial Asthma is the most common chronic disease of childhood in Cuba whose estimated prevalence is 8.2%. The identification and control of its risk factors is an important pillar in the management of this entity.
Objective: to characterize the clinical and epidemiological behavior of Asthma in children younger 15 years at Ana Betancourt polyclinic.
Methods: a descriptive cross-sectional study was conducted from April 2010 to March 2011. Initially the ISSAC questionnaire was used to identify a possible asthma underreporting. 2007 Global Initiative for Asthma classification was used, which allowed clinically grouping minors into four categories. Finally, a questionnaire to identify risk factors was applied to the entire sample.
Results: a hidden morbidity of 9.3% was identified. With mild intermittent asthma: 30 patients; mild persistent: 21; persistent moderate 28; and severe asthma: 14. All the patients had a family history of atopy, and crises were triggered by weather changes. 95.0% were sensitive to respiratory inhalants and 64.0% was detected to have smokers at home.
Conclusions: bronchial Asthma persists as an underdiagnosed disease. Regarding the epidemiological aspect, family history of atopy and weather changes, outdid the other associated risk factors.
Keywords: asthma, under-diagnosis, risk factors.
INTRODUCCIÓN
El concepto de asma bronquial (AB) siempre ha estado relacionado con la respiración aunque de forma muy diversa, por lo que se considera una enfermedad crónica del pulmón, en cuya patogenia intervienen diversas células y mediadores de la inflamación; que está condicionada en parte por factores genéticos y que cursa con hiperrespuesta bronquial y una obstrucción variable al flujo aéreo, total o parcialmente reversible, ya sea por la acción medicamentosa o espontáneamente.1 Esta enfermedad es más común en los climas húmedos, en las regiones frías y sobre todo cerca del mar.2
Desde el punto de vista económico, la carga financiera por año del AB varía según los países entre 300 y 1 300 USD por paciente, incluyendo: los costos por visitas a los servicios de urgencia durante las crisis, las visitas de control, el tratamiento de sostén, y el ausentismo escolar y laboral, entre los más importantes; por lo que puede ubicarse entre las enfermedades cónicas de alto impacto económico para cualquier sistema de salud y para la economía personal y familiar.
Los costos económicos estimados exceden los de la tuberculosis y VIH/SIDA juntos, y el costo social que genera este padecimiento es considerable, debido a la carga discapacitante asociada a los frecuentes episodios de descompensación.3
La prevalencia de síntomas sugerentes de AB en los niños de edad escolar de países desarrollados ha sido extensamente evaluada en las últimas dos décadas. Un hallazgo común ha sido que las tasas de prevalencia de síntomas respiratorios relacionados con esta enfermedad varían notoriamente entre los distintos países y localidades.4
Un ejemplo lo constituye el Estudio Internacional de Asma y Alergia en la Infancia: The International Study of Asthma and Allergies in Chilhood (ISAAC),5 como un proyecto mundial, aún en pleno desarrollo de investigación, sobre la prevalencia y factores de riesgo asociados al asma y enfermedades alérgicas en la infancia. Este proyecto surgió de la confluencia de dos proyectos multinacionales, uno surgido en Nueva Zelanda y otro en Alemania. A estos se han unido un número importante de países, que según los datos publicados por el Ministerio de Salud Pública de Cuba 6 y en el Boletín de información diaria (UPI) Washington, Octubre 21/2011, suman ya 56.7
El AB puede ser descrita en términos etiológicos, así como también de acuerdo al patrón clínico y la severidad de la obstrucción al flujo del aire, teniendo en cuenta: las características clínicas antes del tratamiento, su intensidad, presencia de síntomas nocturnos, recurrencia de las exacerbaciones, limitación de la actividad física, frecuencia de hospitalización y respuesta al tratamiento; siendo clasificada, según la clasificación Global Initiative for Asthma, en: leve intermitente, leve persistente, moderada persistente y severa.8
Estudios epidemiológicos han hallado que los virus respiratorios y posiblemente las Clamidias, pero rara vez las bacterias, son los microorganismos infecciosos mayormente asociados al incremento del asma. 9 El virus desencadena la enfermedad en niños predispuestos genéticamente, lo que determina la aparición de hiperreactividad bronquial, que de no existir otros factores de riesgo, probablemente desaparecerá con la edad (adolescencia). En particular los virus Syncicial Respiratorio, Parainfluenza, Rinovirus e Influenza, son los que más se asocian al incremento de sibilancias.10
La identificación y el control de los factores desencadenantes que inducen la inflamación de las vías aéreas y aquellos que precipitan la obstrucción aguda, o ambos, son pasos importantes en el manejo del AB. La prevención o el control de estos factores pueden reducir los síntomas y a largo plazo disminuir la inflamación de las vías aéreas y la hiperreactividad.1
El propósito principal de la terapia del AB es mejorar la calidad de vida del paciente, al conseguir y mantener un control de los síntomas, prevenir las exacerbaciones, alcanzar una función pulmonar normal, mantener niveles de actividad, incluyendo el ejercicio físico, y evitar los efectos adversos de la terapia medicamentosa propia de la enfermedad.11
Durante los años 2008 al 2010, en el área de salud del policlínico «Ana Betancourt» del municipio Playa, se advirtió un incremento de pacientes asmáticos menores de 15 años que acudieron al servicio de urgencia y los consultorios del médico de la familia, con independencia de la época del año, fundamentalmente los pertenecientes al grupo básico de trabajo (GBT) 1, por lo que se sospecharon irregularidades o incumplimiento del tratamiento intercrisis. Paralelamente se constató, al evaluar los análisis integrales de la situación de salud de cada consultorio médico y del propio policlínico, muy pocos pacientes registrados y clasificados con esta enfermedad mediante el proceso de dispensarización.
Motivados por esta realidad, decidimos trazarnos el objetivo de caracterizar el comportamiento clínico-epidemiológico del asma bronquial en menores de 15 años del policlínico "Ana Betancourt".
MÉTODOS
Se realizó un estudio descriptivo de corte transversal, durante el período de abril de 2010 a marzo de 2011, que incluyó al total de los niños menores de 15 años, pertenecientes a los cinco consultorios del médico de la familia que conformaban el GBT 1, del policlínico "Ana Betancourt", del municipio Playa, La Habana.
La muestra quedó constituida por 257 menores, los cuales al igual que sus familiares, estuvieron de acuerdo en participar y cooperar con la investigación.
Inicialmente se procedió a identificar la morbilidad oculta, a través de la aplicación del Cuestionario ISSAC, 5 (con validación internacional) para estandarizar metodológicamente el estudio de prevalencia y severidad del AB en la población infanto-juvenil. Dicho cuestionario fue aplicado en los domicilios de todos aquellos menores de 15 años que no estaban registrados como asmáticos en sus respectivos consultorios, cuya cifra ascendía a 181. Posteriormente se clasificó clínicamente al total de asmáticos empleando la clasificación Global Initiative for Asthma, 8 en cuatro grupos o categorías: leve intermitente, leve persistente, moderado persistente y grave persistente.
Finalmente se aplicó a la totalidad de la muestra un cuestionario (anexo), elaborado por los autores, siguiendo la experiencia de investigaciones previas, para la identificación de factores de riesgo de AB.
Entre las variables que se analizaron en el estudio estuvieron:
- Edad
- Sexo
- Antecedentes Patológicos Familiares de: asma bronquial, rinitis, urticaria, dermatitis atópica u otras enfermedades alérgicas y tabaquismo.
- Antecedentes patológicos personales de: reflujo gastroesofágico e infecciones respiratorias.
- Condiciones materiales de vida (resultado de la interacción dinámica entre condiciones estructurales de la vivienda (ventilación cruzada, filtraciones de paredes y techos, humedad), índice de hacinamiento, condición actual de la habitación del menor): Dividida en 3 categorías:
Buena: cuando cumplían parámetros como paredes de mampostería, piso de mosaico, techo de placa, sin filtración en paredes y/o techos, sin humedad en paredes y/o techos, buena ventilación, energía utilizada para cocinar: electricidad y/o gas, y hasta dos personas por dormitorio.
Regular: cuando presentaran paredes de mampostería, piso de mosaico, techo de placa, sin filtración en paredes y/o techos, con humedad en paredes y/o techos, mala ventilación, energía utilizada para cocinar: electricidad y/o gas, y entre tres y cuatro personas por dormitorio.
Mala: paredes de madera u otro material que no fuera mampostería, piso de otro componente que no incluyera el mosaico, techo de madera, tejas o zinc, con filtración en paredes y/o techos, con humedad en paredes y/o techos, mala ventilación, cualquier fuente de energía utilizada para cocinar que no fuera electricidad, y más de cuatro personas por dormitorio.
ü Factores medio-ambientales: cambios de tiempo, experiencias emocionales intensas, actividad física, exposición al frío.
ü Exposición a alérgenos o irritantes inhalantes: polen, polvo, pelo de animales, aromatizantes, gases tóxicos, humo de tabaco, gasolina, fertilizantes, productos químicos u otros y alérgenos ingestantes (alimentos y fármacos): productos lácteos, mariscos, soya, chocolate, huevo, frutos secos, cítricos, plátano, tomate, leguminosas, colorantes, preservantes, embutidos, harina de trigo, medicamentos, entre otros.
La información recogida fue procesada de forma automatizada y los resultados se expresaron en números absolutos y porcentaje. La presencia de diferencias estadísticas significativas fue evaluada mediante la técnica de inferencia basada en la distribución X2. Se fijó como nivel de significación estadística un nivel de probabilidad del 5 %. P= 0,05.
RESULTADOS
En la tabla 1 se observa que de los 257 menores que conformaron la muestra, 134 correspondieron al sexo masculino (52,1 %) y 123 al femenino (47,9 %). Solo el 29,6 % (76) se hallaba dispensarizado como asmático.
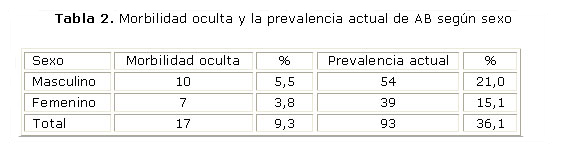
Culminada la aplicación del cuestionario ISAAC la cantidad de asmáticos ascendió a 93, pues se detectaron 17 adolescentes que estaban sin registrar en el momento de la investigación, por propio desconocimiento. Estos se adicionaron a los 76 asmáticos ya conocidos y dispensarizados debidamente, constatándose un 9,3 % de subregistro, y una prevalencia actual de asma bronquial de 36,1 %. Los restantes 164 menores se mantuvieron libres de síntomas. (tabla 2)
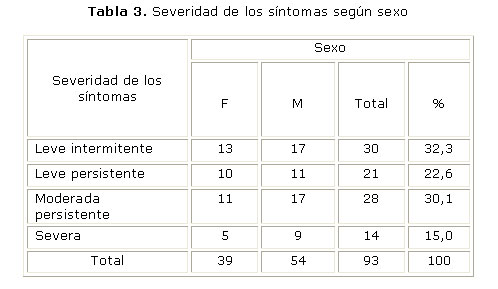
En la tabla 3 se puede apreciar que los menores asmáticos se agrupan en 4 categorías clínicas según la intensidad de sus síntomas, predominando los pacientes clasificados como leves intermitentes, que representan el 32,3 %, muy seguido de los moderados con el 30,1 % de la muestra.
En la tabla 4 se exponen los factores de riesgo de asma bronquial y su asociación en orden de frecuencia, al desencadenamiento de las manifestaciones clínicas. Por su diversidad particularizamos el comportamiento de los inhalantes respiratorios. Al evaluar las condiciones higiénico ambientales de la habitación de estos pacientes se detectó que el 53 % tiene almacenamiento o acumulación de objetos, el 44 % no tiene forrado el colchón ni las almohadas, el 35 % tiene cortinas, el 28 % libros y el 11 % tiene plantas en el dormitorio, elementos que favorecen la presencia de polvo en el hogar.
En relación al tabaquismo se evidenció que en 76 hogares (81,7 %) está presente este nocivo hábito tóxico, como promedio, en dos de sus integrantes, los que consumen más de dos cajetillas de cigarro diarias.
Fue muy notorio el hecho que 23 asmáticos, de los 28 clasificados como moderados, y 12 de los 14 clasificados como persistentes graves tuvieran como promedio, 3 fumadores en el hogar. Además en 32 de estas viviendas existiá algún animal doméstico.
Como factor importante a destacar está el alto índice de hacinamiento. En 57 de estas viviendas (61 %) se constata este fenómeno, con mala ventilación en 25 de ellas, para el 43,8 %.
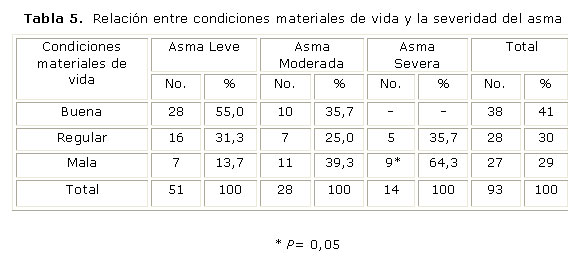
Las manifestaciones clínicas más severas de la enfermedad se evidencian en los asmáticos que poseen malas condiciones materiales de vida. Los que poseen buenas condiciones materiales de vida no llegan a padecer las manifestaciones severas de la enfermedad, el asma es de intensidad predominantemente leve. (tabla 5)
DISCUSIÓN
Estudios recientes han demostrado que el asma no se diagnostica tan a menudo como debiera, específicamente en las edades extremas de la vida, donde con frecuencia se le denomina bronquitis espásticas y/o bronquitis crónica.12
En esta investigación aunque la proporción es similar a la encontrada por Rodríguez de la Vega,13 se identificó una morbilidad oculta o infradiagnóstico para esta enfermedad, hecho que se corresponde con los estudios de Prieto Herrera14 y Sconilk,15 en los que ambos encontraron un importante subregistro de pacientes asmáticos, y refieren las dificultades que existen para establecer el diagnóstico.
Informes de la OMS destacan que la cantidad de asmáticos en el planeta asciende a 150 millones de personas y anualmente mueren por esa causa aproximadamente 180 mil. 7 Se reporta que esta entidad afecta entre el 5 y 10 % de la población infantil y constituye un importante problema de salud a escala mundial, por lo que se registra un incremento tanto de la morbilidad como de la mortalidad en países como Australia, Inglaterra, Nueva Zelanda y Estados Unidos, en el cual los pacientes con esta enfermedad se han duplicado de 6 millones 800 mil en 1980 a 14 millones 600 mil en 1995. Lo mismo ha ocurrido en Alemania, Europa Occidental, donde se informa que uno de cada diez niños padece la enfermedad.9
En Latinoamérica la prevalencia de AB es alta y ha venido aumentando, fenómeno que ha podido constatarse en países como Brasil, Costa Rica y Perú, donde la enfermedad en niños de 13 y 14 años varía entre el 20 y 30 %.7
El AB es una enfermedad frecuente en la población cubana y figura entre las diez principales causas de muerte. 6 Diferentes estudios de prevalencia notifican que el 8,2 % de los adolescentes padecen la enfermedad y que alcanza hasta el 10 % en la edad infantil, razones por las que se registra una alta frecuencia en el grupo de 10 a 14 años, aspecto que coincide con los resultados obtenidos en esta investigación.16
En la investigación se encontró que la mayoría de los adolescentes exhibía síntomas ligeros de la enfermedad con predominio entre los varones, aspecto que coincide con lo planteado en la literatura, 9,14 donde se refleja que los varones son más susceptibles a padecer asma bronquial.
Diversos autores 12,15 reconocen en sus investigaciones que la tendencia a desarrollar alergia puede ser heredada, pero los factores que nos rodean son tan importantes como la herencia para desencadenar el asma. Ellos plantean que la historia de atopía en familiares de primer grado empeora el pronóstico tanto a corto como a largo plazo.
En nuestro estudio, los antecedentes de atopía en familiares de primer grado están presentes en el 100 % de los casos, sin embargo, en estudios recientes como el realizado por Beydon, 10 no se reporta relación significativa entre la atopía familiar y el AB.
Al hacer un análisis de nuestros pacientes y establecer referencia con otros autores, vemos que existe similitud con lo planteado en la literatura con relación a los cambios de tiempo. 3 En nuestro trabajo el 100 % de los casos relacionan las crisis con los cambios de tiempo.
Otros investigadores 2 estudian la relación entre los ingresos de los niños con AB y los factores biometeorológicos, no encontrando relación con los factores precipitantes más conocidos tales como temperatura, humedad y viento, sin embargo hubo una fuerte asociación con la lluvia y la presión barométrica baja. La exposición al aire frio también puede ser un factor importante en el desencadenamiento de las crisis de AB, ya que producen la liberación de radicales libres de oxígeno por las células inflamatorias (neutrófilos, eosinófilos y otras), provocando broncoconstricción, la inducción de la secreción de moco y el escape microvascular. 9 Las evidencias epidemiológicas de Holanda, Inglaterra, Dinamarca, Australia, Nueva Zelanda, Japón y EUA, han demostrado que existe una fuerte asociación entre el asma y la sensibilidad al polvo, sobre todo cuando la exposición a este alérgeno es diaria, aunque los pacientes no la adviertan.10
En estudios15 realizados en países industrializados se señala que los ambientes interiores son áreas de exposición importante a los alérgenos, por estar los enfermos una gran parte del tiempo expuesto a ellos, así como por la pobre ventilación natural que existe, lo cual provoca una elevación de los ácaros del polvo casero, entre otros. Otros autores 17 reflejan también que un alérgeno inhalado puede causar obstrucción aguda de las vías respiratorias en individuos sensibilizados provocando un ataque de asma bronquial inmediato.
Criterios más recientes plantean que la forma en la cual los alérgenos contribuyen al asma está dada porque la exposición a ellos puede contribuir a la inflamación de los pulmones durante períodos de semanas, meses e incluso años, sin que los pacientes reconozcan la influencia negativa de los mismos.2
La reducción a la exposición de alérgenos debe convertirse en un objetivo primario en el manejo del asma. 1 En estudios realizados 8 se plantea que la eliminación de los alérgenos proveniente de los animales, presentes en el medio ambiente en que se desenvuelvan los pacientes, es muy importante aun cuando toma semanas o meses percibir sus beneficios.
Numerosos trabajos revisados señalan la relación que existe entre las infecciones respiratorias, principalmente las virales, y el asma bronquial. 2 Estos reflejan en sus investigaciones que las infecciones virales son un «adyuvante» de la respuesta inflamatoria y promueven el desarrollo del daño de las vías aéreas al intensificarla.
Otros estudios realizados 15 han revisado las infecciones del tracto respiratorio inferior en infantes acompañados de sibilancias, demostrándose que el agente etiológico era viral; además han encontrado que los niños pequeños con manifestaciones respiratorias leves y sin antecedentes atópicos, los síntomas desaparecen de 3 a 6 años más tarde. El otro grupo de niños que tenía antecedentes atópicos y que desarrolló estas infecciones tuvo una evolución tórpida. Este grupo presentó asma nocturna y al ejercicio, enfermedad que mejoró con la pubertad.
Otros investigadores 2 indican que después de una bronquiolitis de moderada a grave en el primer año de vida, la mayoría de los niños siguen presentando procesos obstructivos recurrentes, por lo menos durante varios años. Esto prueba que la bronquiolitis desencadena el asma, pero no la causa.
Algunos autores10 plantean que el ejercicio es una de las exacerbaciones agudas más comunes del AB y que de forma contraria a otros estímulos, funciona sólo periódicamente en la vida de estos pacientes. Diferentes estudios17 también avalan la asociación del ejercicio con esta enfermedad, planteando que de un 70 a 90 % de los pacientes asmáticos tiene crisis inducidas por el ejercicio.
Existe un incremento del riesgo de hiperreactividad bronquial asociado con el hábito de fumar, tanto de forma activa como pasiva. La exposición a corto plazo al humo del tabaco puede que no tenga un efecto significativo inmediato sobre la hiperreactividad bronquial, aunque puede provocar síntomas. El fumar pasivamente puede ejercer diferentes efectos sobre la atopía y la función pulmonar antes del nacimiento, en la infancia y la adultez.1,18
El humo del tabaco es uno de los factores de riesgo más importante de asma mal controlada, y se ha comprobado que los niños cuyos padres fuman tienen síntomas más graves, riesgo que se incrementa en los adolescentes asmáticos que adquieren el hábito de fumar. 2 Este mal hábito se asocia con una reducción de las probabilidades de control completo del asma, dado que reduce la eficacia clínica de los glucocorticoides inhalados u orales al condicionar una resistencia secundaria a éstos.
En diversos estudios en los que se compararon dos grupos de personas asmáticas (uno bien controlado y otro no), y en los que no había diferencias en cuanto al número de pacientes alérgicos, el único factor que fue significativamente diferente entre ambos fue el hábito de fumar dentro del hogar. Otros factores diferentes entre ambos grupos, pero que no llegaron a ser significativos fueron la presencia de mascotas de pelo o pluma, y la existencia de manchas de humedad en las casas.17
La manifestación exacerbada de los síntomas del AB cuando se relaciona con el reflujo gastroesofágico, particularmente por la noche, sigue siendo un punto para debatir, a pesar del alto grado de coincidencia que tienen estas dos enfermedades con el tiempo en todos los pacientes asmáticos.1
No encontramos relación significativa entre los alimentos y medicamentos con respecto a la aparición de las crisis, ya que solo el 6 % de la muestra tiene alguna manifestación de alergia. Esto se relaciona con lo reportado por la literatura en la cual se refleja que una reacción alérgica a los alimentos es poco frecuente y ocurre principalmente en niños de corta edad.4 Se ha señalado que la leche, el huevo, el pescado, preservantes de alimentos y frutas secas son con frecuencia identificados como los causantes de las exacerbaciones del asma y muertes ocasionales.12
En la literatura se señala que algunos medicamentos pueden agravar el AB, dentro de ellos la Aspirina y otros agentes antiinflamatorios no esteroideos. 10 En nuestro trabajo no encontramos ninguna relación al respecto.
Las inapropiadas condiciones de la vivienda que se presentan en una parte importante de los menores estudiados influyen decisivamente en las manifestaciones de la enfermedad, siendo en algunos casos factor determinante de su severidad. Al comparar este resultado con lo reportado en la literatura, 11,12 vemos que existe una clara correspondencia, aunque el porciento de hacinamiento detectado en la presente investigación es mayor.
CONCLUSIONES
En la población de adolescentes menores de 15 años, el asma bronquial se caracterizó, desde el punto de vista epidemiológico, por su elevada prevalencia y el predominio del antecedente familiar de atopía, y los cambios de tiempo, elementos que actuaron como factores de riesgo importantes.
En el orden clínico predominaron los asmáticos leves intermitentes y fue notorio el infradiagnóstico de esta enfermedad tan común y con altos niveles de morbilidad en nuestro país.
Cuestionario a familiares o pacientes portadores de asma bronquial
Datos de identidad personal:
Nombre y apellidos: _____________________________________________
Dirección particular: _____________________________________________
Sexo: ______ Edad: _______
1. Antecedentes patológicos familiares y personales de: asma, rinitis, urticaria, dermatitis atópica u otras enfermedades alérgicas.
Rama materna: ______ Rama paterna: _______ Hermanos: _______
1.1. ¿Relaciona las crisis con la existencia de infecciones respiratorias previas?
Sí: ____ No: ____
1.2. ¿Fumadores en el hogar y/o dormitorio
Sí: _____ No: _____
Relación o parentesco con el niño: __________________
Número de fumadores: _______
Cantidad de cigarros o tabacos fumados a diario: ______
1.3. ¿Tiene diagnóstico previo de reflujo gastroesofágico?
Sí: _____ No: _____
2. Condiciones materiales de vida:
2.1. Condiciones estructurales de la vivienda:
Paredes Piso
Mampostería: _____ Mosaico: _____
Madera: ______ Cemento: ______
Otras:________ Tierra_______
Otros: ______
Con filtración en paredes y/o techos: _____ Sin filtración: _____
Con humedad en paredes y/o techos: _____ Sin humedad: _____
Cocina Techos
Gas: _____ Madera: ______
Carbón: _____ Tejas: ______
Otras: _____ Placa: _____
Zinc: _____
Otros: _____
2.2. Condiciones actuales de la habitación del menor:
Cortinas:______
Libros: ______
Objetos almacenados:______
Plantas (naturales y/o artificiales): ______
Otros: ________________________________________________________
¿Colchón y almohadas forrados con nylon? Si: _____ No: _____
¿Animales en el hogar?: Sí: _____ No: _____ Especie: ____________
Dentro del dormitorio: ________ Dentro del domicilio: _________
Fuera del domicilio: ________
Número de personas que duermen en la habitación con el menor: ______
3 Factores medio-ambientales:
3.1 Presencia de obras en construcción, albañales, fabricas, gases tóxicos, árboles u otros: Sí____ No ____
3.2 ¿Relaciona las crisis con cambios meteorológicos? Sí ____ No ____
3.3. ¿Relaciona la actividad física con las crisis? Sí ____ No ____
3.4 ¿Relaciona las crisis con experiencias emocionales intensas?
Sí ____ No ____
4. Alergenos (inhalantes y/o ingestantes) desencadenantes de las crisis:
4.1 ¿Relaciona las crisis con olores como: perfumes, tabaco, jabones, desodorantes, insecticidas, gasolina, fertilizantes, polen, productos químicos u otros?
Sí ____ No ____ ¿Cuáles? ________________________________________
4.2 ¿Relaciona las crisis con alimentos?
Sí____ No ____ ¿Cuáles? ________________________________________
4.3¿Algún medicamento le desencadena el asma? Sí ____ No ____ ¿Cuáles? ________________________________________
REFERENCIAS BIBLIOGRÁFICAS
1- Guía española para el manejo del asma. (GEMA) 2009. Madrid: Ed. Luzán:2009. [consultado 2012 enero 23]. Disponible en: http://www.gemasma.comaprox3p.com
2- Henry RL, Hodges IGC, Milner AD. Respiratory problems 2 years after acute bronchiolitis in infancy. J Pediatr. 2007;11:25-37.
3- Pan American Health Organization. Integrated Management of Childhood IIIness. Program on Comunicable Diseases. Division of Diseasse Prevention and Control; Asthma bibliography No 1 June 2004. Washington: PAHO;2004.
4- ATS/ERS 2005. American Thoracic Society/European Respiratory Society. Recommendations for standardized procedures for the online and offline measurement of exhaled lower respiratory nitric oxide and nasal nitric oxide. Am J RespirCrit Care Med. 2005;171:912-30.
5- The International Study of Asthma and Allergies in Childhood (ISAAC). Screening Committee Worldwide Variations in the prevalence of Asthma Symptoms. EurRespir J. 1998;12:315-35.
6- Ministerio de Salud Pública de Cuba. Anuario Estadístico 2010. La Habana: MINSAP: 2011.
7- Boletín de información diaria (UPI). Washington. Octubre 21/2011 [sitio en Internet].[citado: 2012 ene 23]. Disponible en: http://www.ipcc.ch/ipccreports/ar4-wg2.htm
8- GINA 2006. Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention NHLBI/WHO Workshop Report. 2006.
9- Stanojevic S.; Wade A.; Lum S.; Stocks J. Reference equations for pulmonary function tests in preschool children: A review. Pediatric Pulmonology. 2007;42(10):962-72.
10- Beydon N, Davis SD, Lombardi E, Allen JL, Arets H, Aurora P, et al. On behalf of the American Thoracic Society/European Respiratory Society Working Group on Infant and Young Children Pulmonary Function Testing. An Official American Thoracic Society/European Respiratory Society Statement: Pulmonary Function Testing in Preschool Children. Am J RespirCritCareMed. 2007;175:1304-45.
11- González PY. Asma y Adolescencia Parte 1 [sitio en Internet].[ citado 2012 ene 23]. Disponible en: http://www.asmaonline.com.ar/default.asp?pagina=infoart91.asp
12- Heaton T, Rowe J, Turner S. Respirar. El Portal sobre asma en niños y adolescentes [sitio en Internet].[citado 2012 ene 23]. Disponible en: http://www.respirar.org
13- Rodríguez de la Vega A. Epidemiología del asma bronquial. Ponencia para XIV Congreso de la Sociedad Española de Alergología e Inmunología Clínica, 1992.
14- Prieto Herrera M.E.; Queipo Caballero A.J. Caracterización del asma bronquial en un área de salud. Rev Cubana Med Gen Integr. 2000;16(4):356-9.
15- Sconilk D. Changing trends in the treatment of Asthma in a tertiary CanadianPediatricHospital. J Asthma. 1993;301(4):277-83.
16- Fabré O.D. Indicadores de la situación de salud de la adolescencia en Cuba [sitio en Internet].[citado 2012 ene 23]. Disponible en: http://www.cubasolidarity.net/infomed/www.infomed.sld.cu/aldia/saluden.html
17- NAEPP-EP3 2007. Nacional Asthma Education and Prevention Program. Expert Panel Report 3: Guidelines for the diagnosis and management of asthma. Bethesda: National Institutes of Health, National Heart, Lung, and Blood Institute, 2007.
18- Centro para el Control y la Prevención de Enfermedades CDC: Kit de presentación sobre el asma para profesionales de la salud [sitio en Internet]. [citado 2012 ene 23]. Disponible en: http://www.cdc.gov/asthma/spanish/speakit/prevention.htm
Recibido: 2 de mayo de 2013.
Aprobado: 17 de junio de 2013.
MSc. Tatiana de la Vega Pažitková
Policlínico Docente "Ana Betancourt". La Habana Cuba. Correo electrónico: tdelavega@infomed.sld.cu.