Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Oftalmología
versión On-line ISSN 1561-3070
Rev Cubana Oftalmol v.16 n.1 Ciudad de la Habana ene.-jun. 2003
Artículo novedoso
Hospital Oftalmológico Docente "Ramón Pando Ferrer"
Tratamiento quirúrgico de las membranas epirretinales
Dra. Mayra Mier Armas,1Dra. Ileana Vila Dopico,2 Dr. Frank Eguía Martínez3 y Dra. Meisy Ramos López3
Resumen
Se evaluaron los resultados funcionales y anatómicos de los pacientes operados de membrana epirretinal macular para determinar las complicaciones, así como correlacionar los factores clínicos y demográficos que influyen en el resultado visual. Se procedió al estudio retrospectivo de 33 pacientes operados mediante vitrectomía vía pars plana en un período de 2 años.
Los resultados demuestran que existió una mejoría visual de más de 2 líneas en el 69 % de los casos, el éxito anatómico fue de un 93 % y ocurrieron complicaciones en el 15,5 %. Además de la mejoría visual significativa y sintomatológica posoperatoria, existió una baja frecuencia de complicaciones. La etiología de la membrana, el tiempo de evolución y las complicaciones, influyeron en la agudeza visual final y la técnica de extracción de las membranas fue la adecuada.
DeCS: MEMBRANA EPIRRETINAL/cirugía; VITRECTOMIA.
El crecimiento de las membranas epirretinales maculares (MEM) ocurre a la proliferación de tejido fibrocelular sobre la región macular, observable por oftalmoscopia y biomicroscopia,1 reponde a diversas etiologías. Ellas se presentan como formaciones de tamaño y forma variables, en ocasiones vascularizadas, cuyo aspecto varía desde un brillo tenue hasta gruesas estructuras opacas.
Esta proliferación de membranas epirretinales, en la superficie retinal interna a lo largo de la membrana limitante interna, fue descrita por primera vez por Iwanoff en 1865.2
Gass ha propuesto una clasificación clínica según su apariencia en diferentes grados (0,1 y 2). Los grados más severos pueden desplazar la fóvea por su contracción y producir un fruncimiento de los vasos y de la propia retina, lo que produce imágenes distorsionadas y déficit visual. Se considera que de un 4 al 8 % de la población puede tener algún grado de MEM y que hasta un 30 % tienen alguna expresión de bilateralidad. Los estudios realizados confirman que pacientes mayores de 50 años presentan el 2 % y en los más de 75 alrededor de un 20 %.3,4
El desprendimiento de vítreo posterior (DVP) se presenta en el 90 % de las membranas idiopáticas y no ocurren así en las de otra etiología.5 Así las membranas secundarias pueden deberse a desprendimientos de retina tratados, a enfermedades vasculares retinianas, inflamatorias y a tratamientos con crioterapia, láser, así como a traumas contusos y penetrantes, entre otras.6 Estas membranas secundarias son de peor pronóstico en cuanto a su extracción, mejoría visual y recidivas, muy relacionadas con posible daño a las estructuras subyacentes.
El tratamiento quirúrgico de estos pacientes mediante vitrectomía por pars plana se comenzó a generalizar a mediados de la década del 90. Diversos reportes aportan resultados de éxito anatómico del orden del 95 al 100 %,7 con una mejoría visual significativa en el 85 % de los casos, con una estabilización en el 10 %.8
¿Qué papel juega la cirugía en la solución de este cuadro? En un breve bosquejo de la etiopatogenia de las MEM idiopáticas, elemento muy importante en su desarrollo es el DVP. Como resultados de los cambios bioquímicos a escala molecular en el gel vítreo, fundamentalmente en la interacción entre las moléculas de ácido hialurónico y de colágeno; disminuye el volumen total de vítreo gel mientras aumenta el de vítreo licuado. Al mismo tiempo, existe debilitamiento de las uniones MLI-vítreo cortical, lo cual, asociado a los movimientos de fluido del vítreo acuoso intraocular (que hace efecto disecante) y a la contracción de las fibras colágenas reorganizadas, provoca un DVP. Al ocurrir éste, la MLI sufre microdesgarros y hay liberación de células del EPR que al no sufrir ningún efecto modulador por ningún elemento vítreo, proliferan sin estorbo y forman las MEM. Estudios histopatológicos de tejido extraído por vitrectomía, han demostrado la presencia de los astrocitos y células del EPR y de hialocitos.9 Estas células posteriormente pueden acortar la corteza vítrea remanente adherida a la retina e inducen a arrugamiento de la mácula.
Por ende, la vitrectomía ayuda a eliminar no sólo el componente vítreo remanente que en ocasiones continúa adherido parcialmente a la mácula, sino también elimina todo el componente traccional asociado a la proliferación, así como los elementos celulares que continúan en multiplicación.10,11
En Cuba, en el Servicio de Retina del Hospital Docente Oftalmológico "Ramón Pando Ferrer" se comenzó a realizar este proceder de manera habitual en 1997. En la presente revisión se exponen las experiencias con esta técnica.
Métodos
Se realizó estudio retrospectivo de pacientes con diagnóstico de MEM, operados en el Servicio de Vítreo-Retina desde el año1998 hasta el 2000.
Todos los pacientes fueron operados mediante vitrectomía vía pars plana con 3 entradas a 4 mm del limbo (irrigación, endoiluminación y entrada del vitreótomo y pinza). Se les realizó vitrectomía central, con separación y corte de la hialoides posterior, y en casos necesarios, pelado, disección y extracción con pinza de Shutherland.
Se recogieron diversos datos de cada paciente, tales como etiología de la membrana, edad, sexo, tiempo de evolución, características clínicas, presencia de DPV y sintomatología.
Se consideró como éxito anatómico cuando se lograba la excisión y extracción de más de 2/3 de toda la extensión de la MEM, cuando se liberaba de la tracción la zona de la mácula. Se consideró como fracaso anatómico cuando no se lograban los parámetros antes mencionados y/o ocurría recidiva de la MEM en un período menor de 3 meses de seguimiento posoperatorio.
A su vez, se consideró éxito funcional cuando se lograba mejoría en la agudeza visual (AV)> de 2 líneas en la cartilla de Snellen asociada a la mejoría sintomatológica significativa de la metamorfopsia. Los pacientes que perdían a su vez la misma cantidad de líneas se consideraban fracaso funcional, mientras que aquellos cuya variación se limitaba a ± 2 líneas en la cartilla de Snellen se consideraban sin variación.
Estos datos fueron analizados para la caracterización de este universo y todos los pacientes tuvieron un seguimiento de más de 6 meses. Los resultados fueron analizados mediante test estadísticos descriptivos e inferenciales (media, desviación estándar, % t de student, correlación, test de probabilidades exactas de Fisher). Se tomaron como significativos valores de p< 0,05.
Resultados
Se revisaron las historias clínicas de 42 pacientes donde fueron descartadas por insuficiencia de datos 9 de ellas y quedó una muestra final de 33 pacientes.
Las características demográficas de los pacientes se exponen en la tabla 1.
Tabla 1. Características demográficas de la muestra
| Características | n |
| Pacientes | 33 |
| Edad (años) Media | 68,17 |
| Desviación estándar | 12,11 |
| Mínimo/Máximo | 43/44 |
| Sexo (%) Masculino/Femenino | 33,33/66,66 |
La tabla 2 refleja las características clínicas más importantes de los pacientes que integraron esta muestra.
Referente a la AV inicial, ésta tuvo un valor promedio de 0,218; mientras que el tiempo de evolución promedio preoperatorio fue de 4,81 meses. La presencia de DVP fue altamente significativa con un 93,93 %.
Tabla 2. Características clínicas de la muestra
| Características | N | |
| Agudeza visual (Snellen) | Media | 0,218 |
| Desviación estándar | 0,015 | |
| Tiempo de evolución (meses, promedio) | 4,81 | |
| Síntomas (%) | Metamorfopsias | 96,96 |
| Disminución de la agudeza visual significativa (<0,3 ) | 15,15 | |
| Desprendimiento de vítreo posterior (%) | 93,93 | |
| Pseudoagujero macular (%) | 6,06 | |
| Edema quístico macular (%) | 3,83 | |
| Miopía/Emetro-Hipermetropía (%) | 42,42/57,57 | |
| Facosclerosis/Afaquia-Pseudoafaquia (%) | 18,18/60,60 | |
En cuanto a los síntomas referidos, éstos llegaron a alcanzar el 100 % de la muestra, donde fue el más frecuente la metamorfopsia con un 96,96 %. En cuanto a las causas de las MER, el 78,80 % fueron idiopáticas y fueron secundarias para un 21,20 %, con un orden de frecuencia decreciente, primeramente representado por las postraumáticas con un 9,08 %, secundarias a cirugía de DR para un 6,06 % y otras (CEIO y hemovítreo) con un 3,03 % de representatividad en este estudio.
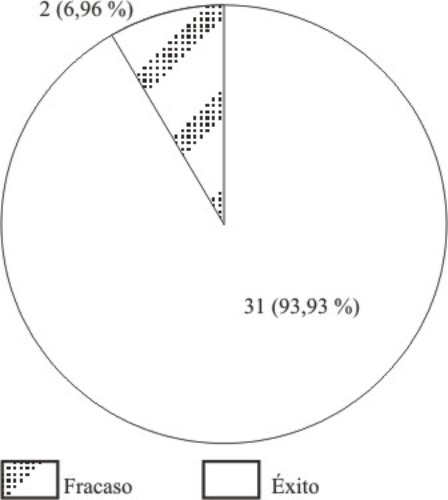
Tras el proceder quirúrgico, se logró éxito anatómico en el 93,93 % (31 pacientes) y no se logró este objetivo en 2 pacientes para el 6,96 %, según se muestra en la figura 1.
Fig. 1. Resultados anatómicos.
En cuanto al comportamiento de la AV posoperatoria, existieron importantes cambios en el sentido de la mejoría en la mayoría de los pacientes.
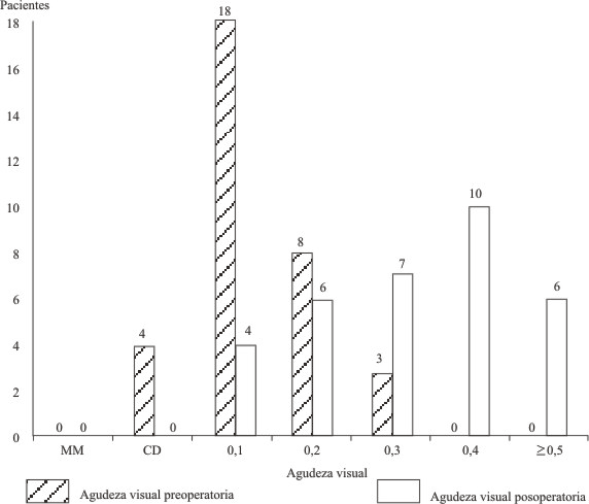
Así, en la tabla 3 se observa una mejoría visual (éxito anatómico) en 23 pacientes con un 69,69 % y empeoraron 3 casos para un 9,09 % y permanecieron estables 7 casos con un 21,02 %. En general, la frecuencia de éxito duplicó la de fracaso/no variación (69,69 % vs 30,11%). En la figura 2, la AV inicial promedio fue de 0,018, mientras que la AV final promedio fue de 0,498.
Tabla 3. Cambio en la agudeza visual. Evaluación posoperatoria
| Pacientes | Cambios en la agudeza visual | ||
| < 2 líneaseas | ± 2 líneas | > 2 lín | |
| No. | 3 | 7 | 23 |
| % | 9,09 | 21,22 | 69,69 |
Fig. 2. Agudeza visual pre y posoperatoria.
Al estratificar los pacientes en cuanto a su AV, se observa que en el grupo de AV menor de 0,2 se agruparon 30 casos al inicio del estudio, sin embargo, la cantidad de casos en este grupo al final del estudio fue de sólo 10 pacientes. En el polo opuesto, al inicio del estudio, no existieron casos con AV de 0,4 o mayor, sin embargo, al final de esta categoría se encontraron 16 pacientes.
En cuanto al comportamiento de la AV posoperatoria, existieron importantes cambios en el sentido de la mejoría en la mayoría de los pacientes. La tabla 3 expone estos cambios.
La tabla 4 expone las complicaciones encontradas en este estudio.
Tabla 4. Complicaciones
| Complicaciones | No. | % | Tiempo de aparición promedio (meses) |
| Desprendimiento de retina | 1 | 3,03 | 2 |
| Recurrencia de membrana epirretinal macular | 1 | 3,03 | 5 |
| Facosclerosis | 3 | 9,09 | 16 |
| Total | 5 | 15,15 | 8,2 |
En general, existió un 15 % de complicaciones y fue la más frecuente la facoesclerosis en 3 casos con un 9,09 %, la cual concomitó con otras complicaciones, tales como la recurrencia de la MEM y el desprendimiento de retina (DR) en 1 caso con un 3,03 %.
Discusión
Las MEM es una afección que predomina fundamentalmente en pacientes de la llamada tercera edad. Así, en el Hospital "La Paz" de Madrid, España se reporta 8 una incidencia de MEM idiopáticas del 6,4 % en 1 000 ojos examinados consecutivamente de modo rutinario en pacientes mayores de 50 años. Otros estudios6 refieren una mayor prevalencia de las MEM secundarias en pacientes más jóvenes, factor este muy influido por etiologías tales como inflamaciones, trauma, etc. En este estudio, al realizar un análisis estratificado de la edad promedio de los pacientes y la etiología, existieron diferencias estadísticamente significativas entre los portadores de MEM idiopáticas (70,23 años) y secundarias (30,78 años) con p =0,003.
La mayor frecuencia de MEM en el sexo femenino se cree se deba a la relación de este fenómeno con dos elementos fundamentales. El primero, la baja frecuencia de esta muestra de MEM secundarias a traumatismos, los cuales, son más frecuentes en hombres y segundo, el hecho de que varios estudios han encontrado una mayor incidencia de DVP en mujeres que en hombres, un hallazgo que puede deberse a cambios hormonales posmenopáusicos. Dentro de la etiopatogenia de las MEM idiopáticas, el papel del DVP es bien preponderante, como ya se explicó. Esta hipótesis es apoyada por estudio en el vítreo, así como otros órganos y tejidos.6
El moderadamente bajo (0,218) valor de la AV inicial media (tabla 2) se encuentra un poco por debajo de lo referido en la literatura, pero esto puede estar influenciado por elevadas frecuencias de opacidades de medios (cataratas) en el estudio 39,40 %. A causa de la MEM per se, es raro que la AV disminuya significativamente, ya que ésta es una condición relativamente estable o lentamente progresiva, con sólo un pequeño número (aproximadamente 5 %) con visiones de 20/200 o menos (9/10). Esta característica visual además se relaciona con otros factores inherentes al estudio, tales como la indicación quirúrgica de las MEM, la cual, debe tenerse en cuenta cuando aquellas se encuentran en estadios avanzados, con sintomatología clínica significativa; de hecho, al analizar otros acápites (síntomas y tiempo de evolución) se puede observar que la mayoría de los casos se presentaban con MEM avanzadas y sintomáticas.
El tiempo de evolución promedio preoperatorio fue algo prolongado (4,81 meses), lo cual no es completamente aceptable, pues se recomienda la intervención en un período no mayor de 6 a 8 semanas.12
Habitualmente, dentro de la evolución natural de la enfermedad, el curso de las MEM es en general benigno. La mayoría de las MEM idiopáticas son no progresivas y no requieren ningún tratamiento.
Sin embargo, en algunos pacientes, las membranas pueden causar deterioro visual significativo y metamorfopsia y se hace necesaria la cirugía.
La macropsia es un tipo de metamorfopsia característica de esta afección, por un desalineamiento traccional de los elementos fotorreceptores.12
Cuando los síntomas causan molestias insostenibles o cuando la AV cae por debajo de 0,4 a 0,25 (en dependencia de otros factores como requerimientos sociolaborales, etc.), está indicada la recepción quirúrgica de la MEM.12,13
En este sentido, las indicaciones y estos resultados se aúnan a la corriente actual de la indicación de tratamiento quirúrgico de las MEM sintomáticas. Aunque la separación espontánea de una MEM, puede ocurrir, esto sucede raramente.13 Tras este suceso, al igual que en la cirugía, existe una disminución general en los síntomas y una mejora concomitante en la AV. Sin embargo, en muchos de estos casos, la separación y por ende la resolución de los síntomas es solo parcial.
En este estudio se logró una mejoría funcional visual en el 69,69 % de los casos, lo que se encuentra bastante acorde con la literatura revisada. Como se observa existió una variación importante entre la AV inicial y la final (AV promedio inicial 0,018; final 0,498; p =0,002) según la figura 2, lo que avala la utilidad de la cirugía.
En la mayoría de los casos (93,93 %) se puede extraer total o parcialmente la MEM, lo cual en lo publicado fluctúa entre un 70 y un 90 % de los casos.14
Se reporta que los resultados menos satisfactorios se observan por lo general en aquellos casos con desprendimientos de retina previa y en los casos avanzados, en los que se han producido alteraciones maculares irreversibles.15,16 Lo cual también ocurrió y tuvo soporte estadístico en este estudio.
En cuanto a las complicaciones más frecuentes, este estudio difirió de los reportes consultados en el hecho de que se presenta sólo un 9,09 % de facoesclerosis posquirúrgicas, cuando en la literatura se reportan frecuencias de hasta el 80 % o más de los casos.
No se debe olvidar que esta es una complicación frecuente en la vitrectomía, derivado quizás por la pérdida de determinadas características del vítreo que se pierden por su excisión, así como por la turbulencia del fluido intracabitario transoperatorio. Esto presuntamente afecta la composición proteica y el equilibrio metabólico en el cristalino, desencadenando cambios bioquímicos que derivan en la pérdida de la trasparencia del núcleo.17-20
La razón de la diferencia anteriormente citada estriba en que los pacientes presentaron un tiempo de seguimiento promedio corto, mientras que clásicamente, en una cirugía en la cual accidentalmente no se contacte con el cristalino, esta complicación aparece a largo plazo y se hace clínicamente patente en períodos de alrededor de 2 años tras la cirugía.21 Ello ha motivado que algunos autores propongan directamente la intervención combinada de la membrana y el cristalino,22 o la membranectomía sin vitrectomía.23
El DR secundario a desgarros intra o posoperatorios se ha cuantificado entre un 4 y un 6 % de los casos,24 en la literatura revisada. En la mayoría de los casos el desprendimiento se produce en un intervalo de tiempo corto, aunque también pueden presentarse a largo plazo, probablemente debido a la contracción secundaria de vítreo periférico. La exploración cuidadosa de la periferia retiniana antes de finalizar la cirugía puede permitir localizar desgarros que pueden ser tratados en el mismo acto quirúrgico para evitar el desprendimiento posterior. En caso de originarse roturas de polo posterior, éstas son tratadas mediante fotocoagulación y taponamiento gaseoso.
También los DR poscirugía de MEM son más frecuentes en casos con MEM secundarias a DR operados o tratamientos de desgarros con criocoagulación previos.
Sin embargo, la enorme mayoría resuelve con tratamiento quirúrgico habitual, ya que son detectados a tiempo por el frecuente seguimiento posoperatorio de estos casos. En este universo sólo se presentó un caso que se trató mediante cirugía convencional.
La recidiva o recurrencia de una membrana prerretiniana previamente tratada, se ha estimado por lo general, por debajo del 5 % de los casos.25 Aunque algunas muestras más amplias describen hasta un 12 %.26,27 En este estudio se presentó un caso (3,03 %) en un paciente joven (32 años) y en el cual se dejó un remanente de la MEM por temor a desgarrar fovea, la cual se encontraba edematosa con quistes.
En algunos casos, la AV posoperatoria no fue la deseada. El fallo en el logro de una buena AV final se encontró correlacionado con determinadas características clinicoepidemiológicas de los pacientes con MEM. Así existió una correlación estadísticamente significativa inversa con la edad y existió una mayor frecuencia de fallo funcional posoperatorio en pacientes más jóvenes (r = 0,68; p = 0,03). Esto puede ser explicado al menos teóricamente por la mayor capacidad de respuesta proliferativa en sujetos jóvenes tras el trauma quirúrgico. También, el tiempo de evolución prolongado (r = 0,88; p = 0,02), se correlacionó con el fallo funcional posoperatorio. A su vez existió una asociación estadísticamente significativa entre la naturaleza secundaria de la MEM (p = 0,01), la persistencia de MEM posoperatoria (p = 0,03), y la presencia de complicaciones en general (p = 0,006), y una mala AV final (test de probabilidades exactas de Fisher).
En general, estos resultados coinciden con la literatura revisada y el índice de éxito anatomofuncional y la baja frecuencia de complicaciones lleva a promover el abordaje quirúrgico de esta afección.6,7,12
Summary
The functional and anatomical results of the patients operated on of the epiretinal macular membrane to determine the complications and to correlate the clinical and demographic factors influencing the visual result were evaluated. A retrospective study was conducted in 33 patients that underwent vitrectomy via pars plana in a period of 2 years. The results showed that there was a visual improvement of more than 2 lines in 69 % of the cases. The anatomical success was of 93 % and there were complications in 15.5 %. In addition to the significant symptomatological postoperative visual improvement, a low frequency of complications was observed. The etiology of the membrane, the time of evolution and the complications influenced the final visual acuity. The membrane removal procedure proved to be the most adequate.
Subject headings: EPIRETINAL MEMBRANE/surgery; VITRECTOMY.
Referencias bibliográficas
1. JMD Gass: Macular Dysfunction caused by vitreous and vitreoretinal interface abnormalities. En: Steroscopic Atlas of Macular Diseases. Vol 2.4ta Ed. Mosby;1997:p.965-9.
2. Iwanoff A. Beitrage zur normalen und pathologischen anatomie des auges. Arch Ophthalmol 1865;11: 135-170.
3. Mac Donald HR, Aaberg TM. Idiopathic epiretinal membranes. Sem Ophthalmol 1986;1:189-95.
4. Wise GN. Preretinal macular fibrosis (an analysis of 90 cases). Transac Ophthalmol SocUK 1972;92:131-40.
5. Koener F, Garweg J. Vitrectomy for macular and vitreomacular traction syndrom. Documenta Ophthalmology 1999;97:449-58.
6. Heilskov TW, Massicotte SJ, Folk JC. Epiretinal macular membrane in eyes with attached posterior cortical vitreous. Retina 1996;16:279-84.
7. Corcóstegui B. Membrana Epirretiniana Macular. En: Corcóstegui B, Adán A, García-Arumí J, Mateo C, Nieto I. Cirugía Vitreorretiniana. Indicaciones y Técnica. Editorial Tecnimedia;1999.p.242-258.
8. Membrana Epirretiniana Macular. Cirugía Macular Servicio de Oftalmología Hospital La Paz. Madrid;1999.Edición CD ROM.
9. Kusala S, Hayashi N, Ohji M. Indicyanine Green facilitates removal of epiretinal and Internal limiting membranes in myopic eyes with retinal detachment. Am J Ophthalmol 2001;131(3):388-90.
10. Mc Donald HR, Johnson RN, Ai E. Macular Epiretinal Membranes.En:Ryan SJ. Retina. Vol. 3. 3ra Ed. Mosby; 2001.p.2531-45.
11. Charles S. Epiretinal Membranes. En: Ophthalmic Surgery and Practice. Edición en CD ROM. Cap.42,1999.
12. Charles S. Epiretinal Membranes. En: Guyer D, Yannuzzi LA, Chang S. Retina-Vítreo-Mácula.WB Saunders; 1999.p.238-44.
13. Messner KH. Spontaneous separation of preretinal macular fibrosis. Am J Ophthalmol 1997;83:9-11.
14. Okada M, Ogino N, Matsumura M, Honda Y, Nagai Y. Histological and immunohistochemical study of idiopathic epiretinal membrane. Ophthalmic Res 1995 mar;27(2):118-28.
15. Shi Y, Hui Y, Ma J. An immunohistochemical study of IgG, complement C3, collagen type III and macrophage-marker Ki-M7 in epiretinal membranes. Yen Ko Hsueh Pao 1996 mar;12(1):10-4.
16. Mitchell P, Smith W, Chey T, Wang JJ, Chang A. Prevalence and associations of epiretinal membranes. The Blue Mountains Eye Study, Australia. Ophthalmol 1997 Jun;104(6):1033-40.
17. Akiba J, Ishiko S, Hikichi T, Ogasawara H, Yanagiya N, Yoshida A. Imaging of epiretinal membranes in macular holes by scanning lases ophthalmoscopy. Am J Ophthalmol 1996 Feb;121(2):177-80.
18. Grewing R, Mester U. Results of surgery for epiretinal membranes and their recurrences. Br J Ophthalmol 1996 Apr;80(4):323-6.
19. Ma SS, Barloon S, Marbeley AL, Kestle J. Effect of macular edema on surgical visual outcome in eyes with idiopathic membrane. Can J Ophthalmol 1996 Jun;31(4):183-6.
20. Cherfan GM, Michels RG, de Bustros S. Nuclear sclerotic catarat after vitrectomy for idiopathic epiretinal membranes causing macular pucker. AM J Ophthalmol 1991;111:434-8.
21. Ando A, Nishimura T, Uyama M. Surgical outcome on combined procedures of lens extraction, intraocular lens implantation, and vitrectomy during removal of the epiretinal membrane. Ophthalmic Surg Lasers 1998 Dec;29(12):974-9.
22. Tano Y. Surgery for macular ERM without vitrectomy .AAO Update on macular surgery. New Orleans:1998.
23. Donati G, Kapetanios AD, Pournaras CJ. Complications of surgery for epiretinal membranes. Graefes Arch Clin Exp Ophthalmol 1998 Oct;236(10):739-46.
24. Korobelnik JF, Dureau P, Sarfati A, Chauvaud D, Hoang Xuan T. Choroidal neovascularization complicating epiretinal membrane removal. Acta Ophthalmol Scand, 1997 Jun;75(3):320-1.
25. Donati G, Kapetanios AD, Pournaras CJ. Surgery of idiopathic epiretinal membranes functional results and complications. J Fr Ophthalmo l998 Nov;1(9):654-60.
26. Oshima Y, Ikuno Y, Motokura M. Complete epiretinal membrane in higgly Myopic eyes with retinal detachment resulting from a macular hole. Am J Ophthalmol 1998;126:669-76.
27. Wilkins JR, Puliafito Ca, Hee MR, Duker JS, Reichel E, Coker Jg, et al. Characterization of epiretinal membranes using optical coherence tomography. Ophthalmol 1996 Dec;103(12):2142-51.
Recibido: 13 de febrero de 2002. Aprobado: 29 de julio de 2003.
Dra. Mayra Mier Armas. Hospital Oftalmológico Docente "Ramón Pando Ferrer". Calle 76 No. 3104 esquina a Ave 31, Marianao, Ciudad de La Habana, Cuba.
1 Especialista de I Grado en Oftalmología. Profesora Asistente.
2 Especialista de II Grado en Oftalmología. Instructora.
3 Especialista de I Grado en Oftalmología.