Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Oftalmología
versión On-line ISSN 1561-3070
Rev Cubana Oftalmol v.20 n.2 Ciudad de la Habana jul.-dic. 2007
Hospital Clínicoquirúrgico “Hermanos Ameijeiras”
Resultados en la aplicación del tratamiento quirúrgico de la catarata traumática
Resumen
Objetivo: Evaluar los resultados anatómicos y visuales posoperatorios de pacientes portadores de catarata traumática asociada o no a otras lesiones oculares.
Métodos: Estudio prospectivo de una serie de casos (n = 57) de catarata traumática, con agudeza visual preoperatoria igual o mayor a percepción luminosa, a tratar quirúrgicamente. El período del estudio comprende desde abril de 2005 hasta enero de 2007. Se consideran en cada caso la técnica quirúrgica, dadas las condiciones anatómicas del ojo, detección y tratamiento quirúrgico oportuno. Se comparan los resultados de la cirugía en cada caso, teniendo en cuenta los resultados anatómicos y la agudeza visual (AV) de cada paciente antes y después.
Resultados: En el 95 % de los casos (n = 54) se obtuvo una agudeza visual (AV) mayor a 0,4, y en el 67 % (n = 38) la AV estuvo por encima de 0,7.
Conclusiones: En el tratamiento quirúrgico de la catarata traumática, si el segmento posterior está indemne, el pronóstico visual es muy bueno con resultados similares a los obtenidos en cirugías de cataratas no complicadas.
Palabras clave: Subluxación del cristalino, catarata traumática, pupiloplastia.
Las cataratas traumáticas constituyen un reto para el cirujano del segmento anterior debido a la gran cantidad de elementos que deben tenerse en cuenta para su abordaje. Los antecedentes del tipo de traumatismo son de vital importancia, junto con un examen físico exhaustivo, determinaran el abordaje quirúrgico y la estrategia quirúrgica adecuada.1
La catarata produce una pérdida global de la función visual: disminución de la agudeza visual, del campo visual y de la sensibilidad de contraste. El deterioro puede ser lento y progresivo o en horas en dependencia de la magnitud del traumatismo.
Con la cirugía de la catarata traumática se alcanza una mejoría en la agudeza visual y es bien aceptada por los pacientes, a pesar de que como traumatismo al fin, siempre será una incógnita el resultado visual del paciente, ya que intervienen variables tales como: alteraciones de otras estructuras oculares asociadas a la catarata, edad en que ocurrió el traumatismo, tiempo de evolución de la catarata, e integridad del endotelio corneal.
Los grandes avances tecnológicos y técnicos en la cirugía oftalmológica, unidos a una evaluación previa, exhaustiva, permitirán concebir una estrategia quirúrgica personalizada, lo cual es esencial para afrontar estos casos desafiantes de la mejor manera posible, a fin de lograr la recuperación anatómica y funcional de los pacientes.
Anualmente, ocurren en EE.UU. cerca de 2,4 millones de accidentes oculares traumáticos,2 de los cuales entre 20 000 y 68 000 son lo suficientemente graves como para requerir algún tipo de intervención. De estas solo un 7 % aproximadamente conlleva a la formación de cataratas. Lamentablemente no tenemos datos recientes ni confiables de la incidencia de traumatismos oculares.
Constituyen objetivos de esta investigación: Evaluar los resultados anatómicos y visuales posoperatorios de pacientes portadores de catarata traumática; comparar resultados de agudeza visual preoperatoria y posoperatoria; identificar alteraciones oculares asociadas en pacientes portadores de una catarata traumática, y conocer complicaciones más frecuentes.
Métodos
Se realizó un estudio prospectivo de serie de casos (n = 57) operados de catarata traumática, con agudeza visual preoperatoria igual o mayor a percepción luminosa. El período del estudio comprendió desde abril de 2005 hasta diciembre de 2006. A los pacientes portadores de catarata traumática, se les evaluó el comportamiento preoperatorio y postoperatorio de parámetros tales como agudeza visual, alteraciones oculares asociadas, edad, sexo y conducta quirúrgica. Se consideran en cada caso la técnica quirúrgica, dadas las condiciones anatómicas del ojo, detección y tratamiento quirúrgico oportuno.
Criterios de inclusión: Pacientes portadores de catarata traumática mayores de 15 años sin lesiones del segmento posterior.
Criterios de exclusión: Pacientes con agudeza visual inferior a percepción de luz, menores de 15 años y con lesiones del segmento posterior.
Se utilizó el sistema SPSS for Windows para procesamiento estadístico. La diferencia al comparar la agudeza visual posoperatoria con la preoperatoria fue valorada mediante estadística inferencial con el uso de la prueba U de Mann Whitnay.
Resultados
Se estudiaron 57 pacientes por contar con los criterios de inclusión. La edad de los pacientes estuvo dentro de un rango de 15 a 70 años, divididos en 3 subgrupos y predominó el grupo que se encontraba de entre 36 y 55 años para un 58 % (tabla 1). Predominaron los pacientes del sexo masculino en una proporción de 5:1. (tabla 2).
Tabla 1. Distribución por edad
| Rango | Casos | % |
| 15 - 35 | 15 | 26 |
| 36 - 55 | 33 | 58 |
| 56 - 70 | 9 | 16 |
Tabla 2. Distribución por sexo
| Sexo | Casos | % |
| Femenino | 9 | 16 |
| Masculino | 48 | 84 |
| Total | 57 | 100 |
El antecedente del traumatismo en 49 pacientes fue por contusión (86 %) y en 8 fue perforación, con antecedente de herida corneal suturada (14 %).
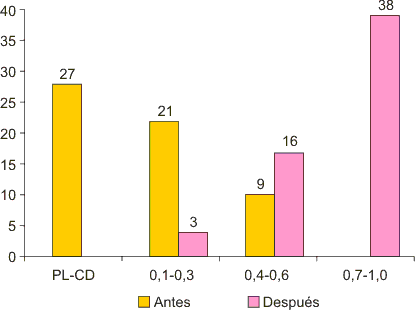
El límite mínimo de la agudeza visual preoperatoria fue de percepción luminosa (47 %, n =27) y el límite máximo fue de 0,6 (9 %, n = 9). El límite mínimo de la agudeza visual posoperatoria fue mayor de 0,1 (5 %, n = 3) y el límite máximo fue superior a de 0,7 (67 %, n = 38). Al comparar la agudeza visual preoperatoria con la posoperatoria, se encontró un resultado estadísticamente significativo (p = 0,05, prueba U de Mann Whitney) (fig. 1).
Fig. 1. Comparación de la agudeza visual preoperatoria y posoperatoria.
Las técnicas quirúrgicas empleadas fueron de tres tipos: facoemulsificación, cirugía extracapsular tunelizada e intracapsular, y tunelizada de Blumenthal, esta última predominó con un 79 % del total de los casos. (tabla 3).
Tabla 3.Técnicas quirúrgicas
| Técnicas | Casos | % |
| Faco | 6 | 10,5 |
| Blumenthal | 45 | 79 |
| Intracapsular | 6 | 10,5 |
En nueve casos (16 %) no se presentaron lesiones oculares asociadas, y en 48 (84 %) sí estuvieron presentes estas lesiones. Entre las lesiones oculares relacionadas se presentaron (tabla 4): cristalino subluxado (n = 21, 37 %), vítreo previo (n = 6, 10,5 %), midriasis paralítica (n = 5, 9 %) y rotura del esfínter (n = 4,7 %).
Tabla 4. Alteraciones oculares asociadas
| Alteraciones | Casos | % |
| 1. Leocuma corneal | 8 | 14 |
| 2. Cristalino subluxado | 21 | 37 |
| 3. Ruptura del esfínter pupilar | 4 | 7 |
| 4. Midriasis paralítica | 5 | 9 |
| 5. Estrabismo | 2 | 4 |
| 6. Desincersión de capsular posterior con hialoides íntegra | 10 | 18 |
| 7. Sinequias anteriores | 6 | 10 |
| 8. Vítreo previo | 6 | 10 |
Se practicó estudio de ecografía ocular en 100 % de los pacientes, en los cuales la cápsula del cristalino se encontró íntegra en el 77 % de los casos (n = 36) y rota en el 23 % (n = 21).
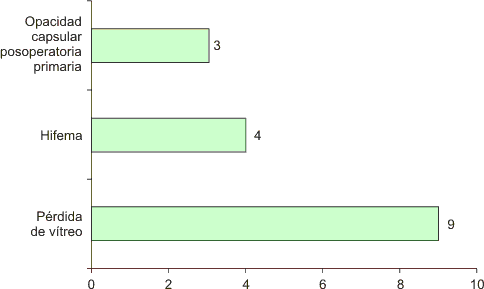
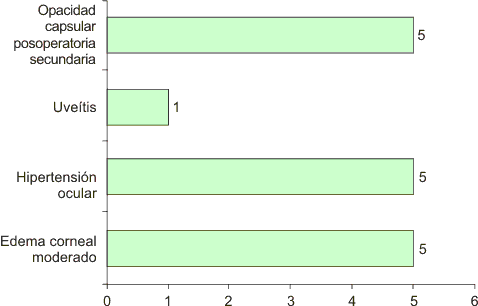
Las complicaciones transoperatorias más frecuentes fueron la rotura de la cápsula posterior con pérdida de vítreo (n = 9, 16 %); hifema (n = 4, 7 %), y opacidad capsular posterior primaria fibrótica presentaron tres casos (5 %) y se les realizó capsulorexis posterior (fig.2). Las complicaciones posoperatorias fueron el edema corneal moderado (n = 5, 9 %); y la hipertensión ocular (n = 5, 9 %) las cuales fueron resueltas en el primer caso con la aplicación de deshidratantes corneales y antiinflamatorios, y en el segundo con hipotensores oculares. No ha habido descompensación corneal hasta el momento. Se practicó capsulotomía posterior con Yag láser en cinco casos (9 %); hubo un caso de uveítis para un 2 %. (fig.3).
Fig.2. Complicaciones transoperatorias.
Fig.3. Complicaciones posoperatorias.
En cuanto a las lesiones asociadas que necesitaron reconstrucción del segmento anterior fue necesario realizar 4 pupiloplastia en los casos de midriasis paralítica para poder colocar un LIO de cámara anterior.
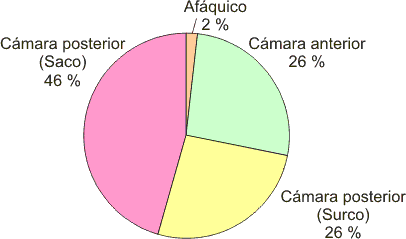
En 96 % de los casos (n = 55) se implantó LIO. Se colocó LIO en cámara posterior en 41 pacientes (72 %), de ellos 15 se encontraban en el surco (26 %) y 26 en el saco (46 %). En 15 casos el LIO se colocó en cámara anterior para un 26 %. (fig. 4).
Fig.4. Implantes de lente intraocular.
Discusión
La catarata traumática se puede presentar como consecuencia de cualquier tipo de traumatismo ocular contuso o penetrante, con mayor frecuencia asociada a heridas corneales que pueden involucrar al iris. También se asocia a pequeñas heridas penetrantes con presencia de cuerpo extraño intraocular y con compromiso del polo posterior. Un interrogatorio profundo de los antecedentes de la injuria permitirá determinar la dificultad de la cirugía y planificar previamente la estrategia quirúrgica y el pronóstico visual. En nuestro estudio se excluyeron los casos con injurias en el polo posterior.1,2
La decisión de tratar quirúrgicamente una catarata debe individualizarse conociendo previamente el estado integral del globo ocular. Generalmente esta no implica una situación de emergencia, por eso, puede manejarse en forma electiva. Es de suma importancia recalcar que el oftalmólogo que decida operar estos casos no debe exponerse a la improvisación.3,4
En primera instancia se debe decidir el abordaje: si por vía anterior o por partes plana, dependiendo de la localización del cristalino. En ocasiones es necesaria la presencia de un cirujano del segmento posterior por si el cristalino o un fragmento de este, se luxa al vítreo.
La evaluación biomicroscópica debe comenzar por la conjuntiva en busca de quemosis hemorrágica o alguna laceración que haga suponer una puerta de entrada al globo ocular. La córnea siempre debe ser teñida con fluoresceína para buscar el signo de Seidel positivo, o la observación de una cámara anterior más plana o más profunda en el ojo traumatizado en comparación con el adelfo, lo que constituiría un llamado de atención. El hallazgo de un esfínter iridiano roto o una corectopia, así como la presencia de hipema o fibrina en cámara anterior deben tenerse en cuenta.5,6
Si la pupila no dilata bien, se deben utilizar ganchos retractores de iris, anillos de dilatación pupilar o la dilatación pupilar mecánica directa (ganchos rotadores de LIO, Sinsky y gancho de Hook Rentsch, manipuladores de núcleo Kuglen, rotador de Bechert y en ocasiones hasta con un chopper). Por otra parte existe la dilatación pupilar indirecta que se realiza con instrumentos diseñados para ese fin como Beehler o Keuch.
Ante la presencia de una midriasis paralítica, rupturas en el esfínter o raíz del iris, se debe intentar su reparación durante la cirugía con suturas del tipo prolene 10-0. Podemos utilizar técnicas de sutura de Mc Cannel o como la de nudo corredizo de Siepser.
El síndrome de subluxación del cristalino adquirido presenta diversos signos biomicroscópicos, pero por su importancia debemos pesquisar los signos patognomónicos (la facodonesis y la iridodonesis) los cuales pueden ser sutiles o manifiesto. Si el cristalino se encuentra subluxado en algún sentido es muy importante tratar de advertir la presencia de vítreo en cámara anterior, a veces solo se advierte dirigiendo la mirada hacia el lugar sospechoso y buscando el aumento de la separación del iris y el cristalino. Un signo intraquirúrgico indirecto de debilidad zonular, se manifiesta cuando al realizar el desgarro inicial de la capsulorrexis, se forman pliegues de la cápsula al intentar desgarrarla, dado la falta de tensión de esta por una zónula complaciente.
Ante una ruptura zonular pequeña menos de 90º con saco intacto, puede colocarse la lente con las hápticas ubicadas de forma paralela al eje de la diálisis, pero si es algo mayor, un anillo de tensión capsular será la elección. Las diálisis mayores a 180º será mejor manejarla con anillo de tensión capsular modificada por Cionni y sutura del complejo saco-anillo a la esclera con prolene 10-0, otra opción es suturar el LIO al iris.
Existen indicaciones precisas para remover en forma temprana una catarata, tal es el caso de ruptura de la cápsula del cristalino por la posibilidad de que pueda favorecer la aparición de inflamación ocular, de glaucoma o de los casos en que impida una adecuada visualización para practicar una cirugía vitreorretiniana urgente. En el caso de luxación hacia la cámara anterior, lo cual puede llevar a un bloqueo pupilar, se debe colocar antes de la cirugía colirios mióticos para que el núcleo no se deslice al vítreo al colocar al paciente en decúbito dorsal.
Actualmente una forma más sencilla y económica de detectar el vítreo en cámara anterior es mediante inyección en el segmento anterior de acetato de triamcinolona pues el corticoide permite la visualización de las bandas vítreas adheridas a la herida principal o a las incisiones laterales, y convierte en más efectiva a la vitrectomía.
Para la colocación de un lente intraocular se debe valorar en forma muy cuidadosa el estado de la zónula, si hay subluxación o luxación del cristalino y el estado general del vítreo y de la retina. En todos los casos de catarata traumática se debe realizar un examen oftalmológico exhaustivo que incluya ultrasonido ocular si la opacidad es tal que impide la oftalmoscopia indirecta. Es importante realizar gonioscopia para descartar un receso traumático angular, presencia de sinequias anteriores, o cuerpo extraño.7,8
El tipo del lente intraocular se debe seleccionar tomando en cuenta la modalidad quirúrgica que se va a practicar, la integridad anatómica del segmento anterior, el grado de lesión en el ojo y los riesgos potenciales.
En el presente estudio hubo un caso que presentó luxación del cristalino a la cámara anterior, que fue el único caso al que no se le realizó pupiloplastia (presentaba midriasis paralítica), pues se decidió programar de segunda intención el implante de lente intraocular por el estado corneal.
Los niños y los casos con lesiones traumáticas del polo posterior con o sin cuerpos extraños intraoculares son remitidos a los especialistas de Vítreo-retina.9,10
El implante de la lente intraocular no es imprescindible desde un primer momento; pero en el caso de los niños sí, para prevenir la ambliopía, o en pacientes que sería difícil que retornar a la sala de operaciones. Si el estado del ojo lo permite se determinará cuál es el poder dióptrico adecuado, qué material elegir (si monofocales o multifocales o acomodativos). Si el paciente presenta laceración corneal o leucoma que produce astigmatismo irregular es preferible considerar un implante secundario Hay reportes de casos en los que se utiliza el ojo congénere (contralateral, adelfo) para el cálculo del poder dióptrico con errores refractivos de hasta 4 dioptrías, por lo que no sería recomendable el empleo habitual de este método de cálculo.
El uso de lentes de silicona se debe evitar ya que se consideran de alto riesgo sobre todo en pacientes con antecedentes de traumatismo ocular que han tenido, o que potencialmente puedan tener, lesiones vitreorretinanas, por la posibilidad de que puedan requerir en su tratamiento el uso de aceite de silicona, pues este fluido se adhiere al lente y lo degrada lo que obligaría al cirujano a retirarlo o a cambiar la prótesis por otra de distinto material.11,12
Los anillos de expansión capsular, las diferentes sustancias viscoelásticas, la sutura de prolene (con aguja larga y recta para iridoplastia, pupiloplastia), las diferentes tipos de lentes intraoculares plegables, los enrollables, las incisiones cada vez más pequeñas con el instrumental diseñado para ello y las diferentes técnicas quirúrgicas han permitido lograr excelentes resultados visuales de la cirugía de catarata aún en casos difíciles como los de etiología traumática.
Los grandes avances tecnológicos y técnicos en la cirugía oftalmológica unidos a una evaluación previa exhaustiva permitirán planificar una estrategia quirúrgica personalizada lo cual es clave para afrontar estos casos desafiantes de la mejor manera para lograr la mejor recuperación anatómica y funcional de los pacientes.13
Conclusiones
- Los resultados obtenidos en este estudio demuestran que si el segmento posterior está indemne el pronóstico visual es muy bueno, con resultados similares a los obtenidos en cirugías de cataratas no complicadas.
- El resultado visual final fue satisfactorio en el 95 %.
- La alteración ocular asociadas en pacientes portadores de una catarata traumática más frecuentemente encontrada fue la subluxación del cristalino.
- Las complicaciones transoperatorias más frecuentes fueron la rotura de la capsula posterior con pérdida de vítreo 16 % e hifema 7 %. Las complicaciones posoperatorias fueron mínimas y no requirieron intervención.
- Al comparar la agudeza visual preoperatoria con la posoperatoria, se encontró un resultado estadísticamente significativo (p = 0,05, prueba U de Mann Whitney).
Summary
Results of the surgical treatment of traumatic cataract
Introduction: The purpose of this study was to evaluate the postoperative anatomical and visual results achieved in patients with trauma cataract whether associated to ocular injures or not.
Material and method: A prospective study of cases (n = 57) affected by traumatic cataract, with preoperative visual acuity equal or greater than light perception and surgically treated. The study period covered from April 2005 to January 2007. The surgical technique according to the eye´s anatomic condition, early detection and timely surgical treatment were examined in each case. The surgical results for every case, taking into account anatomical conditions and visual acuity of each patient before and after being operated on were compared.
Results: Ninety five percent of cases (n = 54) reached visual acuity higher than 0.4 and 67 % (n = 38) had over 0.7.
Conclusions: In the surgical treatment of trauma cataract, if the posterior segment is not affected, then the visual prognosis is very good, with results similar to those of uncomplicated cataract surgeries.
Key words: Subluxation of the crystalline, trauma cataract, pupilloplasty.
Referencias bibliográficas
1. Villar Kuri J, Montenegro Tapia T, Martínez Franco C, Aveleyra Fierro R, Sáez-Espínola F, Villaseñor Díez J, Guevara Chavarría O, Flores Orta R. Resultados visuales y anatómicos en pacientes operados de catarata traumática. 2003;3.
2. Centurión V, Nicoli C, Villar Kuri J. El libro del cristalino de las Américas. Livraria Santos Editora, 2007.
3. Boorstein JM, Titelbaum DS, Patel Y, Wong KT, Grossman RI. CT diagnosis of unsuspected traumatic cataracts in patients with complicated eye injuries: significance of attenuation value of the lens. AJR Am J Roentgenol. 1995; 164(1): 181-4.
4. Yasukawa T, Kita M, Honda Y. Traumatic cataract with a ruptured posterior capsule from a nonpenetrating ocular injury. J Cataract Refract Surg. 1998; 24(6): 868-9.
5. Hernández Silva JR, Ballesteros Pérez A, Curbelo Cunill L, Padilla González C M, Ramos López M, Río Torres M. Facoemulsificación en casos especiales. Instituto Cubano de Oftalmología “Ramón Pando Ferrer”, 2002-2005. Rev Cubana Oftalmol. [online]. 2006 ene-jun [consultado 10 de enero de 2007];19(1):[aprox. 3 p.]. Disponible en: www http://scielo.sld.cu/scielo.php?script=sci_
6. Lan-Hsin Chiang, Chi Chun Lai. Secondary intraocular lens implantation of traumatic cataract in open-globe injury. Can J Ophthalmol. 2005;40:454-9.
7. Burk SE, Da Mata AP, Anyder ME, et al. Visualizing vitreous using Kenalog suspension. J Cataract Refract Surg. 2003;29:645-51.
8. Menapace R, Findl O, Georgopoulos M, et al.The capsular tension ring: designs applications and techniques. J Cataract Refract Surg. 2000; 26: 898-912.
9. Pandey SK, Werner L, Escobar-Gómez M, et al. Dye- enhanced cataract surgery: Anterior capsule staining for capsulorhexis in advanced / white cataract. J Cataract Refract Surg. 2000;26:1052-9.
10. Ryan EJ, Gilbert H. Lensectomy, vitrectomy indications, and techniques in cataract surgery. Curr Opin Ophthalmol. 1996; 103:713-20.
11. Irvine JA, Smith RE. Lens injuries in trauma. En: Shingleton BJ, Hersh PS, Kenyon KR, eds. Eye trauma. St. Louis: Mosby; 1991:126-35.
12. Berinstein D, Gentile R, Sidoti P. Ultrasound biomicroscopy in anterior ocular trauma. Ophthalmic Surg Lasers.1997;28:201-7.
13. Gelfand Y, Pikkel J, Millar B. Prognostic factors and surgical results in traumatic cataract. Harefuah. 1997;132:18-21.
Recibido: 5 de julio de 2007. Aprobado: 6 de agosto de 2007.
Dra. Belmary Aragonés Cruz. Hospital Clínicoquiirúrgico “Hermanos Ameijeiras”. San Lázaro No. 701 entre Belascoaín y Marqués González, Ciudad de La Habana, Cuba. CP. 10300. E-mail: belmaryc@infomed.sld.cu
1Máster en Enfermedades Infecciosas. Especialista de II Grado. Instructor.