Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Archivo Médico de Camagüey
versión On-line ISSN 1025-0255
AMC vol.16 no.1 Camagüey ene.-feb. 2012
ARTÍCULO ORIGINAL
Comportamiento hemodinámico y ventilatorio intraoperatorio de los pacientes colecistectomizados por cirugía mínima invasiva
Intraoperative hemodynamic and ventilatory behavior of patients cholecystectomized by minimal invasive surgery
Dr. Guillermo Armas Pedrosa; Dra. Sarah Pías Solís
Hospital Universitario Manuel Ascunce Domenech. Camagüey, Cuba.
RESUMEN
Fundamento: la colecistectomía laparoscópica impone nuevos retos al anestesiólogo, por lo que se debe conocer bien los cambios que ocurren a nivel hemodinámico y respiratorio.
Objetivo: describir el comportamiento hemodinámico y ventilatorio intraoperatorio de los pacientes colecistectomizados por cirugía mínima invasiva pertenecientes al Hospital Militar Docente Dr. Octavio de la Concepción y de la Pedraja desde enero a diciembre de 2009.
Métodos: se realizó un estudio descriptivo y observacional. El universo de trabajo comprendió un total de 250 pacientes con diagnóstico preoperatorio de litiasis vesicular. La muestra no probabilística en coincidencia con el universo, la conformaron el mismo número de pacientes. Resultados: predominó el grupo de edades entre 50 y 59 años y el sexo femenino. Se resaltó el estado físico ASA II con riesgo quirúrgico regular. La hipertensión arterial fue la enfermedad asociada más frecuente y el factor de riesgo relevante fue el tabaquismo. Durante y luego de la insuflación del neumoperitoneo se produjo una elevación de las cifras tensionales, mientras que la frecuencia cardiaca mostró disminución en sus valores durante la instauración del neumo aunque después se incrementaron en la recuperación anestésica. Los pacientes presentaron cifras de volumen minuto estables. El C02 espirado se elevó durante y luego de la insuflación del neumoperitoneo. La presión inspiratoria pico mostró un incremento, los pacientes mantuvieron excelente saturación parcial de oxígeno durante todo el transoperatorio. El dolor se hizo más relevante durante el posoperatorio.
Conclusiones: las ventajas que ofrece la realización de las colecistectomías por cirugía mínima invasiva ofrece un gran reto para los anestesiólogos.
DeSC: COLECISTECTOMÍA LAPAROSCÓPICA; HEMODINÁMICA; COMPLICACIONES POSOPERATORIAS; MONITOREO INTRAOPERATORIO; PROCEDIMIENTOS QUIRÚRGICOS MÍNIMAMENTE INVASIVOS; EPIDEMIOLOGÍA DESCRIPTIVA.
ABSTRACT
Background: laparoscopic cholecystectomy offers new challenges to the anesthesiologist, that´s why it must know well changes that occur at the hemodynamic and respiratory level.
Objective: to describe the intraoperative hemodynamic and ventilatory behavior of patients cholecystectomized by minimal invasive surgery at the Teaching Military Hospital Dr. Octavio de la Concepción y de la Pedraja from January to December 2009.
Methods: a descriptive and observational study was conducted. The universe of work was constituted by 250 patients with preoperative diagnosis of vesicular lithiasis. The non probabilistic sample coincided with the universe.
Results: the age group between 50-59 years and the female sex prevailed. The ASA II physical state with regular surgical risk highlighted. Hypertension was the most frequent associate disease and smoking the most relevant risk factor. During and after pneumoperitoneum insufflation, tension figures were elevated while cardiac frequency decreased during the said procedure and later increased in the anesthetic recovery. Patients showed stable minute volume numbers. Exhaled C02 was elevated during and after pneumoperitoneum insufflation. The maximum inspiratory pressure increased, patients presented excellent partial oxygen saturation during surgery. Pain increased after surgery. Conclusions: advantages that offer cholecystectomies by minimal invasive surgery are a great challenge for anesthesiologists.
DeSC: CHOLECYSTECTOMY, LAPAROSCOPIC; HEMODYNAMICS; POSTOPERATIVE COMPLICATIONS; MONITORING, INTRAOPERATIVE; SURGICAL PROCEDURES, MINIMALLY INVASIVE; EPIDEMIOLOGY, DESCRIPTIVE.
INTRODUCCIÓN
La historia de la cirugía laparoscópica citada por O'Malley C, et al,1 se remonta a comienzos del siglo XX, cuando en 1920 el alemán G. Kelling explora la cavidad abdominal de un perro con un citoscopio y Jacobeus en 1923 realiza la primera laparoscopia en un abdomen humano. Gunning, en 1977 desarrolló el laparoscopio basado en el concepto del citoscopio. Inicialmente, centró el interés de los ginecólogos, quienes fueron considerados los primeros en utilizar esta técnica. Pero solo con posterioridad a la aceptación mundial de la colecistectomía laparoscópica realizada, por F. Dubois en Francia en 1988, otras especialidades comenzaron a explorar las potencialidades de la laparoscopía, extendiéndose en el campo de la cirugía general, ortopedia, urología y neurocirugía.
Este desarrollo tecnológico alcanzado, ha permitido realizar por mínimo acceso cirugías que con anterioridad requerían grandes incisiones con elevada morbilidad y trauma para el paciente. 1
Paralela a la evolución técnica e instrumental para este tipo de cirugía, la anestesiología también ha enfrentado nuevos retos. La monitorización, medicación y el manejo de los pacientes ha experimentado modificaciones, pues a pesar de la menor incidencia de complicaciones desde el punto de vista de la cirugía, se producen cambios importantes en los parámetros hemodinámicos y respiratorios de los pacientes, debido a la insuflación de la cavidad peritoneal con CO2, el aumento de la presión intraabdominal y los cambios de posición durante el procedimiento. 2
La cirugía del conducto biliar ha evolucionado a raíz de la investigación científica y sus avances en la técnica quirúrgica y anestésica. Con la introducción de equipos endoscópicos en la práctica actual se ha entrado en una nueva era, la del mínimo acceso quirúrgico, lográndose claras ventajas para el paciente desde el punto de vista del tiempo de recuperación y reinserción en la vida laboral, mayor bienestar postoperatorio y un menor índice de complicaciones. 1
La colecistectomía laparoscópica impone nuevos retos al anestesiólogo, por lo que se deben conocer bien los cambios que ocurren a nivel hemodinámico y respiratorio, lo que obliga al anestesiólogo a mantener un adecuado tratamiento anestésico con características especiales que además de permitir óptimas condiciones quirúrgicas, brinde al paciente una amplia seguridad. 3
La anestesia general es el método de elección en estos pacientes, dado que permite al anestesiólogo efectuar un control preciso de la ventilación y modificar los parámetros ventilatorios con base en las alteraciones que puedan presentarse, brindándole una opción segura y eficaz. Esta técnica presenta innumerables ventajas como son: el adecuado control de la respiración, óptima protección de la vía aérea, excelente relajación muscular, anula las molestias producidas por el neumoperitoneo, minimiza riesgos de complicaciones y facilita el monitoreo del dióxido de carbono al final de la espiración con el capnógrafo. 4
Por medio de las ventajas que ofrece la realización de las colecistectomías por cirugía mínima invasiva, y el reto que constituye para el anestesiólogo enfrentarse a las variadas alteraciones fisiopatológicas que puede presentar el paciente, se realizó este trabajo, con el objetivo de describir el comportamiento cardiovascular y ventilatorio de los pacientes sometidos a una colecistectomía laparoscópica.
MÉTODOS
Se realizó un estudio descriptivo y observacional para describir el comportamiento hemodinámico y ventilatorio intraoperatorio de los pacientes colecistectomizados por cirugía mínima invasiva en el Hospital Militar Universitario Octavio de la Concepción y de la Pedraja, desde enero a diciembre de 2009. El universo de trabajo comprendió un total de 250 pacientes con diagnóstico preoperatorio de litiasis vesicular. La muestra no probabilística en coincidencia con el universo, lo conformaron el mismo número de pacientes.
Se incluyeron los pacientes con más de 18 años de edad anunciados de forma electiva para colecistectomía por vía laparoscópica y con estado físico I y II según criterios de la ASA (American Society of Anesthesiologists).3 Esta sociedad plantea que el ASA I es un paciente sano y ASA II es un paciente con una o más enfermedades sistémicas compensadas.
Se excluyeron los pacientes con contraindicaciones para este tipo de cirugía: inestabilidad hemodinámica, íleo paralítico o mecánico, coagulopatía no corregida, peritonitis generalizada, enfermedad cardiopulmonar severa descompensada, infección de la pared abdominal, procedimientos abdominales múltiples previos y primer trimestre del embarazo. 4
La evaluación anestésica preoperatoria se realizó una semana antes de la intervención quirúrgica, se valoraron los datos de interés anestésico según el protocolo establecido en el país. Además se clasificó el estado físico y el riesgo quirúrgico de estos pacientes y se obtuvo el consentimiento informado de los mismos. El mismo día de la intervención quirúrgica se llevó a cabo la toma de parámetros vitales y la canalización de una vena periférica iniciándose la preparación preoperatoria del paciente mediante la premedicación y la prehidratación. Se utilizó midazolam a 0.10mg/Kg/dosis, benadrilina 20mg, administrados por vía endovenosa 30min antes de ser trasladados al quirófano.
La profilaxis de la trombosis venosa profunda se inició antes de la cirugía mediante la colocación de medias antiestasis en miembros inferiores, ya que durante la laparoscopia se produce una estasis venosa importante debido al neumoperitoneo y a la posición. También fue utilizado el Ondasetrón (antagonista específico de los receptores serotoninérgicos tipo III), demostrada su eficacia antiemética en cirugía laparoscópica.
Para la inducción de la anestesia se utilizaron fármacos como el Tiopental (5mg/Kg), Diprivan (2mg/Kg) ó Midazolam (0,10mg/Kg) – Fentanyl (3mg/Kg) de acuerdo a los antecedentes patológicos personales. Los parámetros ventilatorios fueron prefijados inicialmente con modalidad de volumen control, volumen tidal a 8ml/Kg, frecuencia respiratoria a 12 x min, relación I/E: 1:2, FiO2 0.5 % en el ventilador Drager Fabius GS; se establecieron los límites de alarmas de volumen y de presiones de acuerdo a los criterios convencionales. El mantenimiento de la anestesia se llevó a cabo con O2 más N2O más Fentanilo a 3mg /Kg y un relajante muscular no despolarizante escogido de acuerdo a las enfermedades asociadas del paciente.
El comportamiento cardiovascular (tensión arterial no invasiva y frecuencia cardiaca) se evaluó antes de la insuflación del neumoperitoneo, después de establecido el mismo y cada 5min hasta el final de la cirugía. La saturación periférica de oxígeno (SpO2), el CO2 espirado (ETCO2) y la presión inspiratoria pico (PIP), se midieron de forma continua antes y después de la insuflación.
Los datos obtenidos fueron procesados mediante el paquete estadístico Epistat para Windows versión 10.0, se utilizó estadística descriptiva, distribución de frecuencia y por ciento. En estadística inferencial, se emplearon tablas de contingencia con la prueba de chi-cuadrado y la prueba de hipótesis de proporciones. Se trabajó con un nivel de significación de 0.05. Los datos fueron obtenidos a través de la historia clínica como elemento primario y secundario el formulario. Los resultados fueron expresados en tablas y gráficos.
RESULTADOS
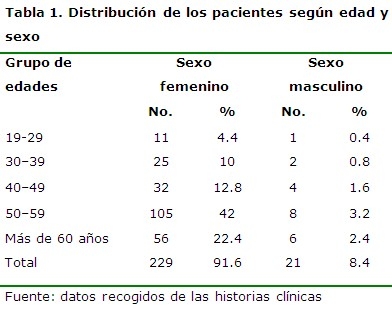
Predominó el grupo etáreo de 50 a 59 años para un 42 % y el sexo femenino para un 22,4 %. (Tabla 1)
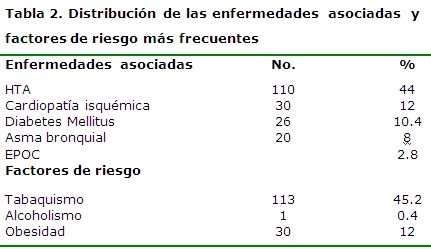
De igual forma se resaltó el estado físico ASA II con riesgo quirúrgico regular para un 77.2 % respectivamente. La hipertensión arterial fue la enfermedad asociada más frecuente encontrada en los pacientes estudiados representada por un 44 % y el factor de riesgo más relevante fue el tabaquismo en un 45,2 % de los pacientes. (Tabla 2)
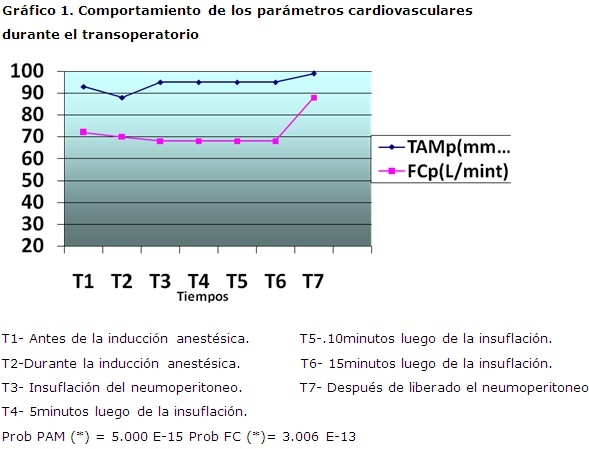
Durante la insuflación del neumoperitoneo se produjo una elevación de las cifras tensionales, se alcanzaron cifras promedio no invasivas de 95mmHg y durante la recuperación anestésica de igual forma se observó un incremento de la misma hasta alcanzar valores promedios de 99mmHg. Por otra parte, la FC tuvo un comportamiento diferente, es decir, durante la insuflación del neumoperitoneo se observó un descenso de la misma hasta alcanzar valores promedio de 68 l/min y durante la recuperación anestésica se incrementó hasta alcanzar valores de 88 l/min. Durante el transoperatorio los pacientes presentaron cifras promedio del volumen minuto (5.6l/min) estables. (Gráfico 1)
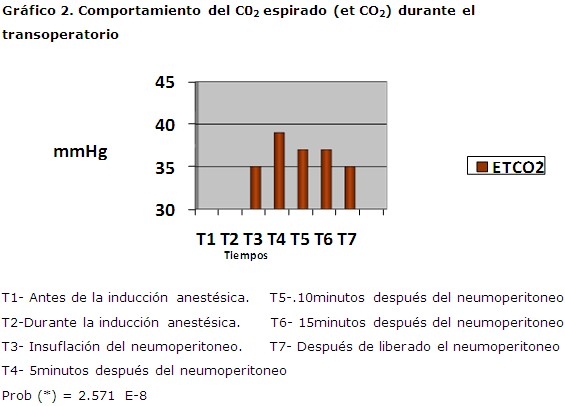
Con respecto al comportamiento del C02 espirado (etC02), se observaron ligeros aumentos del mismo durante y luego de la insuflación del neumoperitoneo (39mmHg), sus valores descendieron una vez ocurrida la retirada del neumo (35 mmHg). La presión inspiratoria pico (PIP) tuvo un comportamiento similar pues como consecuencia de la posición quirúrgica que adopta el paciente y de la insuflación del gas intraperitoneal se produjo un incremento de la misma hasta valores promedios de 25cm de H2O. Sin embargo, al ser liberado el neumoperitoneo estos valores descendieron a cifras promedio de 23cm de H2O. Los pacientes mantuvieron cifras de 100 % de saturación periférica de oxígeno en los diferentes tiempos del acto anestésico, lo que reflejó una adecuada oxigenación. (Gráfico 2)
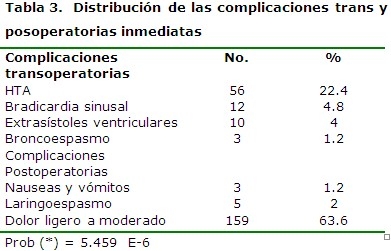
La hipertensión arterial fue la complicación más frecuente durante el transoperatorio (22.4 % de los pacientes), evidente fundamentalmente en pacientes con antecedentes de esta enfermedad y que a pesar de iniciar el acto anestésico con cifras tensionales normales, luego de la instauración del neumoperitoneo la misma se elevó a cifras que alcanzaron el estadío I a II de la hipertensión. Estos pacientes fueron tratados con nitroglicerina en infusión a dosis de 10 -15mcg/mint, lográndose la regresión de la misma a cifras normales. Otras complicaciones transoperatorias presentadas fueron la bradicardia sinusal 48%, extrasístoles ventriculares (4 %) y el broncoespasmo (1.2 %), siendo tratados los pacientes y lográndose la corrección de las mismas. Durante el posoperatorio inmediato hubo una incidencia elevada de la presencia de dolor de ligero a moderado en un 63.6 % de los pacientes siendo medicados los mismos con analgésicos. También se hicieron evidente las nauseas y los vómitos en un 1,2 % de los pacientes a pesar del uso del Ondasetrón en la premedicación, de igual forma fueron medicados con antieméticos y el laringoespasmo en un 2 % de los pacientes. (Tabla 3) DISCUSIÓN La litiasis vesicular se hace más evidente en la sexta década de la vida y en el sexo femenino. Las múltiples ventajas postoperatorias de las técnicas laparoscópicas hacen que en principio parezca conveniente proponerla a los pacientes con enfermedades asociadas. 6 La magnitud de los efectos cardiovasculares asociados con la laparoscopia va a depender de la interacción de varios factores que incluyen la posición del paciente las presiones intraabdominales obtenidas durante la creación del neumoperitoneo, los efectos neurohumorales de la absorción de CO2, el estado cardiovascular previo, el volumen intravascular, la técnica de ventilación y los agentes anestésicos empleados.7,8 La mayoría de los estudios describen un aumento de la presión arterial media, resistencias vasculares sistémicas y presiones de llenado cardiaco, acompañadas de una disminución del índice cardiaco y cambios en la frecuencia cardiaca. 9-12 La hipercapnia intencionada bajo anestesia aumenta el gasto cardiaco, la tensión arterial media, la frecuencia cardiaca y las concentraciones plasmáticas de catecolaminas. Las resistencias vasculares sistémicas disminuyen y reflejan los efectos vasodilatadores directos de CO2, cuando estos no son contrarrestados por la activación del sistema nervioso simpático que constriñe los vasos de capacitancia venosos. 13, 14 En todo procedimiento laparoscópico se realiza insuflación de la cavidad peritoneal con gas. El CO2 es el gas que se utiliza con más frecuencia por su alta difusión, rápida eliminación y bajo costo. El capnoperitoneo separa la pared abdominal de los órganos para permitir el acceso visual. Los insufladores modernos liberan el gas con flujos de dos a 10 l/min. Una presión intraabdominal (PIA) de hasta 15mm Hg es adecuada para la mayoría de los procedimientos quirúrgicos de abdomen superior. Con esta presión intraabdominal, en pacientes jóvenes y sin enfermedad concomitante, la retención de CO2 es mínima. Sin embargo, en sujetos con enfermedad cardiopulmonar, durante el capnoperitoneo la absorción es mayor y los efectos hemodinámicos y pulmonares del CO2 son más significativos. El capnoperitoneo, la presión intraabdominal elevada, la hipercapnia y los cambios en la posición durante la cirugía laparoscópica, inducen efectos fisiopatológicos a nivel cardiopulmonar, renal, hepático, cerebral y metabólico, que pueden complicar el manejo anestésico. 15-17 Existen estudios de los cambios hemodinámicos en pacientes ASA I. Lackey, et al,18 reporta resultados durante colecistectomía laparoscópica con el uso de monitoreo invasivo mediante catéter arterial pulmonar, a una presión intraabdominal de 14mm Hg. La inducción de la anestesia disminuye la presión arterial media (PAM) y el índice cardiaco (IC). El cambio de posición a Trendelenburg invertido reduce la presión de la aurícula derecha (PAD), la presión capilar pulmonar en cuña (PCPC) y la precarga. La insuflación peritoneal incrementa la presión arterial media, resistencia vascular sistémica (RVS) y pulmonar (RVP), presión de la aurícula derecha y presión capilar pulmonar en cuña, sin cambios en la frecuencia cardiaca (FC). La combinación de los efectos de la anestesia, insuflación y posición producen una disminución en el 50 % del índice cardiaco. Por otra parte el neumoperitoneo al provocar un aumento de la presión intraabdominal, influirá sobre la cavidad torácica por elevación de los diafragmas, lo que a su vez ocasiona desórdenes fisiológicos tales como: disminución de la compliance pulmonar, disminución de la capacidad funcional residual, aumento de la presión arterial de CO2 y aumento del CO2 alveolar.18 Willis, et al, 19 estudiaron los cambios pulmonares y riesgos de complicaciones perioperatorias durante colecistectomía laparoscópica con capnoperitoneo a una presión intraabdominal de 10 a 15mm Hg en pacientes ASA I. Durante la insuflación se obtuvieron cambios de los parámetros pulmonares que incluyeron volumen minuto (VM), presión inspiratoria pico (PIP) y fracción espiratoria final de CO2. En pacientes con enfermdad pulmonar y/o cardiovascular, se impide el adecuado intercambio de gas, con alteración en la absorción de CO2, y ocurre hipercapnia. La PaCO2 se eleva significativamente más que la FEFCO2, lo que indica aumento del espacio muerto pulmonar. Para mantener la PaCO2 entre 30-42 mm Hg, se ajustan continuamente frecuencia respiratoria (FR), VC, y se disminuye la presión intraabdominal. La manipulación del peritoneo parietal y de las vísceras abdominales luego del neumoperitoneo, puede producir una estimulación vagal que desencadenara los reflejos de nauseas, vómitos y bradicardia. El vómito es la complicación más común, especialmente en pacientes obesas. La ansiedad en el preoperatorio, la distensión gástrica, la administración de opioides, el óxido nitroso, los anestésicos inhalatorios y el agente de reversión, neostigmina, pueden estar involucrados en la aparición de náuseas y vómito que agravan el efecto facilitador de emésis que producen el neumoperitoneo y la posición de Trendelenburg. 20-23 Aunque una de las ventajas de la cirugía laparoscópica es la disminución del dolor, esta complicación suele presentarse luego de este tipo de procedimiento y posterior a la cirugía el CO2 tiende a acumularse en los espacios subdiafragmáticos e inrrita el nervio frénico, éste por metámeras provocará un dolor a nivel de los hombros y la espalda del cual se quejan los pacientes. Este dolor suele calmarse espontáneamente luego de varias horas mientras se absorbe el CO2, sin embargo, para aliviar la queja del paciente se han empleado analgésicos no esteroideos como el Ketoprofeno, el Ketorolac entre otros. Una técnica preconizada por algunos anestesiólogos es la de dar oxigeno 100 % media hora después de haberse retirado el neumoperitoneo para así estar seguros que no quede gas carbónico en la cavidad peritoneal. 24 Wahba, et al,25 plantean que el dolor es de menor intensidad y más corta duración que el de una laparotomía, ocurre esencialmente en el abdomen, la espalda y los hombros. La frecuencia de su presentación oscila entre un 35 % y 63 % de pacientes y puede durar hasta tres días. REFERENCIAS BIBLIOFRÁFICAS 1. O'Malley C, Cunningham AJ. Cambios Fisiológicos durante la laparoscópica. Clín Anestesiol Nort. 2001; 1:1-18. 2. Rosasco CL, Bianchi D. Modificaciones hemodinámicas durante la colecistectomía laparoscópica. Anestesia, Analgesia y Reanimación Soc Urug Anestesiol. 2009; 17(23):34-41. 3. Ian Smith. Anestesia para laparoscópica con énfasis en el procedimiento en pacientes externos. Clín Anestesiol Nort. 2001; l(1):19-37. 4. Sullivan E. Anesthesia for laparoscopic surgery. Surg clinics of North America. 2006; 7:1013-9. 5. O'Reilly M. Technique of hand-assisted laparoscopic surgery. Jof Laparoend Surg. 2004; 6(4):239-44. 9. Chi PT, Gin T, Oh TE. Anaesthesia for laparoscopic general surgery. Anaesth Int Care. 2008; 21:163-71. 10. Girish P, Joshi A. Complicaciones de la Laparoscopia. Clín Anestesiol Nort. 2006; 1:81-96. 11. Deyo G. Complication of Laparoscopy Cholecystectomy. Surg laparoscopy and Endoscopy. 2008; 2:35-40. 12. Odeberg S. Haemodynamic effects of pneumoperitoneum and the influence of posture during anaesthesia for laparoscopic surgey. Acta Anaesthesiol Scand 2007; 38(3):276-83. 13. Smith I. Anesthesia for laparoscopy with emphasis on outpatient laparoscopy. Anesth Clin North América. 2009; 1:21-41. 14. O'Malley C, Cunningham AJ. Physiologic changes during laparoscopy. Anesth Clin North America. 2005; 19:1-19. 15. Hirvonen EA, Nuutinen LS, Kauko M. Ventilatory effects, blood gas changes, and oxygen consumption during laparoscopic hysterectomy. Anesthesia and Analgesia. 2007; 8:961. 16. Santon JM. Anaesthesia for laparoscopic cholecystectomy. Anaesthesia. 2006; 46:317. 17. Sharma KC, Kabinoff G, Ducheine Y, Tierney J, Brandstetter RD. Laparoscopic surgery and its potential for medical complications. Heart Lung. 2007; 26:52-64. 18. Berg K. Laparoscopic cholecistectomy-effect of position canges and CO2, pneumoperitoneum on hemodynamic, respiratory and endocrinologic parameters. Zentralbl Chir. 2008; 122(5):395-404. 19. Muchada R, Lamazou J, Brunel D. Variaciones hemodinámicas y de la PETCO2 durante la colecistectomía laparoscópica. Prevención del riesgo de microembolia gaseosa. Rev Col Anest. 2009; 24:67-9. 20. Joris JL, Noirot DP, Legrand MJ, Jaquet NJ, Lamy ML. Hemodynamic changes during laparoscopic cholecystectomy. Anesth Analg. 2006; 76:1067-71. 21. Lackey LW, Douglas EO. Terminal gas velocity during laparoscopy. J Am Assoc Gynecol Laparosc. 2009; 9(3):297-305. 22. Willis VL, Hunt RD. Pain after laparoscopic cholecystectomy. Brist J Surg. 2003; 87:273-84. 23. Fuji H, Tanaka T, Kawasaki T. Randomized clinial trial of granisentron, droperidol and metoclopramine for treatment of nausea and vomiting after laparoscopic cholecystectomy. British J Surg. 2004; 87:285-8. 24. Litomi T, Toriummi S, Kondo A, Akazawa T, Nakahara T. Incidence of nausea and vomiting after cholecystectomy perfomed via laparotomy or laparoscopy. Masui. 2006; 44:1627-31. 25. Diemunsch P, Conseiller C, Clity N, Nmaet JP. Ondansetron compared with metoclopramide in the treatment of estable postoperatorio nausea and vomiting. British J Anaesth. 2003; 79:332-6. 26. Cohen SH, Woods WA, Wyner J. Antiemetic efficacy of droperidol and metoclopramide. Anestehsiology. 2005; 24:56-79. 27. Alexander JI. Pain after laparoscopy. British J Anaesth. 2008; 79: 369-78. 28. Wahba RWM, Beigue F, Kleiman SJ. Review article cardioplumonary function and laparoscopic cholecystectomy. Can J anaesth. 2009; 42:51. Dr. Guillermo Armas Pedrosa. Especialista de I Grado en Anestesiología y Reanimación. Máster en Urgencias Médicas de la Atención Primaria. Profesor asistente. Hospital Universitario Manuel Ascunce Domenech. Camagüey, Cuba. Email: spiass@finlay.cmw.sld.cu
Aprobado: 12 de enero de 2012