Introducción
La sonrisa es una de las expresiones faciales más importantes que diferencia al ser humano del resto de los animales. Se utiliza como parte del lenguaje para expresar alegría, felicidad o placer. Desde el punto de vista anatómico, puede analizarse al estudiar cada uno de sus componentes: labios, encías y dientes.1) Conservar la integridad de estos últimos es muy importante cuando de patrones de belleza se trata.
Ahora bien, los traumatismos dentoalveolares son lesiones que se producen en los dientes, huesos y demás tejidos de sostén, derivados de un impacto físico contra ellos. Se incrementan de forma alarmante por los cambios producidos en la vida moderna y pueden ocupar los primeros lugares en el orden de las urgencias de origen dentario. Aunque no comprometen la vida de las personas, pueden provocar efectos psicológicos indeseables y repercutir en la salud bucal.
Al respecto, estudios realizados en Cuba muestran una prevalencia de incisivos permanentes con lesiones traumáticas de 11,9 a 18,8 % en niños de 12 a 14 años de edad.2
Existen numerosas clasificaciones de las lesiones traumáticas dentarias; en Cuba la más utilizada hasta la fecha es la de Ingeborg Jacobsen, quien las clasifica como: infractura o infracción del esmalte, fractura no complicada de la corona, fractura complicada de la corona, fractura mixta o de corona y raíz, fractura radicular, concusión, subluxación, luxación, exarticulación o avulsión.
Los factores predisponentes al trauma dentario pueden estar agrupados teniendo en cuenta las características bucales y faciales, así como la presencia de hábitos. Entre las características bucales se encuentra la presencia de determinadas anomalías de la oclusión, llamadas también maloclusiones, que potencian la aparición del trauma dentario. Esta entidad ha sido definida como desarmonía oclusal.3
De hecho, las lesiones dentales traumáticas deben tratarse siempre con carácter de urgencia, una vez producido el golpe conviene acudir de inmediato a la consulta estomatológica, puesto que un diagnóstico correcto y una adecuada actitud terapéutica son fundamentales, no solo desde el punto de vista de la viabilidad del diente, sino también por la importante repercusión biológica, funcional, estética y psicológica que produce la pérdida de un incisivo o parte de él.4
Resulta importante señalar que la promoción y prevención de los traumatismos dentarios es de vital importancia para su diagnóstico, pronóstico y tratamiento, así como también una correcta orientación de sus consultas de seguimiento y tiempo de tratamiento para evitar secuelas en el diente traumatizado y una notable mejoría en su pronóstico.5
Los traumatismos dentarios se observan con frecuencia en niños menores de 19 años, tener conocimientos clínicos y epidemiológicos sobre estos, permitirá que el profesional de estomatología aplique medidas oportunas en la comunidad y en el servicio de salud que permitan conservar el órgano dentario y eviten trastornos biopsicosociales en los individuos y su familia.6
Motivados por la relativa frecuencia de presentación de los traumas dentarios en los dientes del sector anterior, se decidió realizar el presente trabajo, a fin de compartir esta experiencia con la comunidad científica en general.
Caso clínico
Se describe el caso clínico de una paciente de 15 años de edad, quien acudió a la consulta de atención Integral acompañada por su madre; ambas se encontraban muy afectadas emocionalmente, pues hacía alrededor de 2 meses, la adolescente sufrió un trauma directo en el rostro que le provocó el cambio de posición de 2 dientes: intrusión del 12 (la totalidad de la corona) y luxación lateral del 11, además de lesiones en tejidos blandos. Fue tratada en el cuerpo de guardia donde le indicaron laserterapia, reposo dentario y esperar por la reerupción del 12. Mostró antecedentes de buena salud y maloclusión; no presentó hábitos.
Al llegar al Servicio de Estomatología se encontraba asintomática y preocupada por su lenta evolución, pues la corona del 12 solo reerupcionó 1 mm y aparecieron otras manifestaciones, tales como cambio de color hacia el carmelita claro y movilidad grado II en el 11 (fig. 1).

Fig. 1 Dientes: corona del 12 con reerupción de 1mm, cambio de color y movilidad de grado II en el 11
Desde el punto de vista clínico, se valoró una posible necrosis pulpar posterior al trauma. Se indicaron los estudios correspondientes y se les explicó, tanto a la madre como a la adolescente, el tratamiento a seguir, así como sus posibles complicaciones y finalmente se obtuvo la aprobación de ambas.
Examen físico
Extrabucal: cara ovoide, simétrica. Perfil convexo. Cierre bilabial competente. Proquelia superior e inferior
Intrabucal
Dentición permanente incompleta con dientes presentes: 11,12,13,15,16, 17,18,21,22,23,25,26,27,28,31,32,33,34,35,36,37,41,42,43,44,45,46,47
Dientes ausentes: 14 y 24 extraídos por indicación del especialista en Ortodoncia; 38 y 48 folículos
11 discromía (carmelita claro) y ligera linguoversión, 12 intruido hasta – de su corona clínica, además 21 en vestíbuloversión, mesioversión del 43, ligera rotación mesiolingual del 41 y 34 con rotación mesiovestibular
Resalte de 4 mm, relación de caninos y molares derecha e izquierda en distoclusión
Línea media superior desviada 1 mm hacia la izquierda
Sobrepase – de corona
Exámenes complementarios
Radiográfico: se realizó rayos X periapical en zona de los dientes 11 y 12 donde se observaron zonas irregulares, radiolúcidas de aproximadamente 7mm alrededor de las 2 raíces, compatible con absceso alveolar crónico, además espacio periodontal del 11 ensanchado (fig. 2).
( Terapéutica aplicada
Luego de efectuar interconsulta con las especialidades de ortodoncia y periodoncia se decidió realizar gingivectomía en el 12 para abordar la cara palatina. De igual manera se efectuó tratamiento endodóntico en 11 y 12 (no vitales) de forma inmediata con colocación de hidróxido de calcio en ambos conductos, lo cual se cambiaba mensualmente durante un año y se controló la conductometría de los dientes.
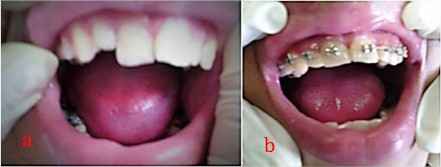
A los 12 meses estos dientes se obturaron de forma definitiva mediante técnica de condensación lateral con conos de gutapercha (fig. 3a). Se restauraron con resina compuesta, previa colocación de policarboxilato de zinc y la paciente fue remitida nuevamente a la especialista en Ortodoncia, quien decidió colocarle aparatología fija, donde con fuerzas ligeras y continuas se logró un resalte y sobrepase funcional (fig. 3b). Una vez terminado el tratamiento pulporadicular radical (TPR) se realizaron radiografías de control cada 3 meses.
Comentarios
Entre los grupos dentarios afectados por los traumatismos, los anterosuperiores son los que más se dañan cuando se produce el impacto, dada la posición que ocupan en la arcada dentaria; si presentan un resalte aumentado, tienen 3 o 4 veces más posibilidades de traumarse que otros con una oclusión normal.2,4,7,8 Este criterio concuerda con el caso presentado que tenía una maloclusión instalada y se afectaron los 2 incisivos superiores derechos.
La luxación en general, no es la más frecuente de las lesiones traumáticas, puesto que en la mayoría de los estudios se expresa una prevalencia de 3,9, 6,1 y hasta 10,3 %, así como también coinciden en que dichas lesiones tienen peor pronóstico.6,9,10 En este caso hubo muerte pulpar y reabsorción radicular en el central superior derecho. La conductometría del 11 en la primera visita fue de 23 mm y al mes no presentaba movilidad; el diente medía 21 mm y se mantuvo así en los restantes 11 meses; sin embargo, la conductometría del 12 se mantuvo en 19 mm todo el tiempo de tratamiento pese a que tuvo una intrusión cuya evolución fue más reservada.
Una vez remitida a la especialidad de ortodoncia fue necesaria la exodoncia del 18 y el 28, así como la exéresis quirúrgica del 38 y el 48. Se le colocó aparatología fija, con técnica de arco recto y en 3 meses de evolución se observó que el 12 alcanzó plano oclusal y tanto el 11 como el 21 estaban alineados.
Algunos autores plantean que los traumatismos dentales requieren controles a corto, mediano y largo plazos debido a las complicaciones que pudieran presentarse. Un aspecto importante para el éxito de los tratamientos es la cooperación del paciente.4
La adolescente y su familia mostraron un total compromiso con el tratamiento al observar que su evolución fue satisfactoria.