Introducción
A inicios del siglo XX, Davis sugirió, por primera vez, el empleo de implantes de membrana amniótica como sustituto de la piel. Posteriormente, en 1913, Sterny Sabella informó sobre su aplicación en pacientes con quemaduras y superficies ulceradas, lo que produjo asepsia en las heridas, así como una importante reducción del dolor y aumento en la rapidez de epitelización de la superficie cutánea traumatizada.1,2,3,4
Según se plantea,5 Burger, en 1937, describió su uso como coadyuvante en la reconstrucción artificial de una vagina y, en 1940, de Rötth6 comunicó su utilidad en la reconstrucción de defectos conjuntivales.
El uso de la membrana amniótica constituye una excelente alternativa terapéutica para pacientes con afecciones en las que se necesita reconstruir superficies sangrantes, pues entre sus mecanismos de acción figuran una baja antigenicidad (expresión disminuida de antígenos y complejo mayor de histocompatibilidad), la secreción de factores de crecimiento epitelial (epidérmico ―EGF―, transformante alfa ―TGF-α―, para queratinocitos ―KGF―, de hepatocitos ―HGF―, de fibroblastos básico ―bFGF―, transformante beta 1 ―TGF-β1―, beta 2 y beta 3; receptor del factor de crecimiento epidérmico de los queratinocitos ―KGFR― y hepatocitos ―HGFR―), el aumento del índice de apoptosis de células inflamatorias, como los polimorfonucleares; la disminución de los factores de diferenciación de miofibroblastos; la inhibición de proteasas; la desestructuración de genes codificadores de interleuquinas y la inhibición de factores de angiogénesis. Asimismo, sus láminas favorecen la fijación celular mediante hemidesmosomas.7
Desde el punto de vista terapéutico, se destacan los siguientes efectos:
Evitar la desecación de los tejidos.
Controlar el dolor al cubrir las terminaciones nerviosas expuestas (analgesia).
Estimular la epitelización debido a la presencia de factores de crecimiento.
Promover la formación de tejido de granulación, pues se estimula la angiogénesis.
Producir un efecto antiinflamatorio por su contenido en interleuquina 10 e inhibidores de metaloproteínas.
Controlar la proliferación bacteriana, debido a su contenido en lisosomas e inmunoglobulinas E.
Inhibir la fibrosis y la cicatrización anormal.
Casos clínicos
Caso 1
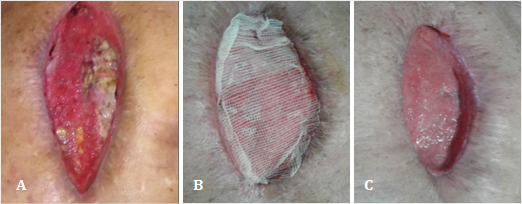
Se describe el caso de un anciano de 78 años de edad, ingresado en el Servicio de Cirugía Cardiovascular del Hospital Provincial Docente Clinicoquirúrgico Saturnino Lora de Santiago de Cuba, al que se le había realizado una revascularización coronaria y presentó infección del sitio quirúrgico (fig. 1), así como rechazo al material de sutura. Se le administraron varios ciclos de antimicrobianos de amplio espectro, pero su estancia hospitalaria se prolongó más de tres meses debido a la sepsis grave de la herida quirúrgica (fig. 1A).
El equipo multidisciplinario decidió aplicar membrana amniótica como único tratamiento local y sistémico (fig. 1B). Con las dos primeras sesiones terapéuticas se controló totalmente el proceso séptico (primera semana); a los 15 días se observó tejido de granulación y al mes ya existían signos de cicatrización (fig. 1C).
Caso 2
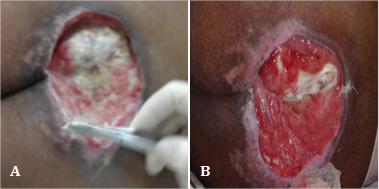
Se trata de una fémina de 26 años de edad que presentó endocarditis bacteriana, por lo que fue ingresada en la Unidad de Cuidados Intensivos del mencionado centro hospitalario. Debido a su evolución tórpida, fue necesario mantenerla bajo régimen de ventilación mecánica y realizarle traqueotomía. Después de dos meses de estadía, se le desarrolló una úlcera por presión de grado III en la región sacra, con 8 cm de diámetro y exposición ósea (fig. 2).
Se inició el tratamiento con apósitos de membrana amniótica (fig. 2A), que produjo resultados satisfactorios, pues a los 15 días apareció tejido de granulación útil, que cubrió el tejido óseo, y al mes ya había signos de cicatrización completa (fig. 2B).
Comentarios
Uno de los campos de la medicina que más expectativas ha despertado en los últimos años es la investigación con células madre, donde resulta una nueva fuente la membrana amniótica humana, que es un tejido compuesto por tres capas: una de células epiteliales, una membrana basal gruesa y un estroma avascular; en el cual existen dos poblaciones celulares con características de las células madre. Estas no presentan mutaciones somáticas y son inmaduras desde el punto de vista inmunológico, lo que favorece la compatibilidad. Clínicamente, la membrana amniótica ha sido utilizada en múltiples afecciones debido a sus efectos terapéuticos después de procesada, pues disminuye la pérdida hídrica, actúa como barrera en la zona lesionada y reduce considerablemente el dolor al proteger las terminaciones nerviosas.
No se ha documentado su utilidad en la úlcera por presión, que es una lesión de origen isquémico localizada en la piel y/o el tejido subyacente, producida por la acción combinada de factores extrínsecos, entre ellos las fuerzas de presión, fricción y cizallamiento, donde es determinante la relación presión-tiempo.
En los comienzos, la membrana amniótica se empleó exitosamente en la reconstrucción de heridas cutáneas por traumatismo o quemadura; desde entonces se registra5,8,9,10 su efectividad en quemaduras de piel, úlceras varicosas en miembros inferiores y úlceras sépticas del pie diabético, con resultados muy favorables.
Los autores de este artículo observaron que la aplicación del apósito de membrana amniótica fue muy propicia en la evolución de estos pacientes aquejados por lesiones sangrantes de diferentes causas, con un periodo relativamente corto de cicatrización y sin efectos adversos en ninguno de los casos.