Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Endocrinología
versión On-line ISSN 1561-2953
Rev Cubana Endocrinol vol.25 no.2 Ciudad de la Habana Mayo.-ago. 2014
ARTÍCULO ORIGINAL
Control de la hipertensión arterial en personas con diabetes tipo 2
Blood hypertension control in type 2 diabetic persons
Dr. Eduardo Valdés Ramos,I Dr. Raúl Verdecia Saborit,I MSc. Marjoris Rivera Chávez,I Eduardo Valdés BencosmeII
ICentro de Atención al Diabético de Bayamo. Granma, Cuba.
IIEstudiante de primer año de Medicina. Filial de Ciencias Médicas de Bayamo "Dr. Efraín Benítez Pompa". Granma, Cuba.
RESUMEN
Objetivo: evaluar el control de la hipertensión arterial y su relación con algunas variables clínicas y bioquímicas, en personas con diabetes mellitus tipo 2 de Bayamo, provincia Granma.
Métodos: estudio descriptivo transversal con 382 pacientes diabéticos tipo 2, además hipertensos, ingresados en el Centro de Atención al Diabético de Bayamo, Granma, en el período comprendido entre septiembre de 2011 y mayo de 2013. Los pacientes se dividieron en 2 grupos, atendiendo al control de la hipertensión arterial: controlados y no controlados.
Resultados: al final del ingreso 345 pacientes con diabetes (90,3 %) obtuvieron un control óptimo de la presión arterial. Para lograr este objetivo fue necesario utilizar 2 o más medicamentos en el 68,4 % de los casos. Los diabéticos que no alcanzaron un buen control de la presión arterial (9,7 %), tenían una edad y un tiempo de evolución de la diabetes significativamente mayor que aquellos que sí lo consiguieron (p= 0,0126 y p= 0,0090, respectivamente). Hubo una asociación notoria entre el descontrol de la glucemia y el de la presión arterial (OR= 6,82, IC= 3,3-13,9, p= 0,0000).
Conclusiones: para alcanzar un control óptimo de la presión arterial en la mayoría de los diabéticos tipo 2, en nuestro medio, se necesitan 2 o más medicamentos, y tener en cuenta diferentes factores como: la edad, el tiempo de evolución de la diabetes y el control de la glucemia.
Palabras clave: hipertensión arterial, diabetes mellitus tipo 2, control de la hipertensión arterial, tratamiento antihipertensivo.
ABSTRACT
Objective: to evaluate the blood hypertension control and its relationship with some clinical and biochemical variables in type 2 diabetic persons living in Bayamo, Gramma province.
Methods: cross-sectional descriptive study of 382 type 2 diabetic and hypertensive patients, who were admitted to the Center of Care for Diabetic Patient in Bayamo, Gramma province in the period of September 2011 through May 2013. The patients were divided into 2 groups according to the blood hypertension control in terms of controlled and uncontrolled hypertensives.
Results: on discharge from hospital, 345 diabetic patients (90.3 %) had reached optimal control of their blood pressure. To attain this goal, it was necessary to use two or more drugs in 68.4 % of cases. The diabetics that did not succeed in this task were older and had longer time of progression of diabetes than those who did (p= 0.0126 y p= 0.0090, respectively). There was remarkable association of lack of glycemic control and uncontrolled blood pressure (OR= 6.82, IC= 3.3-13.9, p= 0.0000).
Conclusions: it was necessary to use two or more drugs to reach optimal control of blood pressure in most of the type 2 diabetic patients and to consider different factors such as age, time of diabetes progression and glycemic control.
Keywords: blood hypertension, type 2 diabetes mellitus, blood hypertension control, antihypertensive treatment.
INTRODUCCIÓN
La prevalencia de la hipertensión arterial (HTA) en los pacientes con diabetes mellitus tipo 2 (DM 2) es 1,5-2 veces superior que en pacientes no diabéticos. De esta forma, entre 50 y 60 % de los diabéticos son hipertensos, porcentaje que aumenta con la edad y con la presencia de nefropatía.1 En un estudio anterior con 300 pacientes DM 2 ingresados en el Centro de Atención al Diabético (CAD) de Bayamo, Granma, los autores de esta investigación encontraron HTA en 210 casos, equivalente a 70 % de la muestra estudiada.2
La HTA es un factor de riesgo importante en el desarrollo de la enfermedad cardiovascular, sobre todo, en personas con DM 2.3 El control estricto de la presión arterial (PA) en estos pacientes se traduce en una reducción importante en el riesgo de mortalidad y de complicaciones relacionadas con la DM.4 En el estudio Steno-2,5 el control intensivo de múltiples factores de riesgo cardiovascular, incluida la HTA, en pacientes con DM 2 y microalbuminuria, se tradujo en una reducción en la aparición de episodios macro y microvasculares del 50 %.
El control de la HTA es más difícil en los pacientes diabéticos que en los no diabéticos, debido a sus características, de ahí que para conseguir los valores de PA recomendados en las guías,6,7 se requieren al menos 2 fármacos en la mayoría de los pacientes. En una reciente revisión, el 60-75 % de los diabéticos hipertensos requería 2 o más fármacos para el control de la PA.8
En la provincia Granma, con una prevalencia de DM al cierre de 2011 de 28 474 (3,4 x 100 habitantes) y una mortalidad de 99 defunciones (11,9 x 100 000 habitantes),9 son escasos los trabajos realizados referentes al tema escogido para este estudio; por esta razón, sus autores se propusieron evaluar el control de la HTA, así como la relación entre esta y algunas variables clínicas y bioquímicas en pacientes con DM 2 del territorio.
MÉTODOS
Se realizó un estudio descriptivo transversal con pacientes diabéticos tipo 2 ingresados en el CAD de Bayamo, Granma, en el período comprendido entre septiembre de 2011 y mayo de 2013, con la finalidad de evaluar el control de la HTA, así como la relación entre esta y algunas variables clínicas y bioquímicas. En esta etapa se admitieron en la institución un total de 630 pacientes (universo de estudio). Se excluyeron 248 casos: 65 por ser diabéticos tipo 1, 15 que interrumpieron el ingreso por diferentes motivos, y 168 diabéticos tipo 2 no hipertensos. Los restantes 382 con DM 2 y diagnóstico de HTA constituyeron la muestra de la investigación.
Fueron revisadas las historias clínicas (HC) de cada uno de los casos para obtener datos de los aspectos siguientes: edad, sexo, tiempo de evolución de la diabetes, peso, talla, circunferencia de la cintura (CC), PA, tratamiento de la HTA y de la DM, complicaciones crónicas de la diabetes, así como los niveles de colesterol, triglicéridos, glucemia en ayunas y posprandial.
Se estimaron hipertensas aquellas personas que llevaban tratamiento con fármacos hipotensores, con independencia de las cifras de la PA, o cuando en 2 o más ocasiones se comprobaran niveles de PA sistólica > 130 mmHg y/o diastólica > a 80 mmHg.10 Se admitió como HTA sistólica aislada, la presión arterial sistólica > 140 mmHg y diastólica > 80 mmHg. Se estableció como objetivo de control una PA inferior a 130/80 mmHg.
Para la clasificación de la DM se usaron los criterios de la OMS.11 Para evaluar el estado nutricional se utilizó el índice de masa corporal (IMC), que se calculó mediante la siguiente fórmula: peso (kg)/talla (m2). Se clasificó como obeso al paciente cuando el IMC ≥ 30; con sobrepeso, cuando estuvo entre 25 y 29,9; como normopeso, si estuvo entre 18,5 y 24,9; y con bajo peso, si este fue menor de 18,5.12 Se consideró obesidad abdominal (OA) cuando la CC fuera ≥ 102 cm en hombres y ≥ 88 cm en mujeres.13
Para el diagnóstico de retinopatía diabética (RD) se empleó un oftalmoscopio de alta resolución (Carl Zeiss de Jena, Alemania), previa dilatación pupilar con fenilefrina o tropicemida, y para clasificarla, se utilizaron los criterios propuestos por L'Esperance.14 Todos los exámenes oftalmológicos fueron realizados por un mismo observador.
En cuanto a la nefropatía diabética (ND), se aceptó cuando existían 2 exámenes de creatinina iguales o mayores a 132 µmol/L, o anotaciones médicas argumentadas que afirmaban la existencia de esta enfermedad. Para la cardiopatía isquémica (CI) se tuvo en consideración la existencia de diagnósticos o anotaciones médicas argumentadas que afirmaban esta entidad o alguna de sus formas clínicas (angina, infarto del miocardio, insuficiencia cardíaca, arritmias y/o paro cardíaco).
En relación con el ictus, se estimó cuando existía diagnóstico o anotaciones médicas argumentadas de esta entidad, o sus formas clínicas (trombosis, embolia, hemorragia cerebral, accidente transitorio de isquemia e infartos).
El diagnóstico de la macroangiopatía de miembros inferiores fue clínico. Se consideró cuando existía claudicación intermitente, amputación mayor o menor de miembros inferiores de causa vascular (en que se descartara causa traumática o neuropática), disminución de pulsos de las arterias a nivel poplíteo, tibial posterior o pedio dorsal, y/o presencia de gangrena y/o úlcera crónica vascular.15
A todos los casos se les realizaron los exámenes complementarios siguientes: colesterol, triglicéridos, glucemia en ayunas y posprandial. 16-18 Se consideró con niveles elevados de colesterol los valores ≥ 5,2 mmol/L (240 mg/dL) y triglicéridos ≥ 1,7 mmol/L (150 mg/dL).19 Se estimó buen control metabólico cuando los niveles de glucemia estuvieran por debajo de 6,1 mmol/L (110 mg/dL) en ayunas y 7,8 mmol/L (140 mg/dL) posprandial.
Los pacientes se dividieron en 2 grupos atendiendo al control de la HTA: controlados y no controlados. La medida de resumen utilizada para variables cualitativas fue el por ciento, y la media y desviación estándar, para variables cuantitativas. Los valores promedio de las variables cuantitativas entre los 2 grupos se compararon mediante la prueba t de student para muestras independientes. Se empleó la prueba de chi cuadrado, para probar la hipótesis sobre la relación que pudiera existir entre las variables cualitativas, y el valor p< 0,05 para la significación estadística. El procesamiento estadístico de los datos obtenidos en las HC revisadas se efectuó a través de la utilización el programa Epidat 3,1
RESULTADOS
De los 382 casos estudiados, 222 (58,1 %) correspondieron al sexo femenino y 160 (41,9 %) al masculino, con una edad media de 52,12 años. Al final del ingreso, 345 diabéticos obtuvieron un control óptimo de la PA (90,3 %), mientras 37 no lo lograron (9,7 %).
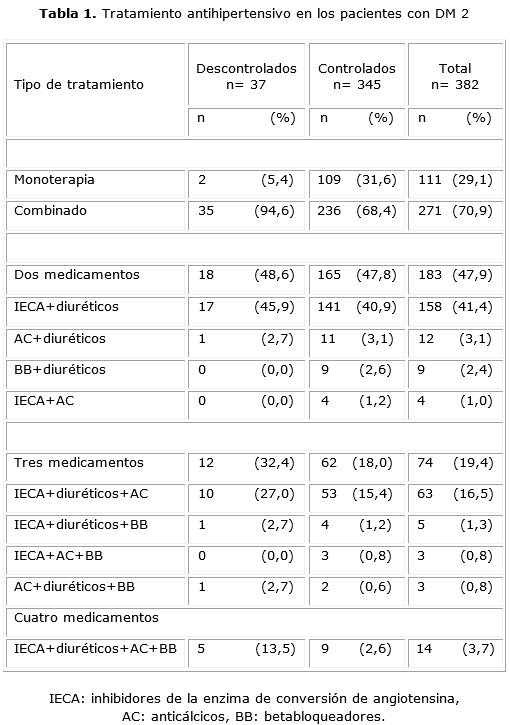
Como se observa en la tabla 1, 236 (68,4 %) de los pacientes diabéticos necesitaron más de un medicamento para lograr un buen control de la PA: 165 (47,8 %) dos, 62 (18,0 %) tres y 9 (2,6 %) cuatro medicamentos. Las combinaciones más utilizadas fueron las de los inhibidores de la enzima de conversión de angiotensina (IECA) más diuréticos (41,4 %), seguidas de los IECA más diuréticos más anticálcicos (16,5 %), así como los IECA, más diuréticos, más anticálcicos, más betabloqueadores (3,7 %).
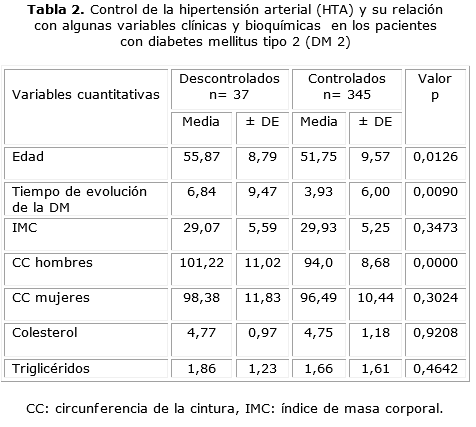
En la tabla 2 se ve que los diabéticos que no lograron un buen control de la PA tenían una edad, un tiempo de evolución de la DM y una CC en hombres, significativamente mayor que aquellos que sí lo obtuvieron (p= 0,0126, p= 0,0090 y p= 0,0000 respectivamente). No hubo una relación significativa entre el IMC y los niveles de colesterol y triglicéridos con el control de la PA.
La relación entre el control de la HTA y algunas variables clínicas se exponen en la tabla 3. Se apreció una asociación notable entre el descontrol de la glucemia y el de la PA (OR= 6,82, IC= 3,3-13,9, p= 0,0000). Los pacientes con complicaciones vasculares de la DM presentaron mayor riesgo de descontrol de la HTA, que aquellos que no la tenían, aunque estadísticamente no fue significativa (OR= 1,28, IC= 0,6-2,5, p= 0,5082). No hubo vínculo importante entre el tipo de tratamiento de la DM y el control de la HTA.
DISCUSIÓN
Los resultados de esta investigación confirman que para alcanzar un control óptimo de la HTA, en la mayoría de los pacientes con DM 2 de nuestro medio, es necesario utilizar 2 o más fármacos. Estos resultados pueden estar relacionados con que la HTA en el paciente diabético tiene unas connotaciones especiales, debido a la rigidez arterial como factor determinante, de manera que predomina la elevación del componente sistólico, de más difícil tratamiento y control, así como el patrón circadiano no dipper, de peor pronóstico, y que se halla asociado con la disfunción autonómica.20
Resultados similares se encontraron en los estudios United Kingdom Prospective Diabetes Study (UKPDS), Appropriate blood pressure control in NIDM (ABCD) y Hypertension Optimal Treatment Study (HOT),21 en los cuales el promedio de antihipertensivos necesarios para lograr los valores normales de la PA fue de 3,2, y uno de los cuales debería ser un IECA o antagonista de los receptores de la angiotensina (ARA). En Cuba, Licea Puig y otros,22 en un estudio con 683 pacientes con DM 2 del área de salud del policlínico "19 de Abril", de La Habana, observaron porcentajes inferiores de tratamiento combinado. Solo el 19,08 % de los diabéticos hipertensos utilizaba 2 o más fármacos, 58,6 % tenía monoterapia, 13,71 % dieta hiposódica y 8,6 % ningún tratamiento.
En este trabajo también se observa que, en el CAD de los autores, la asociación más utilizada es la de un IECA con un diurético, que coincide con la mayoría de las guías.23,24 Los fármacos bloqueadores del sistema renina-angiotensina-aldosterona (SRAA) ejercen un beneficio adicional, al disminuir la albuminuria, retrasar la progresión de la enfermedad renal, mejorar el riesgo en la enfermedad cardiovascular, así como por sus efectos beneficiosos en la resistencia a la insulina. La adición de un diurético mejora la eficacia antihipertensiva de los IECA, y su administración conjunta reduce el riesgo de hipopotasemia inducida por aquellos.25 El estudio The Bergamo Nephrologic Diabetes Complication Trial (BENEDICT),26 realizado en 1 204 diabéticos tipo 2, hipertensos y normoalbuminúricos, demostró que el trandolapril disminuye la incidencia del progreso a microalbuminuria, comparado con el verapamilo.
Los resultados del estudio avalan que en los pacientes con DM 2 del territorio existe una asociación entre el control de la HTA y la edad, el tiempo de evolución de la diabetes y la OA. La relación directa entre la edad y el desarrollo de arteriosclerosis, que conduce a un estado de rigidez vascular, puede explicar que a mayor edad es más difícil el tratamiento y control de la HTA. En el paciente con DM 2 existen una serie de alteraciones, que se incrementan con el tiempo de padecer la enfermedad, como la acumulación de los productos de glucosilación avanzada,27 que inactivan el óxido nítrico y producen una disminución de la respuesta vasodilatadora, la producción de sustancias vasoconstrictoras e hiperproliferativas (endotelina y la angiotensina II),28 y la arteriosclerosis acelerada característica de la vasculopatía diabética, que deterioran el control de la HTA.
En cuanto a la OA, muchos autores afirman que los cambios evolutivos en el perímetro de la cintura son predictivos de la cifra futura de PA y de la incidencia de HTA, independientemente del IMC.29 El aumento de la producción por parte del tejido adiposo visceral de elementos implicados en el tono presor, como el angiotensinógeno, contribuye a activar el SRAA, lo que -junto con otros factores como la elevación del tono simpático en el que participa la hiperinsulinemia, que a su vez promociona la reabsorción de sodio en el túbulo contorneado proximal de la nefrona-30,31 constituyen el sustrato de la HTA.
Con los resultados de este trabajo queda demostrada la estrecha relación entre el control de la glucemia y el de la HTA en las personas con DM 2 de la provincia Granma. Resultado similar encontró Sanjurjo,32 en un estudio transversal con 229 pacientes hipertensos en España, durante el año 2009. El análisis multivariante mostró que el mal control metabólico de la DM influía en el mal control de PA (R= 0,15; p= 0,01). Esta asociación puede sustentarse en que en la DM 2 descontrolada, los picos posprandiales de glucosa aumentan la viscosidad sanguínea e incrementan el roce endotelial, que genera inflamación y disfunción endotelial.33 También la hiperglucemia favorece el paso de agua libre del espacio intracelular al extracelular, y contribuye a una expansión de la volemia, provoca toxicidad directa en las células endoteliales, inducción de fibrosis por sobreexpresión de fibronectina y colágeno, así como acumulación de productos de glucosilación avanzada en la pared del vaso, con lo que incrementa su rigidez.34 Todos estos factores se relacionan con los 2 aspectos básicos en la génesis de la HTA: un aumento del volumen extracelular y un aumento de las resistencias vasculares periféricas
Los resultados de la investigación también sugieren que, en los diabéticos tipo 2 con complicaciones vasculares, el porcentaje de descontrol de la PA es mayor que en aquellos sin estas complicaciones. Ya en un estudio anterior con 438 pacientes con DM 2 ingresados en el CAD de Bayamo, Granma, los autores de esta investigación observaron que los casos con complicaciones macrovasculares presentaron cifras de TA sistólica significativamente superiores, que aquellos sin estas complicaciones (p= 0,0361).35
En conclusión, los resultados del trabajo permiten afirmar que para alcanzar un control óptimo de la PA en la mayoría de los diabéticos tipo 2, en nuestro medio, se necesitan 2 o más medicamentos, y que diferentes factores como: la edad, el tiempo de evolución de la diabetes y el control de la glucemia, están estrechamente relacionados con el logro de este objetivo.
REFERENCIAS BIBLIOGRÁFICAS
1. Rydén L, Grant PJ, Anker SD, Berne C, Cosentino F, Danchin N, et al. ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD: The task force on diabetes, pre-diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and developed in collaboration with the European Association for the Study of Diabetes (EASD). Eur Heart J. 2013;34:3035-87.
2. Valdés Ramos E, Bencosme Rodríguez N. Frecuencia de la hipertensión arterial y su relación con algunas variables clínicas en pacientes con diabetes mellitus tipo 2. Rev Cubana Endocrinol. 2009;20(3):77-88.
3. Partridge EE, Mayer-Davis EJ, Sacco RL, Balch AJ. Creating a 21st century global health agenda: the General Assembly of the United Nations High Level Meeting on Non-Communicable Diseases. Circulation. 2011;123:3012-4.
4. Cooper-Dehoff RM, Gong Y, Handberg EM, Bavry AA, Denardo SJ, Bakris GL, et al. Tight blood pressure control and cardiovascular outcomes among hypertensive patients with diabetes and coronary artery disease. JAMA. 2010;304:61-8.
5. Gaede P, Vedel P, Larsen N, Jensen GV, Parving HH, Pedersen O. Multifactorial intervention and cardiovascular disease in patients with type 2 diabetes. N Engl J Med. 2003;348:383-93.
6. Mancia G, Fagard R, Narkiewicz K, Redon J, Zanchetti A, Böhm M, et-al. ESH/ESC Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). Eur Heart J. 2013;34:2159-219.
7. Hackam DG, Khan NA, Hemmelgarn BR, Rabkin SW, Touyz RM, Campbell NR, et al. The 2010 Canadian Hypertension Education Program recommendations for the management of hypertension: part 2 therapy. Can J Cardiol. 2010;26:249-58.
8. Grossman E, Messerli FH, Goldbourt H. High blood pressure and diabetes mellitus. Are all antihypertensive drugs created equal? Arch Intern Med. 2000;160:2447-52.
9. Cuba. Ministerio de Salud Pública. DNE. Anuario Estadístico de Salud, 2009. La Habana; 2011.
10. Seventh Joint National Committee on Prevention, Detection, Evaluation and Treatment of High Blood Pressure (JMCV). Hypertension. 2003;42:1206-52.
11. World Health Organization (WHO). Definition and classification of diabetes mellitus and complications. Report of WHO consultation. Part 1: diagnosis and classification of diabetes mellitus. Geneva: World Health Organization, Department of Noncommunicable Desease Surveillance; 1999.
12. World Health Organization (WHO). Expert Committee Phycal Status. The use and interpretation of anthropometry. Geneva: Technical Report; 1995. Series No. 854.
13. Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Executive Summary of The Third Report of The National Cholesterol Education Program (NCEP), Expert Panel on Detection, Evaluation, And Treatment of High Blood Cholesterol In Adults (Adult Treatment Panel III). JAMA. 2001;285:2486-97.
14. L´Esperance FA. Diabetic retinopathy. Ophthalmic Laser Fotocoagulation, photoradiation and surgery. In: L´Esperance FA (Jr). Diabetic Retinopathy. St Louis-Toronto-Londres: Ed. Mosby; 1983. p. 275-85.
15. Escobar F. Pie diabético y factores de riesgo. Av Diabetol. 1995;5:71-6.
16. Schettler G, Nüssel E. Cholesterol CHOP-PAP. Arb Med Loz Med Präv Med. 1975;10:25.
17. Schettler G, Nüssel E. Triglyceride liquicolor GPO-PAP. Arb Med Loz Med Präv Med. 1975;10:25.
18. Trinder P. Determination of glucose in blood using glucose oxidase with on alternative oxigen acceptor. Clin Biochem. 1996;24-7.
19. Colectivo de Autores. Primer consenso cubano de dislipoproteinemias: Guía para la prevención, detección, diagnóstico y tratamiento. Rev Cubana Endocrinol. 2006;17(4):1-31.
20. Cordero A, Facila L, Galve E, Mazon P. Novedades en hipertensión arterial y diabetes mellitus. Rev Esp Cardiol. 2010;63 Supl 1:101-15.
21. Basta E. Choices and goals in teatment of diabetic hypertensive patient. Current Hypert Reports. 2001;35:387-91.
22. Licea Puig ME, Singh Linares O, Smith Limonta A, Martínez García R. Frecuencia, características clínicas y resultados terapéuticos de la hipertensión arterial en diabéticos tipo 2 de un área de salud. Rev Cubana Endocrinol [serie en Internet]. 2002 Ago [citado 11 de noviembre de 2013];13(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532002000200007&lng=es&nrm=iso&tlng=es
23. Hipertensión: Manejo clínico de hipertensión primaria en adultos [homepage en Internet]. Traducción de NICE clinical guideline 127; agosto 2011 [citado 30 de julio de 2013]. Disponible en: http://www.nice.org.uk/guidance/CG127
24. Standards of medical care in diabetes-2010. Diabetes Care. 2010;33 Suppl 1:S11-61.
25. Haller H, Ito S, Izzo JL, Januszewicz A, Katayama S, Menne J, et al. Olmesartan for the delay or prevention of microalbuminuria in type 2 diabetes. N Engl J Med. 2011;364:907-17.
26. Ruggenenti P, Fassi A, Ilieva AP, for the Bergamo Nephrologic Diabetes Complications Trial (BENEDICT) Investigators. Preventing Microalbuminuria in Type 2 Diabetes. N Engl J Med. 2004;351:1941-51.
27. Méndez JD, Xie J, Aguilar M, Méndez V. Trends in advanced glycation end products research in diabetes mellitus and its complications. Mol Cell Biochem [serie en Internet]. 2010 [citado 15 de junio de 2013];10(1-2). Disponible en: http://link.springer.com/article/10.1007%2Fs11010-010-0434-5
28. Ceriello A. La "memoria metabólica" inducida por la hiperglucemia: el nuevo reto en la prevención de la enfermedad cardiovascular en la diabetes. Rev Esp Cardiol. 2008;8(Supl C):12-8.
29. Chuang SY, Chou P, Hsu PF, Cheng HM, Tsai ST, Lin IF, et al. Presence and progression of abdominal obesity are predictors of future high blood pressure and hypertension. Am J Hypertens. 2006;19:788-95.
30. Kim SH, Reaven GM. Insulin resistance and hyperinsulinemia: you can't have one without the other. Diabetes Care. 2008;31(7):1433-8.
31. Poirier P. Cardiologists and abdominal obesity: lost in translation? Heart. 2009;95:1033-5.
32. Cinza Sanjurjo S, Días Hoyos R. Grado de control de la presión arterial en pacientes crónicos de Atención Primaria. Publicado en Semergen. 2010;36(10):554-61.
33. Seshasai SR, Kaptoge S, Thompson A, Di AE, Gao P, Sarwar N, et al. Diabetes mellitus, fasting glucose, and risk of cause-specific death. N Engl J Med. 2011;364:829-41.
34. Vinagre I, Mata-Cases M, Hermosilla E, Morros R, Fina F, Rosell M, et al. Control of Glycemia and Cardiovascular Risk Factors in Patients With Type 2 Diabetes in Primary Care in Catalonia (Spain). Diabetes Care. 2012;35:774-9.
35. Valdés Ramos E, Bencosme Rodríguez N. Las complicaciones macrovasculares y su relación con algunas variables clínicas y bioquímicas en diabéticos tipo 2. Rev Cubana Endocrinol. 2010 Dic;21(3):256-68.
Recibido: 17 de enero de 2014.
Aprobado: 15 de abril de 2014.
Eduardo Valdés Ramos. Centro de Atención al Diabético de Bayamo. Calle "Osvaldo Herrera", # 28 A, entre avenida Figueredo y Segunda, reparto "Jesús Menéndez", municipo Bayamo. Granma, Cuba. Correos electrónicos: evaldes1968@yahoo.es cadiabetico@grannet.grm.sld.cu