INTRODUCCIÓN
La mielopatía espondilótica cervical es una enfermedad degenerativa de la columna cervical, siendo la causa más frecuente de compresión medular.1
El empeoramiento del estado neurológico luego del proceder quirúrgico es infrecuente y se debe generalmente a trauma iatrogénico medular o la presencia de hematoma epidural.2
El white cord syndrome (WCS), conocido como una lesión por reperfusión de la médula espinal es una rara complicación de la cirugía espinal para descompresión. Se define como un deterioro neurológico inmediato y súbito, luego de la cirugía de descompresión cervical y es caracterizado por la clásica aparición de un incremento de la intensidad de señal en las imágenes de resonancia magnética (IRM) potenciadas en T2, lo que le da origen al nombre.3
En la ausencia de cualquier etiología definida, las causas de una lesión neurológica deficitaria en el período postoperatorio pueden ser relacionadas con un daño por reperfusión.4
Los mecanismos fisiopatogénicos no se encuentran bien definidos, aunque existe cierta evidencia experimental que los radicales libres son los principales responsables del daño medular.5
El WCS es extremadamente raro y en la literatura solo aparecen pocos casos reportados luego de su descripción inicial,6 En nuestro país solo existe un caso reportado; por lo que resulta necesario realizar una revisión sobre el tema para describir los elementos clínico-imagenológicos y estrategias de tratamiento del white cord syndrome.
MÉTODOS
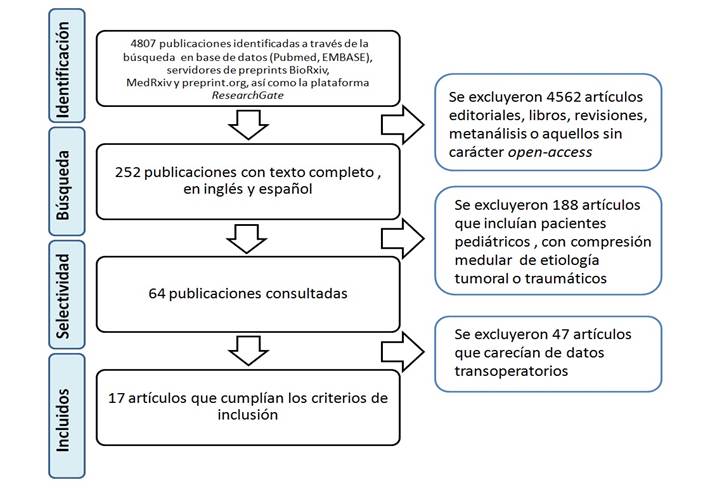
Se realizó la revisión de la literatura en bases de datos Pubmed y EMBASE, además en los servidores de preprints BioRxiv, MedRxiv y preprint.org, así como la plataforma ResearchGate. Se seleccionaron todos los artículos en inglés y español, con texto completo disponible. Se usaron los siguientes descriptores white cord syndrome AND cervical spondylotic myelopathy (Fig. 1).
Se excluyeron artículos editoriales, libros, revisiones, meta-análisis y aquellos sin carácter open-access.
Se tuvieron en cuenta inicialmente los resúmenes y títulos, y se seleccionaron 64 artículos para su revisión completa.
Luego de excluir artículos con descripción deficiente del acto quirúrgico o la evaluación neurológica, fueron seleccionados 17 artículos para su revisión.
RESULTADOS
Se analizaron 17 publicaciones, con una muestra total de 24 pacientes reportados (Tabla 1 y 2), encontrándose solo dos series de casos publicadas por Fathalla et al.,5 y Zhang et al.7 con tres y seis casos respectivamente.
En solo siete artículos se recoge una evaluación preoperatoria del estado neurológico con sistemas de clasificación ampliamente validados (Escala de Nurick o Japanese Orthopaedic Association scoring system),8 lo que propicia una amplia variabilidad de la muestra y dificulta el procesamiento de datos; no obstante, todos los pacientes mostraron afectación mielopática con defecto motor variable e hiperreflexia osteotendinosa.
Solo se informa un caso de instalación aguda, publicado por Bayley et al.,9 en el 2015, en relación a hernia discal sin etiología traumática.
Del total de pacientes reportados, solo ocho (33,3 %) no presentaban cambios de intensidad de señal medular en las IRM preoperatorias.
Tabla 1 Características preoperatorias de los casos de WCS reportados.
| Autores/Año | Tipo de artículo | Sexo/Edad (años) | Tiempo de evolución de los síntomas | Escala de Nurick | Mielomalacia en IRM preoperatorias | ||
|---|---|---|---|---|---|---|---|
| Nagashima et al.10 | R. de caso | M/65 | 18 años | 0 | 4 | Si | |
| Chin et al.3 | R. de caso | M/59 | 7 meses | 3 | 0 | No | |
| Zhang et al.7 | Serie de 3 casos | 2M y 1F/41-61 | Más de 2 meses | No se precisan, pero con signos mielopáticos | Si | ||
| Bayley et al.9 | R. de caso | M/30 | Aguda | No se precisan, pero con signos mielopáticos | No | ||
| Khan et al.11 | R. de caso | M/36 | 2 semanas | No se precisan, pero con signos mielopáticos | No | ||
| Giammalva et al.12 | R. de caso | M/64 | No se precisa | 3 | 13 | Si | |
| Antwi et al.4 | R. de caso | M/68 | 2-3 años | 1 | 0 | Si | |
| Chen et al.6 | R. de caso | M/52 | 7 años | No se precisan, pero con signos mielopáticos | No | ||
| Papaioannou et al.13 | R. de caso | M/79 | 2 años | 3 | 0 | No | |
| Busack y Eagleton14 | R. de caso | M/63 | 1 año | 3 | 15 | Si | |
| Jun et al.15 | R. de caso | F/49 | Varios meses | Sin signos mielopáticos | No | ||
| Kalidindi y Sath16 | R. de caso | M/63 | No se precisa | No se precisan, pero con signos mielopáticos | Si | ||
| Liao et al.(17 | R. de caso | M/51 | 6 meses | No se precisan, pero con signos mielopáticos | No | ||
| Mathkour et al. 18 | R. de caso | M/79 | 2-3 meses | No se precisan, pero con signos mielopáticos | Si | ||
| Wiginton et al. 19 | R. de caso | M/41 | 6 meses | No se precisan, pero con signos mielopáticos | Si | ||
| Fathalla et al. 5 | Serie de 6 casos | 4 M y 2 F/ >60 años | No se precisa | 2,6 (promedio) | 0 | 5/6 casos tenían cambios de señal | |
En diez artículos, la técnica quirúrgica empleada fue la descompresión posterior, con o sin fusión. En solo tres estudios, la instalación del defecto neurológico fue luego de las primeras 24 horas de la cirugía, siendo inmediato al término de la misma o en el transoperatorio, en los restantes.
Fue muy variable el empleo de dosis de esteroides, terapia física y las re-intervenciones quirúrgicas. Solo dos casos no mostraron recuperación neurológica al término del periodo de observación, reportados por Kalidindi y Sath16
Tabla 2 Características trans y postoperatorias de los casos de WCS reportados.
| Autores/Año | Tipo de abordaje descompresivo inicial | Instalación del déficit neuroló gico | Uso de potenciales evocados transopera torios | Tratamiento | Seguimiento y evolución |
|---|---|---|---|---|---|
| Nagashima et al.10 | Laminoplastia | 7 días | No precisa | No precisa | 6 años luego presenta 0/17 en |
| Chin et al.3 | Anterior | Postoperatorio inmediato | Disminución de los potenciales motores evocados | Cirugía + Protocolo NASCIS III | A los 16 meses presentaba un grado 4 en la escala de Nurick |
| Zhang et al.7 | Anterior | Más de 4 horas | No se precisa | Cirugía (solo un caso) + Altas dosis de dexametasona | Dos casos recuperaron totalmente a las 4 horas, el tercero tuvo recuperación parcial a las 24 horas |
| Bayley et al.9 | Anterior | Más de 24 horas | No se precisa | Cirugía + Protocolo NASCIS III | Recuperación parcial a las 48 horas |
| Khan et al.11 | Anterior | Postoperatorio inmediato | No se precisa | Cirugía + Protocolo NASCIS III | Recuperación parcial a los 12 meses |
| Giammalva et al. (12 | Anterior | Postoperatorio inmediato | Disminución de los potenciales motores y somatosenso riales | Terapia física + Protocolo NASCIS III | Recuperación parcial a los 3 días |
| Antwi et al.4 | Laminoplastia | Postoperatorio inmediato | Pérdida de los potenciales motores | Cirugía (solo un caso) + Altas dosis de dexametasona | Al día 4 postquirúrgico presentaba un grado 4 en la escala de Nurick |
| Chen et al.6 | Laminoplastia | Postoperatorio inmediato | No se precisa | Cirugía + Protocolo NASCIS III | A los 6 meses presenta 12/17 en |
| Papaioannou et al.13 | Laminectomía | Más de 24 horas | No se precisa | Cirugía + Protocolo NASCIS III | Al día 9 postquirúrgico presentaba un grado 4 en la escala de Nurick |
| Busack y Eagleton14 | Laminectomía | Postoperatorio inmediato | Pérdida de los potenciales motores y disminución de potenciales somatosenso riales | Altas dosis de dexametasona | Al día 30 postquirúrgico presentaba un grado 4 en la escala de Nurick y 13/17 en |
| Jun et al. (15 | Anterior | Postoperatorio inmediato | No se precisa | Cirugía + Protocolo NASCIS III | Recuperación completa a los 14 días postquirúrgico |
| Kalidindi y Sath16 | Laminectomía | Postoperatorio inmediato | No se precisa | Altas dosis de dexametasona | Sin mejoría a los 4 meses |
| Liao et al.17 | Laminectomía | Postoperatorio inmediato | No se precisa | Terapia física + Protocolo NASCIS III | Recuperación parcial a los 6 meses |
| Mathkour et al.18 | Laminectomía | Postoperatorio inmediato | Disminución de los potenciales motores y somatosenso riales | Altas dosis de dexametasona | Recuperación parcial a los 4 meses |
| Wiginton et al.19 | Laminectomía | Postoperatorio inmediato | Disminución de los potenciales motores | Terapia física + Altas dosis de dexametasona | Recuperación completa en varios meses |
| Fathalla et al.5 | Laminectomía | Postoperatorio inmediato | No se precisa | Terapia física + Altas dosis de dexametasona | A los meses con presentaban un grado 4,3 en la escala de Nurick (promedio) |
DISCUSION
El WCS es una entidad muy infrecuente. Está caracterizado por una lesión isquémica de la médula, siguiente a la cirugía de descompresión espinal en la ausencia de daño iatrogénico o complicaciones perioperatorias. (12
Su etiología no es bien conocida. La teoría más aceptada es que la lesión aparece producto de la reperfusión en una médula espinal comprimida por largo período.4
En este sentido la compresión crónica de la médula espinal la hace más susceptible a la isquemia debido al efecto oclusivo trombogénico y la presencia de edema por un incremento en la permeabilidad vascular y la congestión venosa, debido a que las áreas medulares que están comprimidas crónicamente son zonas frecuentemente isquémicas, debido a la oclusión de pequeñas arterias; hipótesis propuesta por Antwi et al. en el 2018.3
Otros mecanismos han sido propuestos como causas de WCS, ante la ausencia de una injuria mecánica directa, como los microtrombos y la alteración de la perfusión debido a cambios internos en la arquitectura espinal siguientes a la descompresión.20
En las lesiones por reperfusión cerebral, ocurre una ruptura de la barrera hematoencefálica durante los cambios isquémicos, lo cual conlleva a un incremento de la permeabilidad vascular, y la liberación de mediadores inflamatorios como el Factor de Necrosis Tumoral-alfa. Estos mecanismos pueden ser muy similares al que ocurre en el WCS.21
En ratas, luego de la descompresión de la medula espinal, estos marcadores inflamatorios se encontraron aumentados, además de la interleucina-1 beta 11, durante el período de reperfusión.22
En otros estudios adicionales con roedores con compresión medular inducida, los que se sometieron a una descompresión tardía experimentaron un peor pronóstico y un incremento notable en el flujo sanguíneo medular comparados con aquellos que recibieron una descompresión temprana.23
Los datos de estos estudios experimentales en roedores sugieren que la reperfusión luego de la descompresión quirúrgica ocasiona un estrés oxidativo crónico en las neuronas, uno de los aspectos esenciales en las lesiones por isquemia-reperfusión tanto en roedores como en humanos con mielopatía espondilótica cervical.24
Otro elemento propuesto es la peroxidación lipídica de las membranas neuronales causada por moléculas reactivas al oxígeno y otros mediadores inflamatorios, lo cual puede ser teorizado como la principal causa en la “cascada de la lesión secundaria inducida”.5
En el contexto clínico, se caracteriza por un déficit neurológico posterior a la cirugía de descompresión y ocurre con mayor frecuencia en aquellos casos con compresiones de larga evolución.17
Este deterioro neurológico súbito, en la mayoría de los casos publicados, ocurre durante la cirugía o en las primeras 24 horas siguientes, (15 pero en otros la aparición del defecto es mucho más tardío.
En los estudios radiológicos, el WCS se caracteriza por hiperintensidades intramedulares en las imágenes potenciadas en T2, de aparición reciente, en un paciente con imágenes previas de estenosis por elementos compresivos a ese nivel, generalmente degenerativos. Estas hiperintensidades son demostradas en estudios de resonancia magnética siguientes a la cirugía. Se caracterizan además, por un incremento en la extensión de las imágenes hiperintensas en los pacientes con mielopatía compresiva y evidencia de cambio de señal medular.15,25
En el año 2013, Chin et al.,3 introducen el término “white cord syndrome” para referirse a la apariencia de la médula espinal en las imágenes potenciadas en T2. Estos autores describen el caso de un paciente masculino de 59 años con compresión medular cervical, el cual presentó cuadriplejia sin ningún evento transoperatorio, luego de doble disectomía y fusión.
Por el contrario, en las imágenes potenciadas en T1, estas lesiones se muestran hipointensas, sin realce luego de la administración de gadolinio.25
No existen factores de riesgo asociados al WCS, sin embargo en todos los casos publicados, se ha demostrado hiperintensidades medulares en T2 en las imágenes previas a la cirugía, sugestivo de mielomalacia; lo cual puede sugerir que los pacientes con mielopatía cervical son más vulnerables a lesiones por reperfusión.5
Fathalla et al.,5 en el año 2020, en un análisis retrospectivo de 150 pacientes que recibieron una cirugía de descompresión para mielopatía espondilótica cervical, encontraron una incidencia de 4,6 % (siete pacientes), siendo la edad avanzada, la existencia de señales hiperintensas pre-existentes y la larga evolución de los síntomas factores de riesgo para el mismo. La hipertensión también mostró una relación causal.
En la mayoría de casos reportados fue usado el monitoreo electrofisiológico transoperatorio, demostrando una caída de los potenciales durante la cirugía o al cierre de la misma. Sin embargo Resnick et al.,26 concluyeron que el uso de potenciales motores evocados y somatosensoriales tenía solo un pequeño impacto en el resultado quirúrgico, y ocasionaba la interrupción del proceder sin una lesión neural verdadera (falso positivo) y en otras ocasiones con una lesión traumática no se obtenían registros alarmantes (falso negativo).
El desarrollo de un hematoma post-quirúrgico con efecto compresivo y una lesión iatrogénica son los principales diagnósticos diferenciales. El hematoma es fácilmente detectable en la IRM. Las imágenes postquirúrgicas inmediatas y el informe operatorio ayudan a descartar la iatrogenia. La isquemia por hipoperfusión o cualquier entidad desmielinizante puede ser fácilmente descartada. Los datos clínicos y las secuencias de IRM por difusión son útiles durante el proceso diferencial con ambas entidades.25
Debido a la base fisiopatológica, el tratamiento con dosis elevadas de esteroide ha sido utilizado en los casos reportados. La metilprednisolona ha sido utilizada en las lesiones medulares traumáticas por su habilidad teórica para inhibir la peroxidación lipídica y de forma directa disminuir la degeneración neuronal secundaria. Además de reducir la proteína S-100β y la enolasa neuronal específica, inhibe la interleucina (IL) 1β y aumenta IL-8 e IL-1RA.27
La terapia física ha sido aceptada universalmente como una modalidad de tratamiento para el déficit neurológico. Se ha recomendado que los pacientes con cualquier déficit antes o después de la descompresión quirúrgica, deben incluirse en un esquema rehabilitador durante su ingreso y luego del alta hospitalaria, basado en el nivel de su recuperación funcional.
Otra de las recomendaciones en el tratamiento de pacientes con esta entidad es el logro de la tensión arterial media superior a 85 mmHg, debido al riesgo de empeoramiento de las lesiones isquémicas locales durante la hipotensión.21
En el caso reportado por Chin et al., (3 inicialmente, los autores decidieron realizar una corporectomía de C5, debido a la presencia de una estenosis a ese nivel evidenciada en los estudios de resonancia magnética. Otros autores, al no contar con IRM de urgencia abogan por la re-exploración o la laminectomía cervical posterior y fusión, como es el caso de Papaioannou et al.,13 quienes al no encontrar hematoma o colección de líquido cerebroespinal (LCE), deciden en el mismo tiempo quirúrgico extender la descompresión posteriormente con el objetivo de proveer espacio a la medula espinal edematizada.
Sin embargo, en otras series donde no se ha utilizado la descompresión quirúrgica en ninguno de los casos, todos los pacientes han tenido una mejoría parcial de su estado neurológico seis meses luego de la cirugía;5 no obstante, otros casos reportados no presentan mejoría.16
Otra de las opciones terapéuticas es el uso del drenaje espinal continuo. Las presiones elevadas del LCE inhiben la perfusión al cordón edematoso, por lo que la reducción gradual de la presión del LCE antes de la descompresión completa, puede mitigar el edema medular.14
Debido a la infrecuencia de esta complicación, el número limitado de casos, heterogeneidad de la muestra y la variabilidad de descripción por los autores, es imposible realizar un análisis estadístico, lo cual constituye una limitante a nuestro estudio.
CONCLUSIONES
El reconocimiento de esta rara complicación es vital, ya que constituye una causa de defecto neurológico posterior a la cirugía en la ausencia de cualquier lesión iatrogénica y debe incluirse en los protocolos de consentimiento informado. El diagnóstico se realiza luego de la exclusión de complicaciones trans-operatorias, y al observar hiperintensidad del cordón medular ponderado en T2 en las imágenes de resonancia magnética. El manejo radica en una adecuada descompresión, uso de esteroides y rehabilitación.