Introducción
El aneurisma verdadero se define como una dilatación arterial que incluye las tres capas de la pared del vaso y mide más de dos veces el diámetro medio considerado normal para un segmento arterial específico.1) Los diámetros de la arteria femoral superficial (AFS) normal y sana varían entre 0,78 y 1,12 cm en los hombres, y 0,78 y 0,85 cm en las mujeres.2
Los aneurismas femorales son raros y más aún en la arteria femoral superficial.3 Estos representan solo el 3 % de todos los aneurismas periféricos.1,2,4 A pesar de que en la literatura no se informa una incidencia exacta, la informada para todos los aneurismas verdaderos de la arteria femoral resulta de 5 a 7,39 por cada 100 000 pacientes.2,5 De estos, únicamente entre el 15 % y el 20 % se localizan en la AFS.1,2,4) Se observan, sobre todo, en varones de edad avanzada (> 70 años); mientras que entre el 5 % y el 6 %, solo en mujeres.1,2,6
El síndrome del dedo azul constituye una condición clínica caracterizada por el dolor y la cianosis en uno o más dedos o plantas de los pies, debido a una oclusión microvascular,7,8) en ausencia de un traumatismo evidente, una lesión asociada al frío o trastornos que induzcan a una cianosis generalizada.9 El término se utilizó por primera vez en 1976 por Karmody, quien subrayó la etiología vascular de la enfermedad.10) La causa más común es la enfermedad ateroembólica o el aneurisma. La embolización se produce normalmente a partir de una placa aterosclerótica ulcerada o un aneurisma localizado en la arteria aorto-ilíaca y las arterias femorales.7
En Cuba no se han reportado aún casos ni estudios de anuerisma en la AFS asociada a síndrome del dedo azul, por lo que no existe un precendente en cuanto a su epidemiología.
Presentación del caso
Se presenta un paciente masculino de 76 años, fumador, con antecedentes patológicos personales de hipertensión arterial, que llegó remitido con urgencia desde su área de salud por presentar cambios de coloración, frialdad y dolor en el pie derecho.
Al examen físico se constató cianosis reversible plantar y del segundo, tercer y cuarto dedos. Además, cianosis irreversible del primero y quinto dedos, frialdad de la planta del pie y todos los dedos (signo de microembolias distales) (Fig. 1). El pulso pedio y tibial posterior estaban presentes. Se palpó tumoración que latía y se expandía a nivel del tercio inferior del muslo derecho.
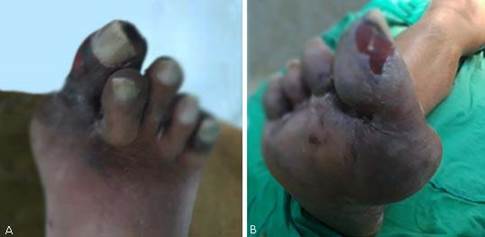
Fig. 1 Signos de isquemia vascular en el pie derecho debido a microembolias distales (síndrome del dedo azul); (A) vista dorsal y (B) vista plantar.
Se realizó ultrasonido Eco-doppler y se visualizó aneurisma en la arteria femoral superficial. Se solicitó tomografía computarizada contrastada y se confirmó aneurisma en la misma localización de 4,5 cm de diámetro transversal (Fig. 2).

Fig. 2 (A) corte axial de tomografía computarizada contrastada. Aneurisma verdadero aislado en arteria femoral superficial; (B) reconstrucción volumétrica del aneurisma.
Se decidió tratamiento quirúrgico de urgencia con previo consentimiento del paciente y sus familiares, a quienes se les informó acerca de las ventajas y las complicaciones de la cirugía. Durante el transoperatorio (Fig. 3) se observó aneurisma y se precedió a realizar aneurismectomía más injerto por sustitución fémoro-poplíteo con PTFE, previo control proximal y distal.
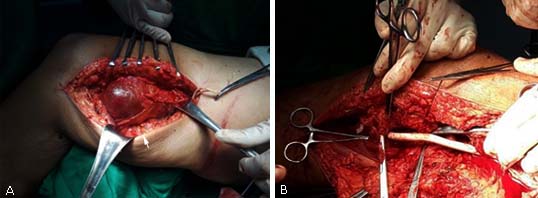
Fig. 3 Transoperatorio; (A) Aneurisma verdadero en la arteria femoral superficial; (B)Aneurismectomía e injerto por sustitución protésica con PTFE fémoro-poplíteo término-terminal.
El paciente permaneció las primeras 24 horas sin complicaciones, por lo que se trasladó a la sala abierta de angiología y cirugía vascular, donde presentó una evolución favorable. La cianosis irreversible evolucionó hacia la gangrena seca y se delimitó al primer y quinto dedos. Se egresó al paciente con tratamiento con antiagregante plaquetario y curas secas de las lesiones.
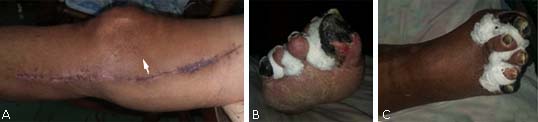
En el posoperatorio tardío se le dio seguimiento en consulta al mes (Fig. 4). Este no presentó ninguna complicación referente a infección de la herida quirúrgica. La gangrena seca se mantuvo delimitada.
Discusión
Entre los aneurismas femorales, los que afectan a la AFS están menos descritos. Aunque todos los segmentos de la AFS pueden estar implicados, existe una predilección por los tercios medio y distal, con un 40,6 % y un 35,1 %, respectivamente, de todos los casos registrados en la literatura.1
Debido a su posición profunda en el muslo y a su naturaleza asintomática resultan difíciles de notar. Pueden ser perceptibles cuando alcanzan más de 8 cm de diámetro y se vuelven sintomáticos.2 Por lo tanto, el principal síntoma de los anurismas en la AFS suele estar representado por la rotura, con una tasa desde 30 % hasta 50 %.2,3,5 Los otros síntomas se pueden enumerar como isquemia aguda con una incidencia de 13 %-22 %, embolización distal que provoque infarto o gangrena de la extremidad, hematomas o claudicación en la extremidad inferior, trombosis venosa profunda como resultado de la compresión sobre la vena femoral superficial y edema, una masa pulsátil en el muslo y dolor debido a la masa cuando alcanza diámetros mayores.2,5) En un estudio reciente se registró que el 23,6 % de los casos que presentaban una isquemia de las extremidades se debieron a la trombosis del saco aneurismático o a la embolización distal.1
Para el diagnóstico puede utilizarse la ecografía doppler en la primera etapa.2 Sin embargo, la angiografía por tomografía computarizada constituye el método de referencia para diagnosticar un posible aneurisma, que proporciona información anatómica y ayuda a planificar el tratamiento posterior.1,3) Más allá del aneurisma en la AFS, la aorta y otras arterias periféricas deben evaluarse para detectar un aneurisma o una enfermedad arterial periférica asociada.2
Existe un alto consenso de que la reparación quirúrgica está indicada en todos los pacientes sintomáticos para eliminar el dolor, la presión de la masa pulsátil sobre los tejidos circundantes, la fuente de posibles embolias distales y la rotura; y proporcionar la perfusión de la extremidad. Sin embargo, no hay consenso para los asintomáticos.2,5) Los libros de texto y los estudios actuales recomiendan una reparación quirúrgica electiva para los aneurismas de más de 2,5 cm o, en caso de crecimiento rápido, del aneurisma para los pacientes asintomáticos.2
En particular, los pacientes que presentan complicaciones de isquemia o rotura que ponen en peligro la extremidad requieren una intervención lo antes posible.1 La cirugía de reparación abierta con interposición de una prótesis de politetrafluoroetileno (PTFE) o con un segmento de vena safena siempre ha sido considerado el estándar de oro.11,12 La safena interna es de elección para la revascularización, sobre todo si existe presencia de enfermedad oclusiva distal que requiera una anastomosis bajo la rodilla, compromiso poplíteo, infección o necrosis distal.6 Sin embargo, en una reciente revisión de Traina y otros,1 se encontró una preferencia por el uso de prótesis sobre la vena para los conductos de bypass. El material protésico preferido fue el PTFE, seguido del tejido de poliéster (Dacron), y las reconstrucciones con interposición de injerto con una configuración de anastomosis término-terminal se mostraron como las más realizadas. Perini y otros,11 informan que las tasas de permeabilidad de los injertos eran del 90 % a los 6 meses y del 85 % a los 5 años, y que la tasa de amputación resultaba baja. En la actualidad, las modalidades de tratamiento endovascular también pueden utilizarse en los casos apropiados.2
Conclusiones
En esta ocasión se expuso una patología infrecuente con una presentación inusual (microembolias distales o síndrome del dedo azul). Dado que este síndrome puede ser la primera manifestación de esta patología, su rápido reconocimiento, el diagnóstico precoz de la fuente embolígena y el tratamiento médico-quirúrgico pueden evitar la amputación mayor o la muerte del paciente.