INTRODUCCIÓN
La córnea constituye el elemento refractivo principal del sistema óptico ocular, ya que es la primera lente transparente del ojo y aporta a dicho sistema 43 dioptrías de poder, lo que le confiere entre un 65-75 % del poder de refracción axial del ojo.1 Esta función óptica se pierde por diferentes enfermedades que alteran su transparencia, entre las que se encuentran las queratitis infecciosas de múltiples etiologías. Dichas enfermedades pueden comprometer y amenazar la salud e integridad visual, por lo que son consideradas causas importantes de morbilidad en el mundo, pudiendo conllevar a la pérdida del globo ocular.2
Dentro de las queratitis microbianas se encuentra la úlcera corneal. Esta se produce por la invasión de su superficie por microorganismos, con infiltración y pérdida de sustancia, de localización, extensión y profundidad variables que -al curar con tejido cicatrizal- afectan la función óptica corneal y, en ocasiones, la función de protección.2,3
Los agentes causales más frecuentes son bacterias, hongos, virus o parásitos. En tal sentido, la intensidad y severidad de las manifestaciones clínicas varía de acuerdo al agente etiológico y la patogenicidad del mismo, pudiendo ser muy desastrosas y causar perforación corneal, endoftalmitis o ptisis.4 El número de úlceras corneales que ocurren anualmente en países de desarrollo se acerca a 1,5 o 2 millones, cifra que puede ir incrementándose de forma progresiva.5
Existen numerosos factores de riesgo para el desarrollo de la enfermedad. Entre ellos se encuentran con mayor frecuencia: el antecedente de traumatismo ocular (cuerpos extraños, abrasiones corneales, quemaduras), el uso de lentes de contacto (LC), tratamiento previo con antibióticos o corticoides tópicos, desórdenes oculares como lagoftalmo, ojo seco, triquiasis, etc. Las enfermedades sistémicas, como la diabetes mellitus y la inmunosupresión, también son factores a tener en cuenta en la aparición de esta entidad.6 Igualmente, la premura de inicio del tratamiento, la confiabilidad del mismo y la selección de un tratamiento quirúrgico adecuado, son pilares fundamentales en la evolución de estos pacientes.
La queratoplastia, injerto o trasplante de córnea, es la sustitución parcial o total de la córnea por la obtenida de un donante; sus indicaciones son, fundamentalmente: óptica, tectónica, terapéutica y cosmética.7 Aunque la idea de reemplazar la córnea -fuera mediante un trasplante o una prótesis- fue descrita por Peltier de Quengsy en 1789, su aplicación con éxito ocurre por primera vez a principios del siglo XX. A lo largo de este mismo período, la queratoplastia deja de ser un procedimiento casi heroico y no solo se convierte en una práctica rutinaria, sino que pasa a ocupar el primer puesto entre los trasplantes en humanos.7,8
La queratoplastia terapéutica se define como un procedimiento cuyo propósito primario es contribuir a erradicar o reducir la infección o inflamación cuando la terapia médica máxima no es eficaz para lograr este fin. Tiene como objetivo disminuir los microorganismos de la córnea a niveles en los cuales los antibióticos y los mecanismos de defensa puedan ser efectivos. Esta indicación está muy vinculada con la de fines tectónicos, cuyo objetivo primordial es recuperar su anatomía e intentar conservar el globo ocular como órgano en situaciones de adelgazamiento corneal, pérdida considerable de tejido, perforación o riesgo inminente de la misma.8
Este proceder ocupa un lugar importante en los trasplantes corneales realizados en Asia, específicamente en Singapur. En un estudio se reportó que el 13 % de todos los trasplantes fueron con indicación terapéutica o tectónica.9 Asimismo, en México, el 14,6 % de las queratoplastias realizadas tuvieron esta misma indicación.8 En Cuba -gracias a los avances de la microcirugía ocular, el buen funcionamiento de los bancos de ojos y su estrecha relación con la Coordinación de trasplantes-, se ha hecho posible la extensión y generalización de esta técnica quirúrgica en beneficio de los pacientes.
Es considerado, además, un trasplante de urgencia, por lo que es importante reconocer el momento preciso en que se debe realizar esta técnica. Puesto que, si se deja progresar el proceso infeccioso hasta involucrar el limbo o la esclera, los resultados desfavorables a escleritis, recurrencias y endoftalmitis son más frecuentes.
El Servicio de Córnea del Hospital Universitario Clínico Quirúrgico Comandante Faustino Pérez Hernández, de Matanzas no queda exento de esta problemática. Con frecuencia llegan a consulta pacientes con ulceras mal tratadas, con estado corneal desfavorable que impiden los resultados quirúrgicos deseados en cada caso. Es por ello que se realiza esta investigación, la cual tiene como objetivo evaluar los resultados de los pacientes operados de queratoplastia terapéutica, para así elevar la calidad de vida de los que sufren esta condición.
MATERIALES Y MÉTODOS
Se realizó un estudio descriptivo de corte transversal a todos los pacientes con diagnóstico de úlcera grave de la córnea, a quienes se les realizó queratoplastia terapéutica en el Servicio de Córnea del Hospital Universitario Faustino Pérez de la provincia de Matanzas, en el período comprendido entre abril de 2017 y febrero de 2020. El universo estuvo integrado por 15 pacientes, que dieron su consentimiento informado para participar en la investigación. Se operacionalizaron las siguientes variables: edad, sexo, factores predisponentes, diagnóstico microbiológico, estado corneal previo al trasplante y complicaciones postoperatorias tempranas y tardías.
Los datos para el estudio se obtuvieron de las historias clínicas durante la etapa de hospitalización, procedentes del archivo de la institución antes citada, así como del seguimiento periódico en consulta de córnea, las que aportaron los elementos necesarios para esta investigación. Los resultados se expresaron en tablas, por distribución de frecuencia (número y porcentaje), para una mejor comprensión.
RESULTADOS
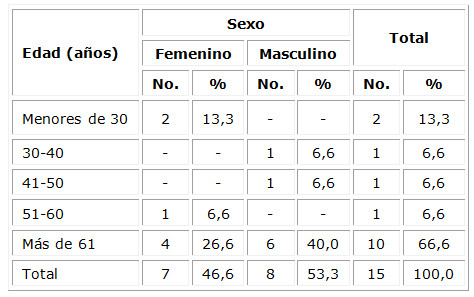
La tabla 1 describe las características sociodemográficas de los 15 pacientes que conformaron el estudio. La media de la edad fue de 58,8 años, con predominio del sexo masculino, para un 53,3 %.
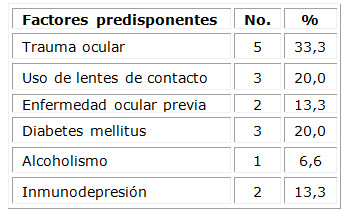
En la tabla 2 se muestran los factores predisponentes a la úlcera corneal, donde prevalece el antecedente de trauma en el 33,3 % de los casos, seguido del uso de lentes de contacto y de la diabetes mellitus como enfermedad sistémica asociada.
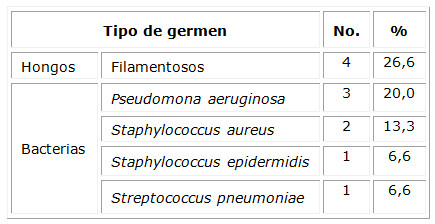
De los 15 pacientes estudiados, en dos casos no se tomó muestra por adelgazamiento corneal extenso con riesgo inminente de perforación. En otros dos pacientes, el resultado del cultivo informado fue negativo. Según el germen encontrado, se observa que las úlceras micóticas predominaron en un 26,6 %, y las bacterianas estuvieron presentes en 7 pacientes, fundamentalmente la Pseudomona aeruginosa (en el 20 % de los pacientes). (Tabla 3)
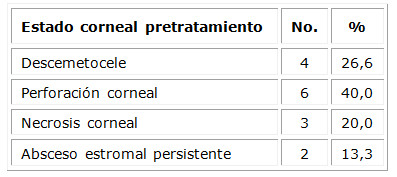
En la tabla 4 se muestra el estado corneal previo a la realización de la queratoplastia terapéutica, donde se observa una prevalencia de pacientes con perforación corneal o riesgo de la misma (66,6 %), seguido de la necrosis corneal en un 20,0 % de los pacientes.
La tabla 5 expone las complicaciones postquirúrgicas después de la queratoplastia terapéutica. Dentro de las complicaciones tempranas prevaleció la recidiva de la sepsis y necrosis del injerto, para un 33,3 % y 26,6 % respectivamente. Las de inicio tardío fueron la opacidad y vascularización corneal, ambas representadas por un 26,6%.
DISCUSIÓN
Las úlceras corneales y sus secuelas interfieren de forma importante en la repercusión visual del paciente, con diferentes manifestaciones según factores socioculturales, climáticos, entre otros.
Es importante señalar que, con el desarrollo social y la aparición de nuevas técnicas quirúrgicas, son más los pacientes que se someten a cirugías oftalmológicas, condicionando una mayor exposición a factores de riesgo que favorecen la aparición de úlceras corneales de diferentes causas.5,6
Hay factores que predisponen el inicio de estas lesiones oftalmológicas y no guardan relación con la edad ni el sexo. La diabetes mellitus es una afección sistémica a tener en cuenta, pues quienes la padecen presentan alteraciones epiteliales, estromales y endoteliales. La epiteliopatía corneal se manifiesta como queratitis punteada, disminución de la adherencia a la membrana basal e hipoestesia corneal,6 elementos a tener en cuenta, así como la inmunodepresión que puede estar asociada en estos pacientes.
El trauma ocular de origen vegetal y los usuarios de lentes de contacto predominaron en la presente investigación como factores predisponentes a la úlcera corneal, coincidiendo con resultados de la literatura internacional revisada.10
Las queratitis infecciosas presentan diferentes características clínicas e historial natural, dependiendo de su etiología; por lo tanto, las situaciones en que una úlcera grave de la córnea requiere como tratamiento una queratoplastia terapéutica son diferentes cuando se trata de una queratitis bacteriana, viral, micótica o parasitaria.9
El estudio microbiológico resultó negativo en dos pacientes, a pesar de presentar un cuadro séptico severo. En dicho caso, la investigadora atribuye este hecho a la terapia antibiótica excesiva previa o a una toma errónea de la muestra. Hubo pacientes a los que no se les tomó muestra, pues presentaban adelgazamiento corneal extenso en el momento del ingreso, con predominio de inflamación sobre la sepsis. Prevaleció la úlcera grave de etiología micótica (Fusarium), seguida de bacterias gram negativas como la pseudomona. En este sentido, la autora coincide con la bibliografía revisada que avala que el hongo Fusarium solani es el principal agente causal en las regiones de climas calientes (Cuba es un principal exponente del mismo), mientras que en las de clima frío predominan las levaduras. Por su parte, otros estudios realizados en Sudamérica muestran similares resultados, donde este tipo de microorganismos son los de mayor incidencia y los que reportan mayor frecuencia de tratamiento quirúrgico dentro de las queratitis microbianas.11
La virulencia y resistencia de los gérmenes pueden favorecer la progresión de la ulceración corneal a pesar de una terapia máxima. En esos casos, la integridad del globo ocular estará comprometida y será necesario realizar una queratoplastia penetrante, removiendo total o parcialmente el inóculo infeccioso en la córnea.8
Del estado en que se encuentre la córnea antes de realizar el trasplante depende, en gran medida, su efectividad y pronóstico. Las circunstancias varían, desde una queratitis infecciosa refractaria a tratamiento máximo convencional o a un globo ocular con riesgo de extensión escleral, descemetocele o perforación corneal, en el cual se necesita restablecer con urgencia la integridad estructural: queratoplastia terapéutica-tectónica.12
Los pacientes del estudio requirieron ingreso con complicaciones corneales asociadas al cuadro infeccioso. En mayor orden aparece la perforación corneal, seguida de descemetocele y meelting o necrosis corneal, lo que trajo consigo la realización del trasplante en caliente y con respuesta más deficiente.
Según las autoras, esto puede estar condicionado a que la mayoría de los pacientes no recibieron tratamiento médico adecuado previo, es decir, no cumplieron con el esquema convencional de tratamiento establecido en los protocolos. En muchas ocasiones esto se debe a la no disponibilidad de los colirios antibióticos reforzados.
El tiempo prolongado de evolución de las úlceras (entre 15 y 21 días) y la demora en la remisión de los casos por los servicios oftalmológicos de la provincia, contribuyeron también a que evolucionen hacia formas graves de la enfermedad. Una vez ingresados en el servicio de oftalmología y evaluado el grado de afectación corneal, a estos pacientes se les realizó el trasplante en un promedio de 5,1 días. La autora considera que esta premura en el proceder trae consigo realizarla sobre un ojo rojo, con persistencia de ulceración corneal, con marcada reacción inflamatoria corneal y de cámara anterior, factores a tener en cuenta cuando los resultados finales no son alentadores.
No se presentaron complicaciones transquirúrgicas en el 93,3 % de los casos; solo un paciente presentó hipertensión ocular (HTO) al término de la cirugía y sangramiento. En el manejo postoperatorio se tiene en cuenta el control de la infección, favorecer la reepitelización corneal, el control inflamatorio y el control de la presión intraocular.
Dentro de las complicaciones de inicio temprano, tres pacientes presentaron atalamia a las 24 horas, y un paciente con cristalino abombado e HTO. En la tercera parte de los casos, se produjo recidiva de la sepsis (33,3 %) aproximadamente al mes de la cirugía, con suturas flojas y reblandecimiento del injerto. Estos datos conllevan a secuelas desfavorables en tres de los pacientes en los que no hubo control de la infección, por lo que presentaron endoftalmitis y requirieron evisceración. De la misma manera ocurre en una serie de casos reportados en México, donde informan que el 31,4 % presentó recurrencia de la sepsis (cifras muy semejantes a las de la presente investigación), siendo la queratitis fúngica la causa más frecuente. El 50,0 % de estas necesitaban una nueva queratoplastia, con un tiempo de recurrencia que osciló entre 1 y 42 días.8
En cuatro de los pacientes, la visión se mantuvo útil aproximadamente a los seis meses del proceder quirúrgico; el 26,6 % cicatrizaron, dejando como secuela opacidad y vascularización del injerto. El 13,3 % presentó glaucoma secundario, por lo que necesitaron ciclofotocoagulación para aliviar síntomas y control de la presión intraocular; la ptisis bulbis y la queratectasia quedaron como secuelas en el 6,6 % respectivamente.
Reportes internacionales muestran que esta técnica tiene una incidencia del 38,8 % de fallo del injerto. Además, se trata de un tejido en el que la calidad no es tan buena como en los procedimientos ópticos, así como la emergencia en la que se realiza esta cirugía. A esto se suma el tamaño del injerto, generalmente mayor de 9,5 mm, cercano a limbo esclerocorneal, lo que representa un menor índice de éxito a largo plazo.13
El pronóstico de los pacientes operados en este estudio no fue favorable debido a múltiples factores, como la edad, factores predisponentes, el patógeno y su susceptibilidad al tratamiento, demora en el inicio del protocolo terapéutico, entre otros. Por lo que se aboga por una remisión precoz de los casos, para instaurar un tratamiento oportuno y eficaz y, de esta forma, minimizar el número de complicaciones.
La queratoplastia penetrante es un procedimiento de emergencia de alto riesgo que desafía las habilidades quirúrgicas y medicas del cirujano de córnea. Requiere un cuidadoso seguimiento postoperatorio.14,15