Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Habanera de Ciencias Médicas
versión On-line ISSN 1729-519X
Rev haban cienc méd vol.11 no.1 Ciudad de La Habana ene.-mar. 2012
CIENCIAS CLÍNICAS Y PATOLÓGICAS
Universidad de Ciencias Médicas de La Habana
Instituto de Ciencias Básicas y Preclínicas «Victoria de Girón»
Leptospirosis en humanos en el municipio Playa La Habana 2000-2010
Leptospirosis in humans at Playa municipality Havana 2000-2010
Marilys Hernández Cabezas I, Vilma García FrancoII, José Luis Mauri PérezIII
IInstructor. Especialista en Medicina General Integral. correo electrónico jlmauri@infomed.sld.cu
IIAsistente. Especialista en MGI. correo electrónico vilmag@infomed.sld.cu
IIIInstructor. Especialista en MGI. correo electrónicojlmauri@nfomed.sld.cu
RESUMEN
Introducción: La Leptospirosis, considerada históricamente la Zoonosis de mayor repercusión internacional y que mayores daños ha provocado desde el punto de vista económico y social.
Objetivo: Describir las características socio-demográficas y clínicas de personas infectadas con Leptospirosis en el municipio Playa La Habana.
Método: Se realizó un estudio descriptivo, de carácter retrospectivo; se notificaron 153 casos sospechosos de Leptospirosis humana por tarjeta de Enfermedad Declaración Obligatoria (EDO) reportados al Departamento municipal de Zoonosis, se les realizó encuesta epidemiológica a 25 casos confirmados. Se revisaron 23 encuestas que constituyeron nuestro universo de estudio. No se pudieron localizar dos de ellas que corresponden al año 2002. Las variables estudiadas fueron: edad, sexo, ocupación, fuente de infección, animales reservorios, signos y síntomas, frecuencia de casos según meses, tiempo transcurrido entre el inicio de los síntomas y la obtención de asistencia médica.
Resultados: La enfermedad fue más frecuente en hombres trabajadores expuestos de 35-44 años de edad, las fuentes de infección fueron la alta infestación de roedores, seguida por el contacto directo con animales reservorio. Los casos predominaron en el segundo semestre cuyos síntomas y signos fueron fiebre, cefalea, mialgias y artralgias en la forma anictérica o leve de la enfermedad. La mitad de los pacientes recibió asistencia médica a las 72 horas o más de iniciados los síntomas de la enfermedad.
Conclusiones: La Leptospirosis es una enfermedad de causa ocupacional donde el conocimiento del reservorio, vía de transmisión y fuente de infección son fundamentales para adoptar las medidas de prevención.
Palabras clave: zoonosis, fuente de infección, reservorio.
ABSTRACT
Introduction: Leptospirosis is historically considered the zoonosis of bigger international repercussion since it has provoked the bigger number of damages from the social and economical point of view.
Objective: To describe the social - demographic and clinical characteristics of the persons infected with leptospirosis at Playa municipality in Havana.
Method: 153 cases under suspicious of human leptospirosis by the card of obligatory declaration of illness were notified to the municipal zoonosis department. An epidemiological survey was made to 25 confirmed cases being checked 23 cases thatconstitute the universe of this study. The different variables were: age, gender, job, source of infection, reservoir animals, signs and symptoms, frequency of cases by months and elapsed time between the initial symptoms and medical attention.
Results: The highest frequency was found in male workers among 35 and 44 years old, The source of infection was the high infestation of rodents followed by the direct contact with reservoir animals. There was a prevalence in the second semester of the year and the main symptoms were: fever, migraines, myalgias and athralgias in the slight form of the illness. Half of the patients received medical assistance after 72 hours or more of the initial symptoms.
Conclusions: Leptospirosis is an illness of occupational cause where reservoirs, the transmission ways and the infection sources are fundamental aspects to be known in order to take the correct measures of prevention.
Key words: zoonosis, infection source, reservoirs.
INTRODUCCIÓN
La Leptospirosis es una Zoonosis de distribución mundial común en el hombre y los animales, causada por el microorganismo perteneciente al género Leptospira con diferentes (serotipos) los que tienen un alto grado de especificidad antigénica, lo cual constituye la base de su clasificación.1,2
En 1883, Landouzy fue el primero en reconocer y describir la Leptospirosis humana como una entidad clínica distinta. Tres años más tarde, Adolf Weil observó varios pacientes con fiebre, ictericia, hemorragias e insuficiencia hepática o renal; desde entonces esta forma de Leptospirosis se conoce como Enfermedad de Weil, que se caracteriza por su gravedad y mortalidad. Sin embargo, el conocimiento de su agente causal no fue posible hasta 1915, cuando los japoneses Inada e Ido consiguieron transmitir la enfermedad al cobayo y aislar el agente causal, al que denominaron Spirochaeta icterohaemorragiae.3,4
Esta enfermedad infecciosa, se conoce también como: Enfermedad de Weil, Meningitis de los Porqueros, Fiebre Canícula, Ictericia Hemorrágica, Leptospirosis Porcina, Fiebre de los Sembradores de Arroz, Fiebre de los Sembradores de Pangola, Fiebre de los Cañaverales, Fiebre de los Pantanos, y otros nombres locales. El hombre es generalmente un huésped final, y la transmisión de persona a persona es extremadamente rara.5,6
En Cuba, la Leptospirosis humana se ha caracterizado por su comportamiento endemo-epidémico, enmarcado en tres etapas evolutivas bien diferenciadas: la primera (1980-1990), con una tendencia ligeramente creciente; la segunda, (1991-1994), por un elevado ascenso y la tercera (1995-2003), por una franca reducción. El diagnóstico de laboratorio está basado en métodos: bacteriológicos (aislamiento del microorganismo), serológicos (clasificación de serovares de Leptospira).6,7
En el municipio Playa, provincia La Habana, la evolución de la Leptospirosis es similar a la del resto del país. En el período comprendido entre enero del 2000 a enero del 2010, se confirmaron en el municipio Playa un total de 25 casos de Leptospirosis Humana, registrándose la mayor incidencia en el 2002 con 10 enfermos. A pesar de la existencia de un Programa Nacional de Control de la Leptospirosis humana, y de ser esta una enfermedad fácil de prevenir en su comportamiento, aún continúan afectándonos la morbilidad y la mortalidad por dicha entidad.
MÉTODOS
Se realizó un estudio descriptivo, de carácter retrospectivo, de los casos confirmados y reportados por el sistema de Enfermedad de Declaración Obligatoria (EDO) del 2000 al 2010 en el municipio Playa de provincia La Habana. Los 25 casos de Leptospirosis humana fueron registrados en el Departamento de Estadísticas Municipal de Salud; se revisaron 23 encuestas clínico-epidemiológicas que se encontraban en el departamento de trasmisibles de la Unidad Municipal de Higiene y Epidemiologia. No se pudieron localizar dos de ellas que correspondian al 2002, por no encontrarse en los archivos del Departamento Municipal de Zoonosis. Se estudiaron las variables socio-culturales y clínico-epidemiológicas, así como el momento en que recibieron atención médica.
RESULTADOS
En el período, se notificaron 153 casos sospechosos de Leptospirosis en el municipio playa. El grupo de 35 - 44 aportó 34.78%, (8) seguido por los de 25- 34, 26.08% (6) y 15_24 con 17.39 %. (4). Tabla 1
Predominó el sexo masculino, 86.95 % (20) y 13.04 % (3) en mujeres.
Según ocupación habitual, en la categoría trabajador expuesto se presentó 26.08 %,(6) seguido de los estudiantes con 21.73% (5) y los jubilados, 17.39 % (4). Muchas personas de este último grupo dedicados a labores de autoconsumo. Tabla 2
Se observó que la alta infestación de roedores en viviendas y centros laborales 47.82 % (11) seguido por el contacto directo con animales reservorios 34.78 % (8) fueron las principales fuentes de infección. El contacto con suelos y aguas contaminadas estuvo referido a 8.69 % de los enfermos respectivamente. Tabla 3
Las especies de animales reservorios comprometidas fueron los cerdos 75 % 6 y los perros 25 % (2).
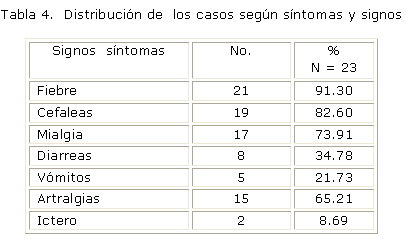
Entre los síntomas y signos registrados en la tabla 4, los más frecuentes fueron: la fiebre 91.30 % (21), cefalea 82.60 %, (19), mialgias 73.91 % (17) y artralgias 65.21 %, (15).
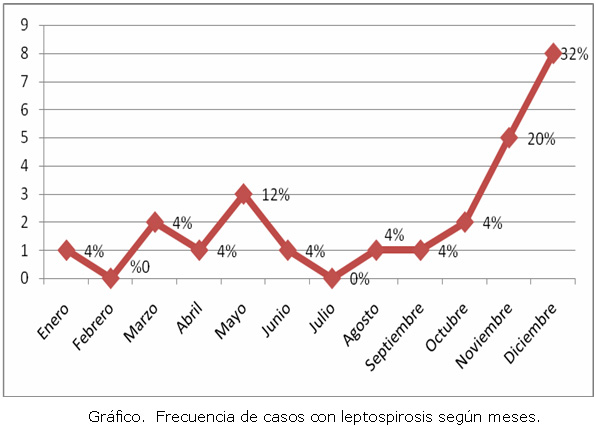
En la gráfico 1 se observó que no en todos los meses se registraron casos, pero la mayor incidencia ocurrió en el segundo semestre, período que aportó 68 % del total de enfermos reportados.
Los últimos meses fueron los más afectados, específicamente el último trimestre con una contribución de 60 %, cifra superior a la del primer semestre que aportó 32 %. Este incremento pudiera estar relacionado con los porcinos que adquiere la familia para la despedida del año; en el gráfico se observa un pico en diciembre, sin relación aparente con las lluvias, pero sí con reportes tardíos de los casos al Departamento de Estadísticas.
El 47.82 % (11) de los pacientes acudió en busca de asistencia médica en las primeras 48 horas de iniciados los síntomas clínicos de la enfermedad, en tanto el resto a las 72 horas o más. Tabla 5
Por otra parte, el tiempo entre la fecha de los primeros síntomas y fecha de ingreso fue de 3-5 días en 39.13% (9) de los enfermos y de 0-2 días en 26.08 %(6). Los restantes casos ingresaron con 6 días o más de evolución.
DISCUSIÓN
Se considera una enfermedad reemergente, con un comportamiento endémico y brotes en varios continentes. En el hombre, es conocida internacionalmente como una enfermedad de riesgo ocupacional. 5 Es una Zoonosis, y depende principalmente de los hospederos animales y de los factores ambientales, por lo cual las medidas preventivas deben dirigirse a estos niveles y reducir así los principales factores de riesgo.8,9
El predominio de edades jóvenes se explica por ser estas en las que mayormente se observa un vínculo laboral activo, y por ser más frecuente la exposición a agentes implicados en la génesis de la entidad.10,11
Tales resultados se señalan por otros autores 12,13 por ser este grupo el que está más expuesto a las fuentes de contagio en la realización de labores agrícolas, o condiciones adversas que propician el contacto directo o indirecto con roedores en aguas contaminadas en el campo, zonas inundadas, alcantarillados, etcétera. Es decir, este grupo poblacional es el que con mayor frecuencia se enfrenta a labores en las que están expuestos al riesgo de contraer la enfermedad.
Una de las medidas importantes de prevención de la Leptospirosis humana, además del uso de medios de protección por los trabajadores expuestos al riesgo, es la inmunización, el programa de vacunación incluye a los pacientes entre 18 y 64 años de edad que estén identificados dentro del universo de riesgo. A los mayores de 64 y menores de 18 que eventualmente se expongan al riesgo se les debe realizar prevención con doxiciclina (una dosis semanal de 200 mg, mientras permanezcan sometidos a la exposición).14,15
García Portela R. expresa que como consecuencia de factores ambientales y ocupacionales, la Leptospirosis humana tiene un patrón epidemiológico que se caracteriza por una mayor incidencia en el último cuatrimestre del año, sobre todo en los años de intensas lluvias; un predominio de la enfermedad en hombres jóvenes y el riesgo ocupacional para los que trabajan en arrozales, cañaverales, cochiqueras, alcantarillados, etcétera, los resultados del presente trabajo coinciden con lo planteado por dicho autor.16,17
También en Miguel Suárez se realizó un estudio de corte transversal para conocer la prevalencia y los factores de riesgo de la infección de Leptospiras en escolares del área norte del municipio Ciego de Ávila, observándose que los factores de riesgo que presentaron una frecuencia estadísticamente significativa fueron el contacto directo con animales domésticos en la vivienda y la presencia de ratas o ratones. 18,19
En una investigación realizada en los años 1997 y 1998 en Pinar del Río (también descrita por García Pórtela), entre los antecedentes epidemiológicos de mayor interés se citaron: la presencia de ratas y ratones en el entorno del paciente, y la tenencia de animales. 16 Los resultados de este trabajo corroboran el predominio de dichos factores en el riesgo de adquirir la enfermedad,
En el presente estudio, las especies de animales reservorios comprometidas fueron los cerdos y los perros; no se notificaron casos por los ganados: bovino, ovino y equino. De ahí la importancia que tiene que el personal de Zoonosis exija el cumplimiento de las medidas de prevención y control de los animales. Según Sepúlveda Montes Adán, la Leptospirosis es una Zoonosis que afecta a numerosos animales tanto domésticos como silvestres. Las fuentes de contaminación del patógeno pueden ser múltiples e incluyen el contacto con tejidos u orina de animales infectados.
De todos es conocido que la Leptospirosis tiene siempre una manifestación febril. Todo esto concuerda con los reportes nacionales e internacionales consultados.12,13 Estos sín tomas son considerados como los más frecuentes de la Leptospirosis; ellos se presentan en la primera fase, aunque también pueden aparecer en la segunda.
Entre las personas que desarrollan manifestaciones clínicas, 90 % tiene una forma leve anictérica y 5-10 % una forma grave, conocida como Enfermedad o Síndrome de Weil; con este término se designa la forma grave de Leptospirosis, producida por diferentes serotipos, siendo el más frecuente L. interrogans serovar icterohaemorragie.9
En un estudio sobre la estacionalidad de la enfermedad en todo el territorio Nacional durante el período 1993-2000, se conoció que existen condiciones favorables en nuestro medio para la aparición de la Leptospirosis en diferentes épocas del año.
La Leptospirosis es una enfermedad en la cual es esencial el pensamiento epidemiológico del médico al diagnosticarla, un cuadro clínico sospechoso debe inducirnos al pesquisaje de esta Zoonosis, lo cual constituye una labor importante del médico de familia; aunque nosotros añadimos que la responsabilidad de cada individuo respecto al cuidado de su propia salud es también fundamental.20
Está establecido que los casos probables y sospechosos, deben ser remitidos al Hospital e ingresados de inmediato para su estudio y tratamiento; esto permite mantener la vigilancia de la morbilidad. Los casos con cuadros severos o con mal pronóstico, las embarazadas, los niños y los ancianos son hospitalizados.10
Los casos con un cuadro benigno o buen pronóstico se mantienen bajo ingreso domiciliario dada la efectividad en la atención a nivel primario y la cobertura total por el Médico y Enfermera de Familia, cuya labor puede ser eficaz desde el punto de vista preventivo como curativo en el control de la Leptospirosis con la minimización de sus perjudiciales consecuencias.
El diagnóstico oportuno, el tratamiento adecuado y rápido, la realización de los controles de foco, la labor higiénico-epidemiológica a través de los Consejos Populares donde se realicen medidas de saneamiento, erradicación de basureros, campañas de desyerbe y eliminación de posibles focos de roedores, así como un conjunto de acciones higienicosanitarias a través de campañas de información a la población, y charlas educativas destacando la importancia del correcto lavado y cocción de alimentos no procesados o crudos para el consumo humano (como pueden ser las hortalizas), la utilización del agua hervida, el almacenamiento correcto de los alimentos en depósitos que estén alejados del suelo, impedir la permanencia de los animales domésticos en el interior del domicilio o en los lugares donde se almacenan los alimentos, junto con el papel protagónico del Médico de Familia, son proyecciones que pueden garantizar mejores resultados en el control de la Leptospirosis humana, lo cual evidencia la importancia del Nivel Primario de Atención en Salud.
CONCLUSIONES
La enfermedad predominó en los hombres que eran trabajadores expuestos de 35-44 años de edad, provocada por la alta infestación de roedores, seguida por el contacto con animales reservorio. Los casos predominaron en el segundo semestre, cuyos síntomas y signos más frecuentes fueron fiebre, cefalea, mialgias y artralgias en la forma anictérica o leve de la enfermedad y más de la mitad de los pacientes recibieron asistencia médica a las 72 horas o más de iniciados los síntomas clínicos de la enfermedad.
REFERENCIAS BIBLIOGRÁFICAS
1. Roca R, Smith V, Paz E, Losada J, Serret B, Llamos N, et al. Temas de Medicina Interna. La Habana: Editorial Ciencias Médicas; 2002:625-9.
2. Ko A. Leptospirosis. En: Textbook of medicine. Cecil Medicine. 23 ed. Philadelphia: Saunders; 2008: 344.
3. Cruz R. Prevención y control de la leptospirosis humana [doc fotocopiado]. La Habana: Ministerio de Salud Pública; 2003.
4. Leptospirosis. En: Harrison's. Manual of Medicine. 16th ed. New York: Mc Graw-Hill, 2005: 508-9.
5. Abuauad AM, Osorio SG, Rojas PJ, Pino VL. Leptospirosis: Presentación de una infección fulminante y revisión de la literatura. Rev Chil Infect. 2005; 22 (1):93-97.
6. Roca B. Leptospirosis. Rev Med Univ Navarra. 2006; 5(2):3-6.
7. Berdasquera Corcho D. Factores climáticos y transmisión de la leptospirosis en Cuba. Rev Biomed. 2007;18 (1):77-8.
8. García H, Paz R,Ponce R. Estudio geoepidemiológico de leptospirosis humana en Cuba. Rev Cubana Hig Epidemiol. 1996; 34(1):15-22.
9. Matarama M, Llanio R, Muñiz P, Quintana C, Hernández R, Peña EV. Medicina Interna: Diagnóstico y Tratamiento. La Habana: Editorial Ciencias Médicas: 2005:534-7.
10. Martínez Mendoza M de los D. ¿Qué sabe sobre la leptospirosis? Vigilancia epidemiológica. Secretaría de Salud. México. http://www.dgepi.salud.gob.mx [consulta: 16 octubre 2007].
11. Wuthiekanun V. Clinical diagnosis and geographic distribution of leptospirosis Thailand. Emerging Infectious Diseases. 2007; 13(1):124-6.
12. Céspedes ZM, Balda JL, González QD, Tapia LR. Situación de la leptospirosis en el Perú 1994-2004. Rev. perú. med. exp. salud pública. 2006; 23 (1).
13. Ochoa IE, Sánchez A, Ruiz I. Epidemiología de la Leptospirosis en una zona andina de producción pecuaria. Rev Panam Salud Pública. 2000; 7(5):325-30.
14. Cermeño-Vivas J, Sandoval-De Mora M, Bognanno J, Caraballo A. Aspectos epidemiológicos y clínicos de la leptospirosis en el estado Bolívar, Venezuela, 1999-2000. Comparación de LEPTO-Dipstick y antígeno termorresistente de Leptospira. Invest. Clín. 2005; 46(4).
15. Martínez B, Obregón AM, Fernández C, Rodríguez J, Rodríguez I. Leptospirosis tek lateral flow: un método para el diagnóstico rápido de la leptospirosis humana en Cuba. Rev Cubana Hig Epidemiol. 2005; 43(1).
16. Portela R. Leptospirosis Humana. Pinar del Río: Editorial Loinaz; 2001.
17. Cañete R, Martínez R, Suárez O, López O. Comportamiento clínico-epidemiológico de la leptospirosis humana en el municipio Los Palacios, provincia Pinar del Río, Cuba. Rev Cubana Med Trop. 2002; 54(1):15-20.
18. Montesino C. Estratificación del riesgo de leptospirosis en el municipio pinareño de San Luís [doc fotocopiado]. Rev. Cubana Enfermer. 2005; 21(3).
19. Hernández M, Ferrer J, Oval C, Sánchez JM. Brotes de leptospirosis animal y humana en la provincia Ciego de Ávila. Rev. cuba. med. Trop.Ene.-abr. 2005; 57(1).
20. Berdasquera Corcho D. El control de las enfermedades infecciosas en la atención primaria de salud: un reto para la medicina comunitaria. Rev Cubana Med Gen Integr. 2007; 23(1).
Recibido: 15 de junio de 2011.
Aprobado: 15 de diciembre de 2011.