Introducción
Entre las complicaciones que han tenido un controversial manejo y diagnóstico se encuentran los desórdenes neurosensoriales asociados a exéresis de terceros molares.1,2,3) Estos desarreglos se caracterizan por alteraciones en la percepción a estímulos mecánicos, variaciones de la sensibilidad al tacto superficial o profundo y la presión, o la abolición de la información sensitiva de un área determinada y se acompañan o no de otros efectos neurovegetativos.4
El daño de los nervios periféricos puede clasificarse según Seddon en: neuropraxia, axonotmesis, y neurotmesis.5) Los elementos neurológicos asociados a la técnica más aquejados son el nervio dentario inferior y el nervio lingual,6 y se reflejan clínicamente en zonas de parestesias, hipoestesias, anestesias o disestesias, que usualmente desaparecen en 8 semanas.3 La persistencia tras ese tiempo es considerada baja.5,6,7,8,9
El daño producido al nervio puede ser resultante de diferentes fenómenos: la acción directa con elevadores o fresas produciendo desgarros, roturas parciales o secciones totales; tracción y estiramiento excesivo de ramo por atrapamiento del mismo entre los elementos radiculares del diente retenido.7) Los desórdenes que involucran al nervio lingual, se han reportado con una frecuencia entre 0,2 -13%.9
Los test diagnósticos aplicados habitualmente para identificar desórdenes linguales y del dentario inferior se clasifican en 3 niveles.6,9,10) Un importante desafío en los desórdenes neurosensoriales es la carencia de estandarización en el tratamiento. Dentro del arsenal terapéutico se han empleado en las etapas iniciales del tratamiento: esteroides sistémicos, vitaminoterapia, trifosfato de adenosina, terapia TENS, acupuntura, laserterapia y en diferentes etapas de evolución el bloqueo del ganglio estrellado, el pregabalin y el duloxetin.10
Objetivo
Teniendo en consideración que estos desórdenes además de aparecer unidos a tratamiento quirúrgicos de terceros molares, también pueden vincularse con exodoncia de otros molares inferiores, y que su tardío diagnóstico y mal tratamiento pueden acarrear persistencia o agravamiento de los síntomas, se desarrolla el presente trabajo que tiene como objetivo caracterizar desde el punto de vista clínico y terapéutico los desórdenes neurosensoriales vinculados a la exéresis quirúrgica de terceros molares inferiores retenidos.
Material y método
Se realizó un estudio cuasi-experimental. El universo de estudio estuvo constituido por 136 pacientes, los cuales constituyeron la totalidad de los pacientes intervenidos quirúrgicamente para la exéresis de terceros molares inferiores retenidos en la unidad quirúrgica de la Facultad de Estomatología de La Habana el día miércoles, en el período comprendido entre septiembre de 2016 y abril de 2017; y que cumplieron con los siguientes criterios de inclusión: pacientes libres de desórdenes neurológicos y psicológicos previos, extracciones de terceros molares inferiores retenidos unilaterales, pacientes con registro radiográfico completo adecuado en posición y contraste, pacientes con una historia clínica e informe operatorio completo y detallado, y pacientes con respuesta positiva al consentimiento informado.
Se consideró como criterio de salida del estudio a todo paciente que después de ser incluido no cumpliera con la sistemática de evaluación o de tratamiento impuesta.
Cada paciente constó en una planilla recolectora de datos, además de analizarse la historia clínica y evaluarse completamente el proceder quirúrgico descrito en el informe operatorio buscando modificaciones técnicas. Previo a la intervención se efectuó interrogatorio, examen clínico, estudio radiográfico periapical y oclusal inferior. Todas las técnicas se desarrollaron en quirófano, el día miércoles, bajo asepsia y antisepsia, anestesia troncular conductiva, incisión angular, disección mucoperióstica, se efectuaron ostectomías y odontosección según caso, limado, curetaje, lavado de la zona y sutura.
Se efectuó interrogatorio y examen clínico a las 72 horas y a los 10 días tras efectuar la intervención quirúrgica para identificar la presencia o no de desórdenes neurosensoriales de los nervios lingual y/o alveolar inferior (dentario inferior) en el lado intervenido. El examen clínico se efectuó en la consulta externa bajo luz artificial y ambiente tranquilo. Para todos los test diagnósticos implementados se le pidió al paciente cerrar sus ojos.
Los tres niveles de test diagnósticos fueron incluidos:
Del nivel A, se empleó el test de discriminación entre dos puntos ejecutado con un pie de rey colocando los extremos medidores en contacto contra la superficie cutánea o mucosa según área inervada comenzando a una distancia de 20mm hasta alcanzar una distancia de 10mm; se desplazaron siempre ambos puntos en sentido medial hasta visualizar en qué localización y distancia el paciente identificaba los 2 toques como 1. Se exploraron nervio lingual y dentario inferior.
Del nivel B, el test de detección al contacto ligero, se efectuó con un nylon monofilamento de 8 micras con lo que se contactaba en las zonas presuntamente afectadas de los nervios involucrados desde el área lateral a la media. Se exploraron nervio lingual y dentario inferior.
Del nivel C, el test de discriminación al toque punzante y romo, utilizando una aguja para anestesia dental infiltrativa calibre núm 12 y una sonda periodontal CP 15 UNC, Hufriedy ®. Se exploraron nervio lingual y dentario inferior.
Todos los pacientes tras ser diagnosticados, se sometieron al siguiente esquema de tratamiento a las 72 horas ó 10 días tras la intervención según se reportaba presencia de desórdenes neurosensoriales:
Prednisolona Quimefa® (20mgr), 60mgrs/día 8:00 AM durante 7 días.
Polivit Quimefa® 1 tableta 30 minutos antes desayuno, almuerzo y comidas durante 21 días a continuar con 1 tableta por día durante 3 meses.
Aplicación de laser puntual en 6 puntos, 3 bucales y 3 faciales que correspondieron: Faciales: 1. Punto asociado al borde anterior del músculo masetero sobre su inserción en cuerpo mandibular, 2. Punto ubicado sobre el cuerpo mandibular siguiendo una tangente que baja longitudinalmente de la comisura labial del lado afectado 3. Punto ubicado en porción media-medial del labio en el surco labiomentoniano. En la cavidad bucal, los puntos fueron: 1. En la región del agujero mandibular; 2. En la región vestibular al ápice del primer molar y 3. En la región del agujero mentoniano. Cada punto recibió una irradiación con valor correspondiente a 6,3 j, en número total máximo de 12 sesiones, con intervalos de 2 días. La irradiación fue realizada con un láser infrarrojo de 40mw de diodo de arseniuro de galio, marca Fisser 21® de procedencia nacional (CEADEN).
Las variables de estudio fueron:
Edad (grupos de edades en años: 20-29, 30-39, 40-49, 50-59 y 60 y más.
Sexo (masculino y femenino según sexo biológico).
Distribución topográfica (izquierdo o derecho).
Clase de retención: se empleó la clasificación de Gregory y Pell11 definiéndola en Clase I,II y III según el espacio entre cara distal del segundo molar y borde anterior de la rama mandibular, Posición A,B y C según profundidad de retención y la clasificación de Winter11 definiéndola en: mesioangular, distoangular, horizontal, vertical, invertido, desviación bucal y desviación lingual según relación entre el eje longitudinal del tercer molar en relación con el segundo molar; nervio lesionado: dentario inferior izquierdo y derecho, lingual izquierdo y derecho. Hallazgos neurosensoriales: anestesia, parestesia, disestesia, alodinia, causalgia, hipoestesia, hiperestesia y sinestesia según la caracterización definida por las respuestas al interrogatorio específico para desórdenes neurosensoriales;12 modificación de técnica quirúrgica implementada: 1. incisión, colgajo y luxación, 2. incisión colgajo, ostectomía y luxación, 3. incisión colgajo, ostectomía, odontosección y luxación, 4. incisión, colgajo, odontosección y luxación.
Para evaluar subjetivamente la evolución de los síntomas neurosensoriales se utilizó el Método de Miloro y Pogrel modificado,13 con una escala visual analógica de 10cm de longitud, y con 5 grados, e intervalos cada 2,5 cm. Cada intervalo reflejaba:
-1. Completa ausencia de sensación.
-2. Casi no sensación.
-3. Sensación reducida.
-4. Sensación casi normal.
- 5. Sensación completamente normal.
Esta evaluación se efectuó a las 72 horas, 10 días, y tras imponer tratamiento a los 45, 90 y 180 días.
La evaluación basada en test diagnósticos se efectuó en la escala objetiva para trastornos neurosensoriales basándose en los resultados de los test de 3 niveles realizados donde se consideró:
Función normal cuando los valores de los tres test presentaban resultados semejantes a los del lado no afectado representados por una funcionabilidad igual a la del lado no intervenido.
Disfunción ligera cuando el test A está alterado, difiriendo de los valores del lado no intervenido, pero B y C son normales con iguales resultados que el lado no intervenido.
Disfunción moderada cuando los test de nivel A y B están alterados reflejando una función disminuida o incrementada, pero C está normal con semejante valor al lado contralateral.
Disfunción severa cuando los test de nivel A y B están alterados, difiriendo de los registros del lado no intervenido y C incrementado reflejando una disminución de la percepción extrema.
Disfunción completa cuando los test de los 3 niveles están alterados, difiriendo de los registros obtenidos en el lado no intervenido.
Los datos fueron recopilados, posteriormente agrupados y presentados en tablas. El manejo estadístico de los datos incluyó el porciento, promedio, desviación estándar y valor modal. El estudio en todo momento mantuvo el respeto y los parámetros éticos para con los pacientes, solicitando su anuencia mediante consentimiento informado, y la investigación se sometió al Comité de Ética para investigaciones científicas del centro.
Resultados
La Tabla 1 exhibe la distribución de pacientes intervenidos por terceros molares inferiores retenidos acorde a edad y sexo en relación con la aparición de desórdenes neurosensoriales. Los desórdenes neurosensoriales vinculados al proceder quirúrgico aparecieron en 5 pacientes (3,5%) de la muestra estudiada, siendo más frecuentes en pacientes con edades entre 30-39 años (1,4%) y en el sexo femenino (2,1%).
Tabla 1 Edad, sexo y presentación de desórdenes neurosensoriales
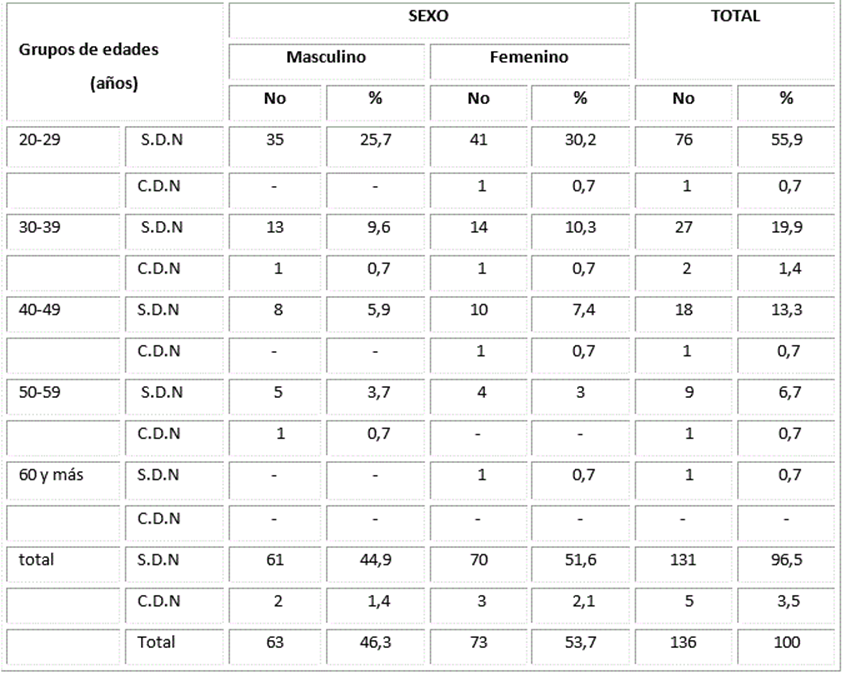
S.D.N: sin desorden neurosensorial C.D.N: con desorden neurosensorial
Edad promedio (x): 28 años Desviación estándar(s): 8,6 Edad modal: 25 años
La distribución topográfica y la clasificación de la retención de terceros molares inferiores en relación con la aparición de alteraciones neurosensoriales se presentan en la Tabla 2. Los desórdenes neurosensoriales predominaron en el lado izquierdo 3 (2,1%) y en la variante de retención clase III, posición C, mesioangular con 3 casos (2,1%).
Tabla 2 Clase de retención y distribución topográfica en relación con desórdenes neurosensoriales
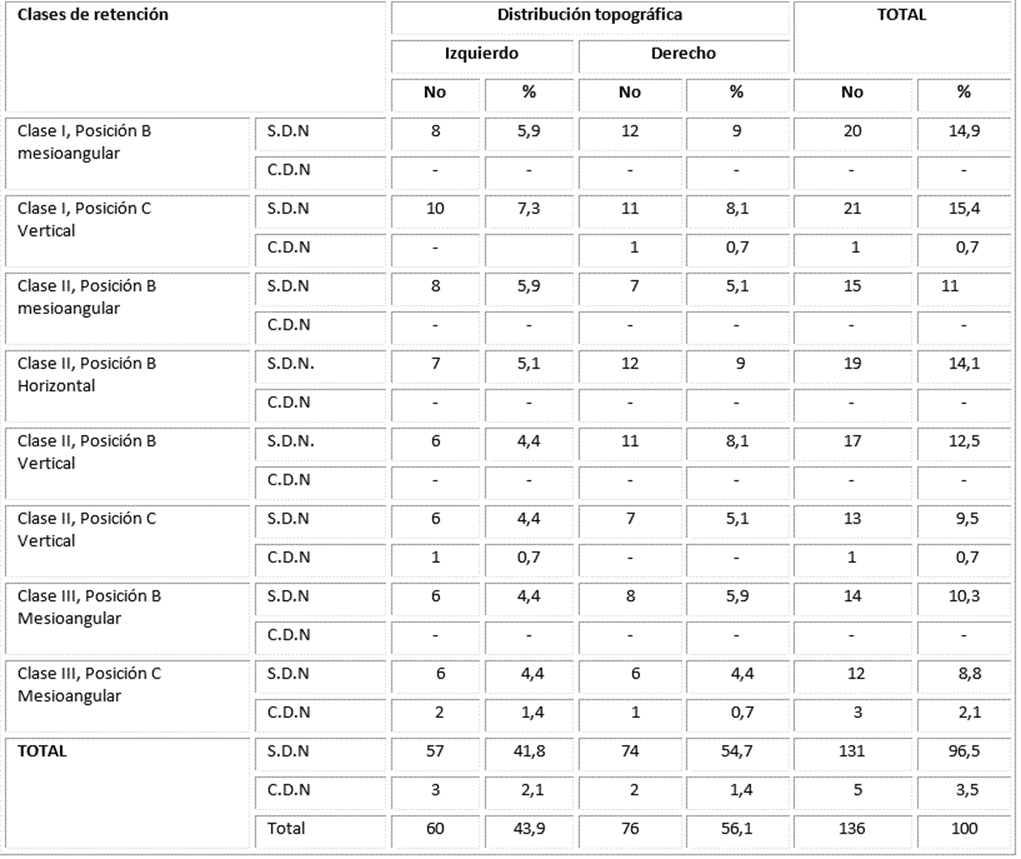
S.D.N: sin desorden neurosensorial C.D.N: con desorden neurosensorial
Clases de retención según clasificación de Gregory y Pell, y Winter11
La Tabla 3 exhibe la distribución de hallazgos neurosensoriales según nervio afectado. Se aprecia que el nervio dentario inferior fue el más afectado en 3 de los 5 casos registrados con desórdenes (60%). La parestesia fue el hallazgo clínico más reportado y se presentó en 3 casos.
Tabla 3 Hallazgos neurosensoriales según nervio afectado en pacientes intervenidos
| Hallazgos neurosensoriales | Nervio afectado | TOTAL | ||||
|---|---|---|---|---|---|---|
| Nervio lingual | Nervio dentario inferior | |||||
| No | % | No | % | No | % | |
| Parestesia | 1 | 20 | 2 | 40 | 3 | 60 |
| Anestesia | - | - | 1 | 20 | 1 | 20 |
| Disestesia | 1 | 20 | - | - | 1 | 20 |
| total | 2 | 40 | 3 | 60 | 5 | 100 |
La Tabla 4 refleja la relación existente entre los hallazgos neurosensoriales encontrados, la modalidad de técnica quirúrgica implementada y la clase de retención; apreciándose que el proceder que incluía colgajos, odontosección y ostectomía fue el que presentó mayor número de desórdenes (4) representando un 4,4%, aunque el desorden proporcionalmente más asociado con la técnica implementada fue la disestesia (3,4%) en técnicas con colgajos, con ostectomía sin odontosección. La parestesia del nervio alveolar inferior fue el hallazgo más registrado y se presentó exclusivamente en terceros molares inferiores retenidos clase III, Posición C, Mesioangular en 13,3% de los intervenidos de esta clase. El resto de las modalidades quirúrgicas y de las clases de retención no registraron desórdenes neurosensoriales.
Tabla 4 Hallazgos neurosensoriales según modificación de técnica quirúrgica implementada y clase de
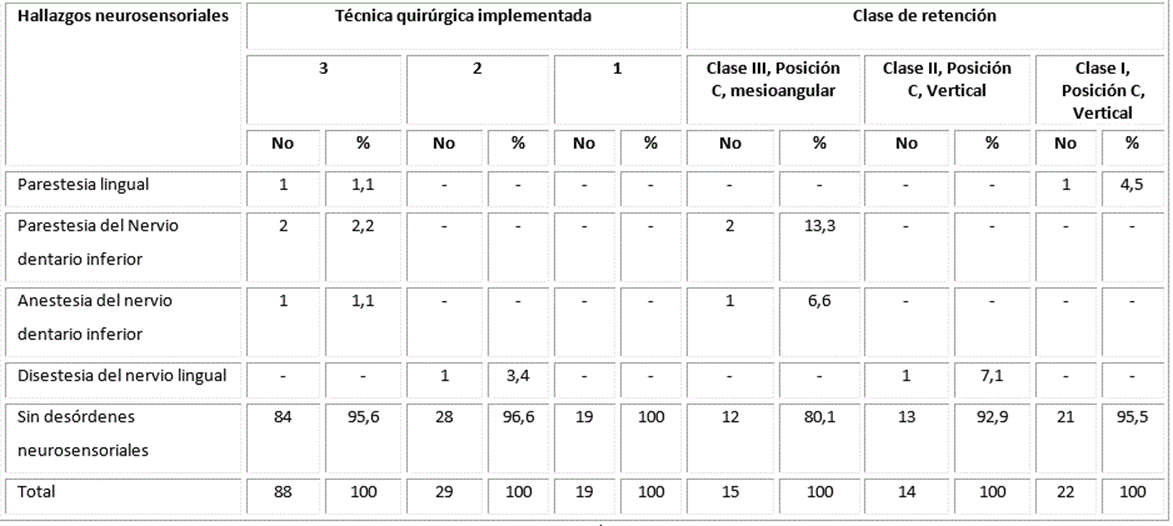
Leyenda:
1: Incisión, colgajo y luxación.
2: Incisión colgajo, ostectomía y luxación.
3: Incisión colgajo, ostectomía, odontosección y luxación.
La Tabla 5 exhibe la distribución de valores para evaluación subjetiva basada en escala visual analógica, y la evaluación basada en el empleo de test diagnósticos. Se aprecia que todos los desórdenes fueron registrados desde el 3er día tras la intervención. Desde el punto de vista subjetivo a la evaluación mediante escala analógica VAS, inicialmente la anestesia asociada al nervio alveolar inferior y la disestesia por lesión del nervio lingual reportaron completa ausencia de sensibilidad; mientras que todas las parestesias reportadas a los 45 días de diagnosticadas y tratadas reportaban una sensibilidad reducida pero no abolida. A los 180 días solamente la disestesia presentaba el grado casi no sensación. A la evaluación con test a los 3 días existía una disfunción completa en la anestesia y la disestesia, y severa en una de las parestesias. A los 45 días todos los desórdenes excepto la disestesia registraban una disfunción moderada, y al examen final a los 180 días todas las parestesias categorizaron función normal, y la disestesia categorizó como disfunción severa.
Tabla 5 Distribución cronológica de valores según evaluación subjetiva y test
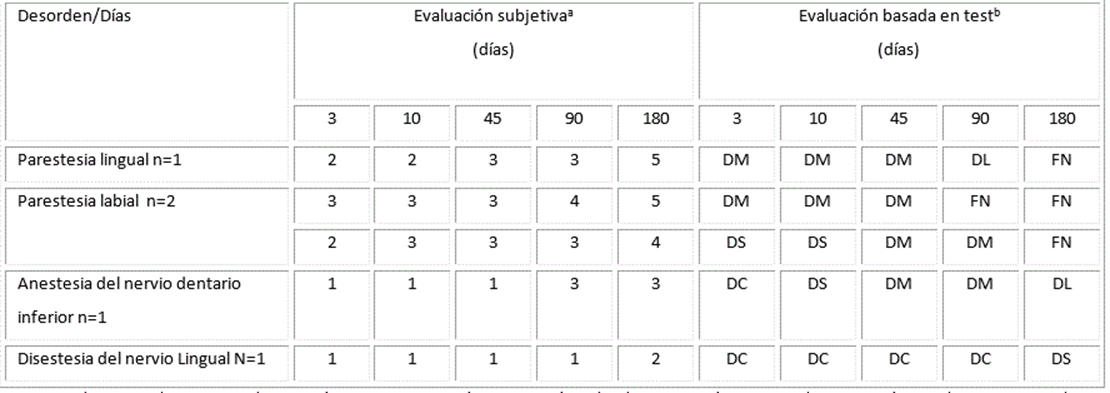
Leyenda: 1: Completa ausencia de sensación. 2: Casi no sensación. 3: Sensación reducida. 4: Sensación casi normal. 5: Sensación completamente normal
DC: Disfunción completa. DS: Disfunción severa. DM: Disfunción moderada. DL: Disfunción ligera. FN: Función normal
Resultados de los reportes subjetivos según escala visual analógica.
Resultados de los reportes obtenidos de los test de los niveles A, B, y C.
Discusión
En este trabajo se estudió un universo de 136 pacientes con extracciones de terceros molares inferiores retenidos unilaterales. De ellos solamente 5 pacientes, 3,5% presentó algún tipo de desorden neurosensorial. Este reporte es inferior a 4% de Charan Babu8 en una muestra muy semejante. Pero se obtuvo un resultado muy semejante a Mavrodi14 (3,6%); su muestra fue el doble de la presente investigación. (Tabla 1).
En el sexo femenino y pacientes con edades comprendidas entre 30 y 39 años predominaron los desórdenes neurosensoriales (Tabla 1). Estos reportes coinciden con los estudios de Petersen4 y Masaya Akashi,10 aunque difieren con Raeisian15 en un estudio con menor muestra, toda sintomática donde predominaron pacientes masculinos y con edad hasta 30 años.
Las intervenciones en el lado izquierdo y terceros molares clase III, posición C, mesioangulares resultaron los más aquejados de desórdenes neurosensoriales (Tabla 2); estos hallazgos coinciden con los estudios de Mavrodi14 que ha señalado que la vecindad al nervio dentario propicia mayor daño al nervio dentario inferior y mayor dificultad quirúrgica. Ozen,5 por su parte, no ofrece diferencias entre el lado afectado.
Esta investigación reportó más desórdenes vinculados al nervio dentario inferior que al nervio lingual, y como hallazgo más frecuente encontró la parestesia (Tabla 3). Estos reportes se equiparán a lo registrado por Charan Babu,8 Petersen4 y Ozen,5 aunque otros estudios como los de La Monaca7 señalan que pueden aparecer en igual proporción de no considerarse adecuadamente la técnica quirúrgica a emplear. La parestesia ha sido considerada como el hallazgo neurosensorial predominante en la mayoría de los estudios.7,9
Los procederes quirúrgicos que incluyeron ostectomía y odontosección registraron mayor número de desórdenes (Tabla 4). Existe franca coincidencia en este aspecto con todas las investigaciones consultadas.7,8,13 Es destacable también el diseño y retracción de colgajos en lingual y su posible afectación al nervio lingual.8
La detección temprana y su manejo oportuno predominó en este estudio reportándose inicialmente 40% de completa ausencia de sensación con disfunción completa (Tabla 5). Estos hallazgos coinciden con lo reportado por Ozen5 y Mavrodi,14 pero difieren de lo registrado por Akashi10 donde los valores de disfunción completa inicial fueron inferiores. La evaluación evolutiva de este estudio concluyó con 60% de los casos con función normal y solo 20% con disfunción severa está asociada a un caso de disestesia; esto coincide con Akashi10 y La Monaca7 quienes han reportado que la disestesia e hipoestesia iniciales son las de peor pronóstico.
El empleo de una terapia combinada de esteroides, vitaminas y aplicación de laser puntual intra y extrabucal evidenció mejores resultados en la evolución cronológica que lo referido por Raesian,15 el que empleó menos sitios puntuales y una terapia no conjugada.
Como principal limitación del estudio es que a pesar de que la muestra fue adecuada, los desórdenes neurosensoriales registrados fueron escasos lo cual atentó contra una caracterización terapéutica más amplia. La terapéutica empleada resultó efectiva en la mayoría de los casos.
Conclusiones
En los pacientes con exéresis quirúrgica de terceros molares inferiores retenidos estudiados los desórdenes neurofuncionales son escasos y predominan en el sexo femenino, en edades comprendidas entre 30 y 39 años, en el lado izquierdo y en el nervio dentario inferior. Las parestesias son los hallazgos más reportados predominando las del nervio alveolar inferior. Los desórdenes neurosensoriales se asocian más a técnicas quirúrgicas que incluyen odontosección y ostectomías, y en terceros molares inferiores retenidos clase III, posición C, mesioangulares. La evolución ante el tratamiento es completa y satisfactoria en la mayoría de los casos excepto en la disestesia la cual no experimenta mejoría ostensible durante el período de seguimiento.














