INTRODUCCIÓN
El cáncer primario de hígado representa aproximadamente el 4 % de todos los nuevos cánceres diagnosticados a nivel mundial. De todas las neoplasias que se originan en el hígado, aproximadamente el 90 % corresponden a carcinoma hepatocelular (CHC), seguido, a gran distancia, por el colangiocarcinoma, angiosarcoma y hepatoblastoma. 1,2) Es el sexto tumor sólido en frecuencia, se trata de una neoplasia con alta mortalidad (ratio mortalidad: incidencia 0,93) que la sitúa como la segunda causa de mortalidad por cáncer en el mundo. 3
La incidencia es máxima en el sudeste asiático y África subsahariana, mientras que en América y Europa la prevalencia es mucho menor. 4 En EE. UU., los hispanos son el grupo con el mayor incremento porcentual anual en la última década. 5
Su fre cuencia según la literatura oscila entre más de 500. 000 y el millón de casos diagnosticados al año y un número prácticamente igual de muertes. La proporción entre va rones y mujeres es de aproximadamente 4:1 (la proporción se iguala en países sin cirrosis, siendo la proporción 9:1 en muchos países de elevada incidencia de cirrosis). 6
El cuadro clínico del carcinoma hepatocelular tiende a presentar un período subclínico prolongado y solo se manifiesta cuando el tumor está en estadio avanzado, siendo los principales síntomas el deterioro clínico general con pérdida de peso, ictericia, hepatomegalia, esplenomegalia, molestias abdominales inespecíficas, diarrea, y dolor óseo (en estadios avanzados con metástasis), acompañados de signos y síntomas asociados a cirrosis avanzada como ascitis, sangrado por várices esofágicas, encefalopatía, signos abdominales de hemorragia por ruptura del tumor, hipoglicemia o hiperglicemia. Estos últimos debido a que este tumor se desarrolla generalmente en pacientes con una enfermedad hepática crónica subyacente, estimándose entre un 85 y un 95 % la prevalencia de cirrosis. 7
Los pacientes con carcinoma hepatocelular suelen tener una evolución heterogénea. En algunos casos el tumor presenta un período de incubación largo y silente hasta que se le encuentra como una masa única, generalmente al efectuar un ultrasonido gástrico (USG) hepático. (8
El carcinoma hepatocelular es una patología grave y globalmente relevante por su frecuencia y mortalidad, por lo que se ha surgido la necesidad de contar con métodos efectivos para la detección temprana, diagnóstico, estadiaje y tratamiento, así como para la adecuada evaluación de la respuesta a las medidas terapéuticas. En Las Tunas son muy escasos o nulos los reportes de casos operados por esta patología. Se presenta un caso operado en el Hospital General Docente Guillermo Domínguez de Puerto Padre, las Tunas, con diagnóstico histopatológico de carcinoma hepatocelular con hígado cirrótico, que por el tamaño del tumor mayor de 10 centímetros clasifica como gigante. 9
PRESENTACIÓN DEL CASO
Se presenta el caso de un paciente de sexo masculino, de 55 años, con antecedentes patológicos personales de salud aparente, sin hábitos tóxicos declarados, que acudió al cuerpo de guardia de la especialidad de cirugía general del Hospital General Docente Guillermo Domínguez de Puerto Padre, las Tunas, con historia de dolor en epigastrio desde hacía aproximadamente dos meses, con pérdida de apetito, sensación de ocupación en el estómago y pérdida de peso corporal, pero por la mañana tuvo una deposición de color oscuro como “borra de café” y luego otras dos deposiciones con iguales características.
Mediante la realización del examen físico se constató:
Tacto rectal: presencia de melena, sin tumoración, ni fisura, ni hemorroides.
Abdomen: se palpó una tumoración de aproximadamente unos 16 centímetros que ocupaba epigastrio e hipocondrio izquierdo, dura, no dolorosa, de superficie lisa y bordes regulares.
Se ingresó con diagnóstico de hemorragia digestiva alta por posible tumor gástrico.
Se le realizó ultrasonido abdominal que informó tumoración de unos 15 x 16 centímetros que parecía depender de lóbulo izquierdo del hígado.
Se realizó interconsulta con gastroenterología y se le realizó panendoscopia que informó:
Bulbo duodenal: eritema ligero.
Estómago: eritema en antro, hacia la cara anterior de la curvatura menor mucosa edematosa, empedrada, friable, con ulceración de aproximadamente 0,3 centímetros. De color blanquecino, bordes regulares, peristalsis conservada, pliegues gástricos longitudinales edematosos.
Se concluyó la presencia de una duodenitis eritematosa ligera, una gastritis antral y una úlcera gástrica.
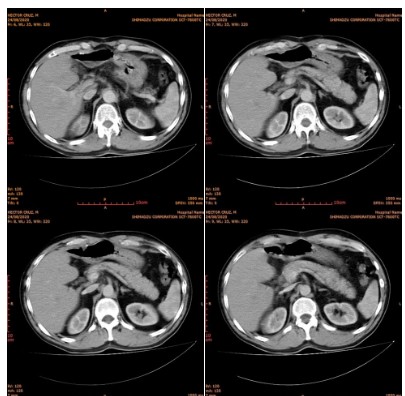
Se le realizó tomografía axial computarizada (TAC) abdominal simple y contrastada que informó tumoración a nivel de lóbulo izquierdo del hígado de unos 16 centímetros con realce en la fase venosa tardía, sin lesiones satélites, ni ascitis, ni adenopatías. (Fig 1).
Complementarios:
Hematocrito: 0,50 l/L.
Leucograma: 10,5 x 109 /L.
Polimorfonucleares: 0,65.
Linfocitos: 0,34.
Eosinófilos: 0,01.
Glicemia: 4,7 mmol/L.
Triglicéridos: 1,84 mmol/L.
Proteínas totales: 69U/L.
Albúmina: 45 U/L.
Fosfatasa alcalina: 153 U/L.
Coagulograma:
Tiempo de sangrado: 2 min.
Tiempo coagulación: 8 min.
Conteo de plaquetas: 190 x 109 /L.
Retracción del coagulo: retráctil.
Se discutió el caso en la consulta central de atención a pacientes con padecimientos oncológicos, definiéndolo con una clasificación TNM (tamaño, extensión, metástasis) de T 2 N 0 M 0 ,: estadio II (no hay cáncer en los ganglios linfáticos cercanos y no se ha diseminado a otras partes del cuerpo). Se decidió su intervención quirúrgica con el objetivo de resecar la tumoración. Fue operado por un equipo multidisciplinario encontrando una tumoración de aproximadamente 16 centímetros que ocupaba segmentos II y III del hígado, hasta el ligamento falciforme, bien delimitado, por lo que se le realizó bisegmentectomia hepática de los segmentos II y III.
El paciente tuvo una evolución satisfactoria en sala siendo dado de alta hospitalaria a la semana de la intervención quirúrgica. (Fig 2).
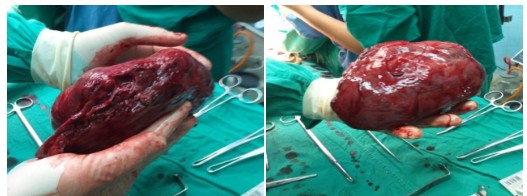
Fig 2 Pieza quirúrgica: segmentos hepáticos II y III correspondientes al carcinoma hepatocelular. Tumor de 15 x 16 centímetros
La biopsia mostró un carcinoma hepatocelular bien diferenciado y una cirrosis hepática.
Seis meses después de operado, cumpliendo los protocolos de seguimiento oncológico de estos pacientes se decidió realizar TAC abdominal simple y contrastada que mostró hígado sin lesiones tumorales, ni presencia de metástasis en otros órganos abdominales. La evolución clínica del paciente sigue siendo muy favorable un año después de operado. (Fig 3).
Actualmente, a más de un año de operado el paciente se mantiene en seguimiento por consulta de oncología.
DISCUSIÓN
Los síntomas presentados por el paciente reportado se explican por los efectos compresivos que estaba ejerciendo la masa tumoral sobre el estómago que le provocaba la pérdida de apetito, la pérdida de peso y la gastritis demostrada por endoscopia, siendo esta última la causa del sangrado digestivo alto, síntoma de inició el paciente y que lo que lo llevó a la consulta de urgencias y a su posterior ingreso. La ausencia de otros síntomas se explica porque a pesar del tamaño del tumor no presentaba metástasis en ningún órgano y el resto del hígado estaba libre de tumor.
La patogenia del CHC es multifactorial, con una elevada asociación a la presencia de hepatitis viral crónica B o C, consumo de alcohol, exposición a aflatoxinas, hepatitis autoinmune, neoplasias benignas como el adenoma hepatocelular, alteraciones genéticas o hígado graso no alcohólico. Existen otras hipótesis para explicar esta relación del CHC con la cirrosis hepática: los ciclos repetitivos de necrosis y regeneración que se producen en la cirrosis, o que el CHC y la cirrosis sean respuestas independientes a agentes etiológicos comunes.
El paciente de este reporte es un hombre de 55 años que no presentaba antecedentes de consumo de alcohol, además no se encontró evidencia de otros factores de riesgo que hicieran plantear inicialmente la posibilidad de que fuera portador de cirrosis hepática. Descartado el consumo de alcohol como causa de la cirrosis en el caso reportado la pesquisa se centró en las hepatitis víricas como posible etiología.
La literatura refiere que los grupos de edad más afectados son los mayores de 55 años, lo que coincide con la edad del paciente, mientras que la tasa de mortalidad es igual en hombres que en mujeres. 8
Es conocido que solo si se diagnostica en su etapa precoz, el paciente puede recibir un tratamiento curativo. Por esa razón los programas de cribado del CHA se centran en las poblaciones de riesgo.
Todas las sociedades científicas de hepatología, la europea, la americana y la asiática recomiendan realizar una ecografía abdominal cada seis meses y además, la Asian Pacific Association for the Study of the Liver (APASL), aconseja determinar también cada seis meses, el nivel de alfa-fetoproteína (AFP) en la analítica de sangre.
La práctica de la ecografía cada seis meses se justifica en el hecho de que el tiempo estimado que tarda un HCC en doblar su tamaño es de 4 a 6 meses.
Entre los medios diagnósticos, el ultrasonido es útil, accesible, de menor costo y no conlleva radiación ionizante, sin embargo, es operador dependiente y en gran medida la resolución de la imagen depende del tipo de transductor que se utilice, así como de las características tecnológicas de cada equipo (Hardware). Algunos autores refieren una sensibilidad para la detección por US del 46-48 %.
La apariencia ultrasonográfica puede ser inespecífica y el diagnóstico es limitado en pacientes con cirrosis subyacente. Las lesiones que puedan ser detectadas por ultrasonografía abdominal y que midan más de 1 centímetro deberán evaluarse con tomografía y/o resonancia magnética complementarias. 10
La detección de una lesión, por la ultrasonografía abdominal, de más de 16 centímetros en lóbulo izquierdo del hígado orientó hacia el posible diagnóstico y mostró la necesidad de la realización de otros medios diagnósticos imagenológicos para la confirmación etiológica de la tumoración del paciente. Estos hechos concuerdan con todo lo expresado en la literatura internacional.
La tomografía es útil para realizar el diagnóstico diferencial entre el CHC y otros tipos de tumores hepáticos, puesto que el CHC tiene una vascularización peculiar, recibe su aporte sanguíneo por la arteria hepática, mientras que al tejido hepático adyacente el suministro le llega principalmente a través de ramas de la vena porta.
Así, el CHC se caracteriza por un aumento de la vascularización en la fase arterial y un lavado venoso portal, momento en el que el contraste se localiza en el hígado no tumoral.
La tomografía abdominal contrastada realizada al paciente describe el tamaño y localización del tumor así como un realce del contraste en la fase venosa, característico del carcinoma hepatocelular. La literatura acepta que en los tumores hepáticos mayores de 2 centímetros puede confirmarse el diagnóstico con la sola presencia de una imagen como la descrita en el paciente y que fue encontrada en la tomografía contrastada abdominal y que muestra el patrón vascular característico de carcinoma hepatocelular. 11
El paciente tenía un nódulo único, aunque de dimensiones muy significativas, de más de 16 centímetros por lo que al ser mayor de 10 centímetros clasifica como gigante 8 y que ocupaba los segmentos II y III del hígado. Este nódulo fue posible diagnosticarlo por ultrasonografía abdominal y corroborarlo con la realización de la tomografía abdominal simple y contrastada. El gran tamaño que presentaba el tumor a pesar del paciente ser portador de un hígado cirrótico fue posible, debido a que no presentaba antecedentes, ni sintomatología, ni factores de riesgo que permitieran incluirlo en cualquiera de los programas de cribado existentes para el seguimiento de los portadores de hepatopatía crónicas lo que prolongó el diagnóstico en el tiempo y con ello la posibilidad que el tumor alcanzara un mayor tamaño.
En años de estudio y tratamiento del carcinoma hepatocelular a nivel mundial son múltiples las clasificaciones que se han adoptado tratando de buscar un consenso a la hora de establecer el pronóstico y las estrategias de tratamiento.
La clasificación de los pacientes diagnosticados de CHC en grupos, según el pronóstico del tumor, y en consecuencia, la terapia indicada para cada grupo, son los objetivos de los sistemas de estadiaje. Dada su estrecha relación con la presencia de cirrosis y su relevancia en términos pronósticos y estrategias terapéuticas, una clasificación ideal debe involucrar tanto factores tumorales, como la función hepática basal y capacidad funcional del paciente. La Clasificación Barcelona Clinic Liver Cancer (BCLC) considera todos estos puntos y es la más utilizada actualmente en el mundo. (Fig 4). 11
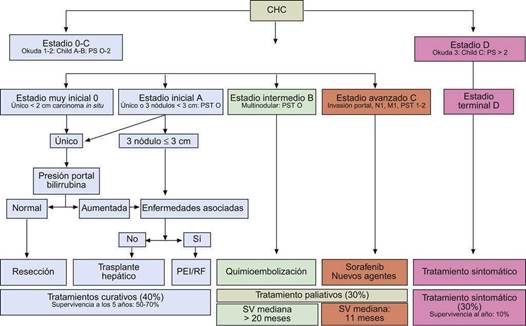
Fig 4 Clasificación y estrategias de tratamiento (adaptado de EASL-EORTC Clinical Practice Guidelines: Management of hepatocellular carcinoma).
Según esta clasificación la capacidad funcional (PST-Performance Status Test) entendida por:
0: sin síntomas.
1: síntomas leves, capaz de hacer actividad ligera.
2: capaz de autocuidarse, pero no de trabajar.
3: capacidad limitada de autocuidado, en cama o sentado > 50 % del tiempo.
4: dependiente, postrado IPE: inyección percutánea de etanol; RF: Radiofrecuencia.
Para la clasificación del CHC se deben documentar las características de los tumores tales como: tamaño, diámetro máximo, número de lesiones, ubicación de los tumores, invasión vascular y cualquier enfermedad extrahepática. Para estudiar si existe enfermedad extrahepática en el estadiaje se utilizan las siguientes pruebas: tomografía de tórax, de abdomen y de pelvis y gammagrafía ósea. 9
La clasificación utilizada para decidir el tratamiento del paciente fue la TNM, por ser la pauta a seguir por los protocolos oncológicos en Cuba, que lo ubicó en estadio II por la ausencia de metástasis y de adenopatías. Estas circunstancias especiales encontradas en este reporte permitieron realizar un bisegmentectomia reglada de los segmentos II y III con fines curativos.
El tratamiento para el carcinoma hepatocelular incluye terapias curativas (resección quirúrgica, trasplante hepático, radiofrecuencia) y paliativas (como la quimioembolización transarterial, alcoholización percutánea, radioembolización, sorafenib y nuevas terapias como los inhibidores de cMET). 12
La resección quirúrgica del CHC es el tratamiento de elección. Las complicaciones operatorias más frecuentes son la hemorragia causada por problemas técnicos, la excesiva transfusión y/o los problemas generales hemostáticos del paciente, la embolia aérea y el fallo hepático. La morbilidad en estos pacientes varía entre el 20 y 43 %, y la mortalidad oscila entre el 1,9 y 3,7 %. 8 En el caso presentado fue posible planificar y ejecutar la resección del tumor gracias a las condiciones generales encontradas y a las circunstancias específicas inherentes al tumor, como tamaño y localización circunscripta a los segmentos II y III de fácil acceso quirúrgico, sin lesión en el parénquima hepático restante. No se presentaron complicaciones transoperatorias ni en el postoperatorio.
La recidiva es la principal causa de muerte de estos tumores. La tasa de las recidivas en los pacientes con hígado no cirrótico es similar a la que presentan los enfermos cirróticos. El 60 % de los pacientes tiene recidiva en el seguimiento, de ellas, entre el 40 y el 80 % es hepática y ocurre en el 80 % de los casos durante los tres primeros años. 9
El paciente ha presentado una evolución favorable y pasados 14 meses de la intervención quirúrgica, se mantiene asintomático, con los estudios hematológicos normales y en los estudios imagenológicos obtenidos por tomografía a los seis meses de operado se puede corroborar la ausencia de recidiva tumoral hepática y libre de metástasis en otros órganos intrabdominales.