El agrandamiento gingival (AG), inducido por fármacos, es un efecto adverso muy frecuente en personas sometidas a tratamiento medicamentoso. Actualmente, se le reconoce importante responsabilidad etiológica a los anticonvulsivantes, bloqueadores de canales de calcio e inmunosupresores. La ciclosporina A (CsA)1,2) es un fármaco descubierto por Borel en 1976, empleado en la prevención y control de las reacciones de rechazo a órganos trasplantados y tratamiento de diversas enfermedades autoinmunes, dada su alta selectividad para inhibir la activación de las células T helper, la CsA influye sobre las reacciones mediadas por células. Son varias las reacciones adversas que se le atribuyen a este medicamento, pero de importancia estomatológica las más frecuentes son: el agrandamiento gingigival y la hiperestesia perioral transitoria.3
Campolo González y colaboradores4 señalan que el consumo de CsA tiene un efecto inhibitorio en los canales catiónicos a nivel celular, que a la vez genera una alteración en la síntesis de mediadores como metalo-proteinasas (MMP-1, MMP-2 y TIMP-1), por consiguiente, la activación de la colagenasa es escasa, lo que se traduce en una disminución en la degradación de tejido conectivo. Estos autores plantean que existen evidencias de que la CsA puede actuar directamente sobre los tejidos bucales al afectar la señalización en los fibroblastos gingivales. Estos fibroblastos podrían responder a la ciclosporina porque aumentan la secreción de interleucina-6, que a su vez, genera una mayor síntesis de colágeno y glucosaminoglucanos, lo cual, unido a la reducción de la actividad fagocítica de los fibroblastos, podría explicar la génesis del AG. Este puede aparecer desde los primeros meses de iniciada la ingestión del fármaco, su primer signo clínico es el crecimiento de las papilas interdentales en sentido vestíbulo-lingual, ápico-coronal (con una forma lobulada), o ambos. Se trata de un agrandamiento: indoloro, globular, móvil, de color rosado, de consistencia firme y elástica, que crece lentamente con unión mesio- distal de las masas papilares, en su avance involucra la encía marginal y afecta todo el tejido queratinizado hasta la línea mucogingival. Este máximo desarrollo suele alcanzarse a partir del año de iniciado el tratamiento con ciclosporina.4,5
Según diferentes estudios citados por Ramírez y colaboradores,5 la prevalencia del AG para este fármaco varía del 25 al 88 %, con una media del 20 al 30 %, donde predominan los valores de gravedad leve y moderado.4,5,6,7) Discrepan sobre la influencia de la edad, el sexo y la dosis en su aparición, pero existe consenso en que son los sectores anteriores de ambos maxilares los sitios más frecuentes para su localización.
Histopatológicamente sus principales características son:
Epitelio acantósico con hiperqueratosis o hiperparaqueratosis
Espongiosis focal
Papilas epiteliales digitiformes hacia el tejido conectivo
Marcado aumento del tejido conectivo subepitelial con infiltrado, linfoplasmocitario intenso1,6
Este fármaco puede asociarse con otros que también producen AG como los hipotensores antagonistas del calcio, aspecto que se tuvo en cuenta en el caso que se presenta a continuación.
Presentación del paciente
Paciente masculino de 40 años de edad, que asistió a la consulta de Periodoncia de la Facultad de Estomatología, remitido del servicio de Nefrología del Hospital Universitario Clínico-Quirúrgico «Arnaldo Milián Castro», de Santa Clara, por presentar agrandamiento gingival.
Mediante la anamnesis y revisión del resumen de su historia clínica se conoció que el paciente padecía hipertensión arterial por diez años y de insuficiencia renal crónica desde hacía tres años (la cual agravó la hipertensión arterial); fue tratado con diuréticos y nifedipino, en dosis de una tableta dos veces al día, durante los tres años hasta el trasplante. En este período presentó inflamación de las encías acompañado de sangramiento al cepillado, que mejoraba con el aumento de la intensidad y su frecuencia. Desde que recibió el trasplante renal, hace 22 meses, inició tratamiento con CsA en dosis de 50 mg cada 12 horas vía oral, y atenolol 100 mg diario vía oral, dos meses después comenzó a notar un alarmante crecimiento progresivo y generalizado de las encías por lo que fue remitido a la consulta de Periodoncia para su estudio y tratamiento.
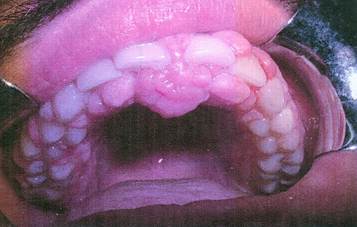
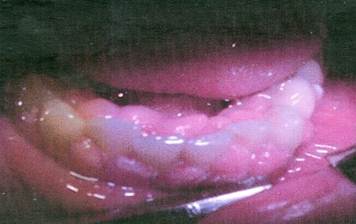
El examen clínico de la cavidad bucal reveló la presencia de una dentadura completa, que mostraba acumulación de placa bacteriana y sarro, supra e infragingival, junto con un exagerado crecimiento generalizado de las encías, de color rosado, que abarcaba papilas, margen y encía adherida en forma de una masa globular de consistencia duro- elástica, que mantenía la textura normal y solo algunas zonas localizadas con reforzamiento del punteado. El AG ocultaba parcialmente las coronas de los dientes, fundamentalmente en el sector antero superior, el cual proyectaba una masa de aspecto tumoral que interfería la oclusión (como se puede observar en las Figuras 1, 2 y 3).
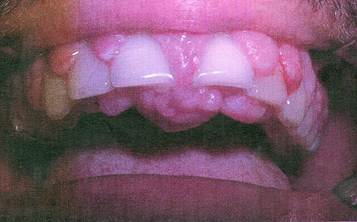
Figura 3 Se puede observar el agrandamiento de las papilas vestibulares del sector anterior y el diastema central provocado por el agrandamiento palatino.
El estudio radiográfico periapical no evidenció pérdidas óseas, lo que confirmó que las bolsas detectadas en el examen clínico, a pesar de presentar 5 mm de profundidad, eran seudobolsas. Los complementarios de rutina mostraron cifras en límites normales.
Se estableció un plan de tratamiento que en su fase inicial contempló motivación y educación sanitaria, control de placa y sesiones de tartrectomía asociadas a irrigaciones de diacetato de clorhexidina al 0,2 %. Un mes después, había disminuido ligeramente el AG de los sectores posteriores, pero se mantenía aún en grado grave para los anteriores, por lo que previa interconsulta con el nefrólogo y con cobertura antibiótica se decidió comenzar tratamiento quirúrgico mediante técnica de gingivectomía.
Comentario
En la actualidad, se ha incrementado considerablemente el número de medicamentos asociados a este padecimiento (el primer informe de AG relacionado con fármacos fue en 1939).1,2,6,7,8) Si se tiene en cuenta lo planteado por diferentes autores, en relación al lento desarrollo de esta enfermedad,1,6-8 se puede plantear que este caso sobresale por su gravedad a solo 2 meses de iniciada la terapia con CsA y antes de los dos años de consumo.
Diversos mecanismos patogénicos tratan de explicar la aparición y desarrollo del AG: la inhibición de la acción de la colagenasa, el aumento del infiltrado inflamatorio con elevado número de macrófagos que facilitan la presencia de factores de crecimiento plaquetario (FCP) y que participan en la respuesta de fibrogénesis, la interferencia en la síntesis de prostaglandinas y en su actividad antiproliferativa, y por último, el aumento de la síntesis de metabolitos de la testosterona.
Las autoras consideran muy interesante lo señalado sobre la influencia del fármaco sobre una población de fibroblastos que genéticamente estén predispuestos en su fenotipo a provocar un aumento de la formación de fibras colágenas y en la secreción de proteoglicanos, así como la importancia de la hipersensibilidad individual al fármaco, que particulariza la respuesta de cada paciente9,10 y podría ser un aspecto a considerar en la respuesta exagerada de este caso.
También es válido destacar que este paciente recibió tratamiento hipotensor con nifedipino (durante tres años antes del trasplante); aunque no se puede plantear sincronismo en la ingestión de ambos medicamentos, tampoco se puede descartar su influencia, por el tiempo de consumo del hipotensor y la inmediata continuidad del tratamiento inmunosupresor. Para diferentes autores tal asociación resulta potencializadora y aumenta la gravedad del AG. El factor higiene deficiente también ha sido analizado pues el paciente mostró acumulo de placa bacteriana y sarro. En tal sentido, varios autores6,7,9,10) señalaron que la placa bacteriana interviene e interactúa con los fibroblastos sensibles y los metabolitos del medicamento que se comporta como un factor desencadenante. Ramírez y colaboradores,5 plantearon que el AG podría aparecer independientemente a la presencia de placa bacteriana y cálculo, pero es evidente que se agrava en su presencia, lo cual está admitido y comprobado por numerosos autores, que plantean que el desarrollo del AG y su gravedad es consecuencia de un mecanismo multifactorial, donde además de los medicamentos participan factores dependientes del huésped y del medio bucal. Las autoras reconocen la importancia de los diferentes factores de riesgo asociados al AG, entre los que se destacan: la higiene deficiente con el consecuente acumulo de biofilm microbiano, la inflamación precedente de los tejidos periodontales, la asociación de fármacos, las diversas expresiones de susceptibilidad individual y predisposición genética; se recomienda el control y seguimiento sistemático de estos pacientes desde una perspectiva multidisciplinaria.