INTRODUCCIÓN
La leucemia cutánea (LC) es una patología muy poco frecuente y se puede presentar en diferentes tipos de leucemias asociadas o no a síndromes genéticos. Es una forma muy poco común de presentación inicial de malignidad. 1
Conceptualmente se define como la infiltración de la epidermis, dermis y tejido subcutáneo por leucocitos neoplásicos o por sus precursores, lo que resulta en lesiones cutáneas clínicamente identificables. 1,2
La LC obedece a la proliferación local de células leucémicas en la piel, sin embargo, se desconoce cómo se produce la migración de esas células. 2
Algunos pacientes con trisomía 21 y síndrome de Noonan se encuentran en mayor riesgo de desarrollar LC. Aproximadamente entre un 25 y un 30 % de los recién nacidos con leucemia presentan leucemia cutis. 2,3
En general, la LC tiene un pobre pronóstico. La presencia de LC en la leucemia mieloide aguda (LMA) y leucemia linfocítica aguda (LLA) indica un curso agresivo y de baja sobrevida. Aproximadamente el 90 % de los pacientes con LC presenta afectación extramedular a otro nivel y un 40 % infiltración meníngea. 4
Múltiples estudios han demostrado que hasta un 50 % de los pacientes con LMA mielomonocítica y monocítica (M4-M5) desarrollan LC en algún momento de la enfermedad. 5,6,7
Las lesiones cutáneas que pueden presentarse asociadas a las leucemias se clasifican en dos grupos: 1) lesiones inespecíficas, también denominadas leucemides y 2) lesiones específicas o LC. 1
Las manifestaciones clínicas tienen un amplio espectro y van desde la presencia de petequias y equimosis por trombocitopenia, infecciones asociadas a neutropenia, hasta las dermatosis paraneoplásicas tales como vasculitis, penfigoide ampollar, pioderma gangrenoso. 6
Para el especialista en dermatología representa un reto el diagnóstico la LC en el niño, por las lesiones inespecíficas que se pueden presentar como en este caso que inició con lesiones cutáneas de aspecto liquenoide. La biopsia cutánea constituye un pilar indispensable para el diagnóstico certero de la LC. 4
El empleo de técnicas de inmunohistoquímica y paneles de anticuerpos monoclonales son útiles para caracterizar las células neoplásicas y definir el tipo de leucemia que se presenta. 5
El tratamiento sistémico con quimioterapia logra la remisión de la enfermedad en médula ósea, pero habitualmente no controla la leucemia cutánea. 3,4
Se presenta este reporte con el objetivo de valorar el diagnóstico de leucemia cutánea infantil ante un paciente con lesiones cutáneas inespecíficas y antecedentes de leucemia linfocítica aguda.
El interés de esta presentación radica en que la aparición de lesiones cutáneas, aunque sean inespecíficas, en un paciente con leucemia, debe alertar al equipo médico tratante para su rápido estudio y así orientar la conducta terapéutica. Además, por su baja incidencia de presentación.
PRESENTACIÓN DE CASO
Se presenta el caso de un niño de 5 años de edad con antecedentes patológicos personales (APP) de leucemia linfocítica aguda en tratamiento actual y con antecedentes patológicos familiares (APF) de padre fallecido por cáncer de pulmón. El paciente fue valorado en el Servicio de Dermatología Pediátrica en la sala de Hematología en junio del 2021 en el Hospital Pediátrico Universitario José Luis Miranda de Villa Clara por lesiones cutáneas que al inicio eran de aspecto liquenoide, predominando a nivel del tronco y cuero cabelludo, acompañado de prurito ocasional. Fue interpretado como posible liquen plano o reacción liquenoide secundario a drogas por el extenso tratamiento que mantenía por su enfermedad de base. Se indicaron cremas esteroideas y antihistamínicos sin mejoría clínica evidente luego de 30 días de su reconsulta en sala.
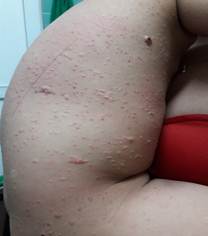
Al examen físico se observaron lesiones en placa eritematopapulosas no infiltradas, con descamación blanquecina y múltiples máculas residuales a nivel del tronco, con pequeños nódulos con superficie costrosa. (Fig 1).
Este cuadro cutáneo se extendió a las extremidades inferiores y región genital, formándose pápulas con vesículas en su superficie que se rompían y evolucionaban a seropápulas. (Fig 2).

Fig 2: Lesión tumoral, irregular con predominio de pápulas duras a la palpación localizada en eritemato descamativas
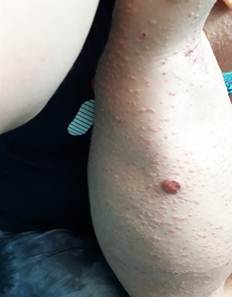
Además, aparecieron algunos tumores eritematosos pequeños como el observado en cara interna del muslo izquierdo y región lateral del tronco. (Fig 3).
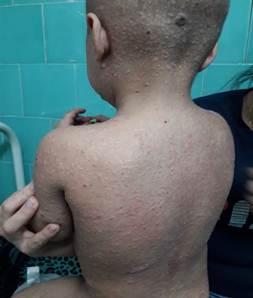
El prurito se incrementó y las lesiones comenzaron a infiltrarse y se diseminaron a cuero cabelludo. (Fig 4).
Luego de discutir el caso con el Servicio de Hematología se realizó biopsia cutánea con los diagnósticos presuntivos de leucemia cutánea, infiltración maligna a piel y erupción liquenoide por fármacos. El estudio histopatológico confirmó el diagnóstico de leucemia cutánea y se inició el tratamiento según protocolo por la especialidad de hematología pediátrica.
DISCUSIÓN
La leucemia cutis produce infiltración de la piel por células leucémicas y se presenta generalmente en el curso de una enfermedad hematológica conocida, aunque también puede ser su primera forma de manifestación.
Esta entidad presenta múltiples denominaciones según la estirpe hematológica a la cual deba su etiología. En el caso de que los precursores sean granulocíticos se la denomina sarcoma granulocítico, leucemia extramedular primaria o cloroma. 3
Cuando los precursores son monocíticos se la llama también sarcoma monoblástico. Los términos sarcoma mieloide y tumor de células mieloides extramedulares hacen referencia tanto a tumores de la estirpe granulocítica como monocítica. Cuando se trata de linfocitos, se denomina linfocítica como en el caso que se presenta. 2,5
La prevalencia de la LC es entre el 2 y el 10 % en todas las leucemias, pero es más frecuente en LMA (10-15 %), y dentro de esta, en las formas monocítica (M5) y mielomonocítica (M4). 2,3,6
En la LLA la infiltración cutánea es del 1 % y se describen casos esporádicos, porque es la forma que menos infiltración a piel produce en edad pediátrica. 8
El mecanismo patogénico por el cual se desarrolla la LC es desconocido. Algunas hipótesis plantean la existencia de clones de células tumorales en la médula ósea que presentarían especial afinidad por la piel y por ello migrarían hacia la dermis. 8
La forma de presentación clínica es variable. La instalación de las lesiones cutáneas habitualmente sucede en un período de dos a tres semanas y las lesiones características consisten en pápulas, nódulos (60 %) o placas infiltradas (26 %). 2,4,9 Estas pueden ser únicas o múltiples; eritematosas, purpúricas o pardas. Generalmente cursan de forma asintomática, aunque en ocasiones pueden ser pruriginosas o dolorosas. 2
Los sitios más afectados son los miembros inferiores, seguidos por los miembros superiores, el tronco, el cuero cabelludo y la cara. 2,3,4 Algunos trabajos describen formas de leucemia cutis con tendencia a infiltrar cicatrices, quemaduras, sitios de venopunción y áreas previamente afectadas por herpes simple, herpes zoster o leishmaniasis. 4,8
Existen formas inusuales de presentación. Se han comunicado casos de leucemia cutis con manifestaciones clínicas similares a dermatosis acantolítica transitoria, ulceraciones genitales, lesiones ezcematosas, lesiones ampollares, afectación conjuntival aislada, paroniquia crónica y nódulo de la hermana Mary Joseph. Por lo anterior se describe esta entidad como la gran simuladora en dermatología. 10
El 90 % de los pacientes que presentan leucemia cutis tienen compromiso extramedular con compromiso meníngeo en un 40 % de los casos, por lo que se recomienda siempre el estudio del líquido cefalorraquídeo. 5
La biopsia de piel confirma en todos los casos el diagnóstico de leucemia cutis. El estudio histológico evidencia la infiltración de la dermis y la hipodermis por células blásticas (núcleo grande e irregular), con patrón perivascular, perianexial, difuso, intersticial o nodular. 10
La LC se considera un signo de mal pronóstico a corto plazo debido a que la mortalidad al año de su aparición se estima entre el 85 y el 88 %. 2,4
El tratamiento se debe iniciar de manera oportuna y debe utilizarse en conjunto la radioterapia con baño de electrones que permiten controlar la expresión en piel de la leucemia. 3,5,10
De no ser tratada, puede actuar como reservorio y ser el origen de una recaída posterior. 3,10 Es importante considerar que la administración de antraciclinas luego de la radioterapia con baño de electrones puede generar una toxicidad cutánea letal. Por esto, se recomienda espaciar ambas terapéuticas al menos por siete días o bien utilizar citarabina a altas dosis en reemplazo de las antraciclinas. 10) La terapéutica tópica dependerá del estado de la piel y los síntomas acompañantes. 8
La leucemia cutánea representa una rara dermatosis en el niño. La biopsia de piel constituye el pilar más importante para su diagnóstico y tratamiento oportunos.