INTRODUCCIÓN
Las enfermedades cardiovasculares (ECVs) se han convertido en la principal causa de muerte en todo el mundo. En cifras absolutas, las ECVs causan de cuatro a cinco veces más muertes en los países de renta media y baja (PRMB) que en los de renta alta (PRA). 1) En Cuba, durante el bienio 2018/2019 las enfermedades del corazón encabezaron la lista de las primeras causas de muerte de todas las edades (25766 y 26736 defunciones) y tasas por 100 habitantes de 229 y 238.1 respectivamente. (2
Dentro de este contexto, y a pesar de los avances en el diagnóstico y el tratamiento, el infarto agudo de miocardio con elevación del segmento ST (IAMCEST) sigue siendo un problema importante de Salud Pública, además, el IAMCEST tiende a afectar a la población joven en edad laboral en los PRMB, con grandes consecuencias económicas directas. 3) El Hospital General Universitario Dr. Gustavo Aldereguía Lima de Cienfuegos ha disminuido las tasas de letalidad intrahospitalaria por infarto agudo de miocardio (IAM). (4
Hasta 1979 se habían publicado pocos estudios sobre alteraciones de la conducción a nivel auricular, y los libros de texto no mencionaban estos trastornos como independientes de otras entidades. En ese año el Dr. Bayés de Luna propone que los trastornos de la conducción a nivel auricular podrían dividirse en bloqueos intraauriculares e inter-auriculares. 5 Hasta ese momento muchos autores al hacer referencia al bloqueo interauricular u onda P ≥ 120 ms implícitamente incluían el concepto de agrandamiento auricular izquierdo. 6 El primer documento de consenso sobre bloqueo interauricular (BIA), concebido como una entidad distinta al crecimiento de la aurícula izquierda, se publicó en 2012. (7
Asociado al envejecimiento poblacional y como consecuencia del auge de las enfermedades cardiacas, la documentación de BIA (y su significado clínico), ha sido objeto de investigación en los últimos años, pues puede afectar a más del 20 % de la población general, particularmente a personas de edad avanzada, en las que se ha reportado una prevalencia de hasta 25 %. (8
La documentación de BIA se ha asociado a una mayor incidencia de fibrilación auricular (FA) y aleteo auricular y constituye un marcador de recurrencia de la FA en varios escenarios clínicos. 9 La relación entre arritmias supraventriculares y BIA avanzado se conoce como síndrome de Bayés, el cual también se ha vinculado con la aparición de infarto cerebral. (10
Pocos estudios han examinado la correlación entre enfermedad arterial coronaria (EAC) y la prevalencia de BIA y aún menos en el contexto del IAM. Dos reportes recientes evalúan esta asociación, uno en pacientes con IAMCEST 11 y otro en pacientes con infarto agudo de miocardio sin elevación del segmento ST (IAMSEST). 12 Es por ello que la relación entre la evolución de los pacientes con IAMCEST y la existencia de BIA, constituye un tema novedoso y poco conocido. Ante las anteriores consideraciones aparece la siguiente interrogante: ¿Qué características sociodemográficas y clínicas tienen los pacientes con IAMCEST con y sin BIA? ¿La coexistencia de estos se relaciona con su evolución clínica? Motivados por dar respuesta a estas interrogantes se realiza esta investigación que se planteó como objetivo: evaluar las características y evolución clínica de pacientes con infarto agudo de miocardio con elevación del segmento ST (IAMCEST) con y sin bloqueo interauricular (BIA).
MÉTODOS
Se realizó un estudio descriptivo y correlacional en la Unidad de Cuidados Integrales del Corazón, Unidad de Cuidados Intensivos Polivalentes y la Unidad de Cuidados Intensivos Clínicos, del Hospital General Universitario Dr. Gustavo Aldereguía Lima de Cienfuegos en el periodo del 1 de julio de 2020 al 30 de junio de 2021. Se incluyeron 169 pacientes (vivos y fallecidos) con diagnóstico al egreso de IAMCEST y se excluyeron 10 pacientes, porque sus historias clínicas estaban incompletas o porque la obtención del primer electrocardiograma (ECG) que mostró elevación del segmento ST sucedió próximo a parada cardiaca o el paciente estaba en estado de choque y apoyo vasoactivo (4 egresados vivos y 6 egresados fallecidos) y 2 pacientes fallecidos porque todos los electrocardiogramas se encontraban en fibrilación auricular. En caso de que un mismo paciente de la serie reingresó durante el período de estudio y fue egresado nuevamente con diagnóstico de IAMCEST, se registraron solo los datos del segundo egreso (2 pacientes) de la revisión de la historia clínica hospitalaria (HC) y en caso de dudas sobre la veracidad de algunas, se interrogó a pacientes y/o familiares. Se revisaron además los protocolos de necropsia. Los pacientes fueron divididos en dos grupos según la presencia o no de BIA.
El diagnóstico de BIA se realizó atendiendo a los criterios de Bayés de Luna, 13 pero simplificando según lo recomendado actualmente 14 e incluyó a pacientes tanto con BIA parcial (presencia de onda p ≥120 ms en las derivaciones DI, DII y DIII), como a pacientes con BIA avanzado (presencia de onda p ≥120 ms y una morfología bifásica en las derivaciones DII, DIII y aVF, o sea un componente inicial de la onda p positivo seguido de uno negativo). El diagnóstico se realizó a partir de la evaluación minuciosa del ECG, con auxilio de una lupa y regla milimetrada, por tres sujetos independientes y se arribó a consenso. Se analizó el primer electrocardiograma (ECG) de la HC que mostró elevación del segmento ST.
Para todos los pacientes se recogieron variables demográficas: edad, sexo y color de la piel); variables clínicas: hábitos tóxicos (fumador activo, exfumador); antecedentes patológicos [infarto de miocardio (IM), angina, ictus, enfermedad arterial periférica (EAPer), hipertensión arterial (HTA), diabetes mellitus tipo 2 (DM-2) y enfermedad renal crónica (ERC)]; localización del infarto [anterior, inferior y bloqueo de rama izquierda del haz de His (BRIHH)]; complicaciones del infarto actual [insuficiencia cardíaca (Killip ≥ 2), FA, taquicardia ventricular/fibrilación ventricular (TV/FV), trastornos de conducción aurículoventricular (AV), complicación mecánica, angina postinfarto, embolismo arterial y estado al egreso (vivo o fallecido)].
Se confeccionó una base de datos con el paquete estadístico IBM SPSS Statistical Packet para Windows. Los resultados se muestran en tablas, se utilizaron números absolutos y medidas de resumen como el porcentaje y la media aritmética ± DE. Para la determinación de significación estadística se aplicaron los Test de Chi Cuadrado de Pearson y Test de Contingencia para relaciones de variables categóricas de tipo nominal con valor de probabilidad al 95 % (p <0,05 Significación, p<0,01 Muy significativo, p <0,0001 altamente significativo).
Variables demográficas:
Edad: último año cumplido según fecha de nacimiento del carnet de identidad.
Sexo: se definió masculino y femenino según sexo biológico de pertenencia.
Color de la piel: se acotó blanca y no blanca.
Variables clínicas:
Hábitos tóxicos.
1. Fumador activo: se consideró como fumador activo al paciente que consumió al menos 1 cigarrillo en el último mes.
2. Exfumador: se consideró como tal al paciente que consumió al menos 1 cigarrillo en cualquier otro momento previo.
Antecedentes patológicos personales (APP):
1. IM: se consideró su existencia cuando fue referido por el paciente o el familiar, o el ECG de la presentación mostró ondas Q patológicas en al menos dos derivaciones distintas a la localización del infarto actual.
2. Angina de pecho de novo: uno o más episodios clínicos de angina durante las dos últimas semanas previas al ingreso actual.
3. Ictus: se consideró cuando fue referido por el paciente o familiar.
4. EAPer: se consideró cuando fue referido por el paciente o familiar.
5. HTA: se consideró cuando fue referido por el paciente o el familiar o el paciente tenía tratamiento con fármacos hipotensores.
6. DM-2: se consideró cuando fue referido por el paciente o el familiar o el paciente tenía tratamiento con insulina o hipoglucemiantes orales.
7. ERC: se definió por una tasa de filtrado glomerular inferior a 60 ml/min/1.73m2. La estimación se hizo usando la IDMS-Traceable MDRD Study Equation. 15 Se utilizó el primer valor de creatinina del ingreso actual.
Localización del infarto:
1. Infarto anterior (cuando se documentó elevación del segmento ST en las derivaciones DI, aVL y de V1 a V6).
2. Infarto inferior: cuando se documentó elevación del segmento ST en las derivaciones DII, DIII y aVF. (también en las derivaciones de V7 a V9).
3. BRI: cuando el ECG mostró este patrón y se consideró de nueva aparición.
Complicaciones del infarto actual:
1. Insuficiencia cardíaca (Killip≥ 2): según la clasificación de Killip y Kimball con la inclusión de elementos radiológicos no contemplados en las clases originales.
2. FA: documentada en un ECG durante la hospitalización.
3. TV/FV: documentados en un ECG o en el monitor en pacientes sin insuficiencia cardíaca (grado de Killip ≥3).
4. Trastornos de conducción AV: documentación en un ECG de bloqueo AV de grado mayor al primero durante la hospitalización.
5. Complicación mecánica: diagnosticadas por examen clínico confirmadas en necropsia y/o ecocardiografía.
6. Angina postinfarto: dolor isquémico menor de 20 minutos, de alivio espontaneo o tras el uso de nitroglicerina, que ocurrió luego de un período de al menos 24 horas de haber desaparecido la molestia inicial y durante la hospitalización.
7. Embolismo arterial: diagnóstico de embolia arterial periférica realizado por el especialista de angiología y diagnóstico de ictus (evidencia clínica, con documentación por TAC y/o necropsia de infarto cerebral isquémico)
RESULTADOS
La edad media de los pacientes fue de 67,85 ± 12,60 años. Predominaron los pacientes del sexo masculino (61,5 %) y de color de la piel blanca (79,9 %). Un porcentaje considerable (39,1) eran fumadores. El APP más frecuente fue la HTA (65,1 %). Otros APP a destacar fueron la DM2 y el IM previo (22,5 y 16,0 % respectivamente). Se encontró porcentaje equiparado de pacientes con infartos de localización anterior e inferior (47,3 %). Casi la mitad de los casos (47,9 %) presentaron, al menos, una complicación. En 23 pacientes (13,6 %) se documentó BIA. La letalidad intrahospitalaria de la serie fue alta (20,1 %). (Tabla 1).
Tabla 1 Caracterización general de los pacientes egresados con IAMCEST
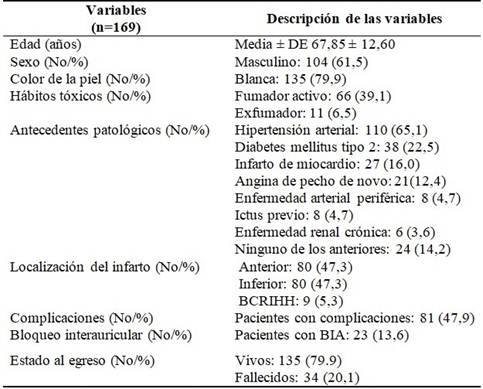
BCRIHH: bloqueo completo de la rama izquierda del haz de His. BIA: bloqueo interauricular
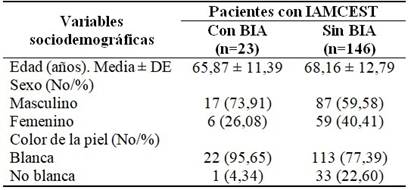
La media de edad de los pacientes con IAMCEST y BIA fue ligeramente inferior (65,87 ± 11,39 años) a la de los pacientes sin BIA (68,16 ± 12,79 años). La preponderancia de la masculinidad fue algo más llamativa entre los pacientes con BIA (73,91 % de hombres vs 26,08 % de mujeres) que entre los pacientes sin BIA (59,58 % de hombres vs 40,41 % de mujeres). Solo un paciente con BIA era de piel no blanca. (Tabla 2).
Tabla 2 Variables sociodemográficas en pacientes egresados con IAMCEST y su distribución según la presencia o no de BIA
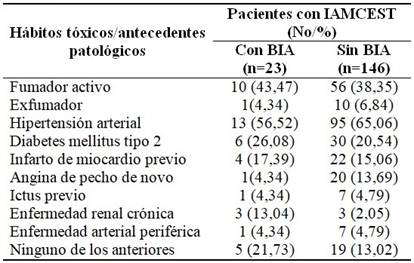
Los porcentajes de fumadores fueron similares en pacientes con y sin BIA. Lo mismo se observó para los APP, donde las diferencias de los tres más frecuentes (HTA, DM2 e IM previo) no alcanzaron el 10 % entre pacientes con IAMCEST con y sin BIA. Entre APP menos observados destaca la ERC como más frecuente entre pacientes con BIA (13,04 % vs 2,05 % en pacientes sin BIA). (Tabla 3).
Tabla 3 Hábitos tóxicos y antecedentes patológicos de pacientes egresados con IAMCEST y su distribución según la presencia o no de BIA
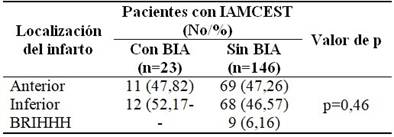
No se encontraron diferencias significativas entre la localización del infarto y la existencia o no de BIA. En los 9 pacientes con BCRIHH no se documentó BIA. (Tabla 4).
Tabla 4 Localización del infarto de pacientes egresados con IAMCEST y su distribución según la presencia o no de BIA
La complicación más frecuente en la serie fue la insuficiencia cardíaca (KK ≥2), diagnosticada en 55 pacientes. El 52,17 % de los pacientes con IAMCEST y BIA desarrollaron algún grado de insuficiencia cardíaca, vs el 29,45 % entre pacientes sin BIA, con significación estadística (p = 0.03). Esto no se observó en el resto de las complicaciones evaluadas por separado. Al relacionar en su conjunto la ocurrencia o no de complicaciones se observó que en un porcentaje elevado de los pacientes con IAMCEST y BIA (82,6 %) existió al menos una complicación, vs el 42,46 % en pacientes sin BIA. La relación entre la ocurrencia o no de complicaciones y la presencia o no de BIA, resultó estadísticamente muy significativa (p=0,01). (Tabla 5).
Tabla 5 Complicaciones en pacientes egresados con IAMCEST y su distribución según la presencia o no de BIA
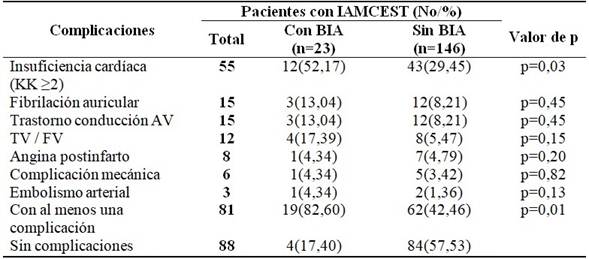
IAMCEST: infarto agudo de miocardio con elevación del segmento ST. BIA: bloqueo interauricular. KK: Killip y Kimball
AV: aurículo-ventricular. TV / FV: taquicardia ventricular / fibrilación ventricular
La letalidad intrahospitalaria entre los pacientes con IAMCEST con BIA fue superior (47,82 %) vs la de los pacientes sin BIA (15,75 %). La relación entre el estado al egreso (vivo o fallecido) y la existencia o no de BIA resultó estadísticamente muy significativa. (Tabla 6).
DISCUSIÓN
La serie estudiada se puede considerar como de alto riesgo, por tratarse de pacientes con IAMCEST, con una media de edad de 69 años, más de un tercio de fumadores, porcentajes importantes de hipertensos y diabéticos, así como de un porcentaje equiparado de infartos de localización anterior e inferior.
El ECG sigue siendo la prueba diagnóstica más importante para evaluar a los pacientes con sospecha de IAM. El único estudio encontrado en la búsqueda bibliográfica que evalúa las implicaciones de la presencia de BIA (tanto parcial como avanzado) en el contexto del IAMCEST fue el de Bruña y cols. 11 quienes encontraron un porcentaje mayor de pacientes egresados por esta entidad y la documentación del trastorno de conducción de BIA (27,2 %), que la observada en la presente investigación (13,6 %). En aquel estudio que incluyó un número más de cinco veces mayor al de la presente serie, la media de edad fue inferior (62,6 ± 13,5 años) y se trató de una cohorte con un período de seguimiento medio de 62,6 ±13,5 meses. 11)
Un estudio de Alexander y cols. 12 evaluó la prevalencia de BIA, pero en una serie de 322 pacientes con IAMSEST, identificó prevalencias de BIA parcial y avanzado de 31,9 y 6,5 % respectivamente, también superiores a la encontrada en este estudio.
Resulta interesante hacer referencia a una investigación de prestigiosos cardiólogos cubanos publicada en 1979, 16 el mismo año en que Bayés de Luna propuso definir y clasificar los trastornos de conducción a nivel auricular. La investigación evaluó varios trastornos de la onda p en pacientes con IAM y se reportó entre otras alteraciones, una duración aumentada de la onda p (en cualquier derivación) en el 26,7 % de los casos (lógicamente no se acuñaron en ese momento como BIA), y a su vez se alertó sobre factores que tienden a confundir como: la hipoxia, las drogas y las maniobras de reanimación.
En relación con la edad de los pacientes con IAMCEST con y sin BIA, los resultados de este estudio son algo discordantes con el reporte de Bruña y cols. donde se analizaron por separado los pacientes con BIA avanzado y BIA parcial. 11 Los autores remarcaron que el BIA es más frecuente en pacientes con cardiopatía estructural y a medida que avanza la edad. Además de no discernir entre BIA avanzado y BIA parcial, las características generales de la presente serie, con un porcentaje considerable de pacientes fumadores, elevada prevalencia de HTA y bajo porcentaje de pacientes sin ninguno de los APP estudiados, pudo condicionar estos resultados, lo que propicia la aparición del BIA a menor edad. En la serie de pacientes con IAMSEST ya citada, 12 la media de edad fue casi idéntica (65,4 ± 11,9 años) a la de los pacientes con IAMCEST y BIA de la presente casuística, pero los pacientes con BIA, fueron significativamente mayores (<0,001).
Atendiendo a la distribución de los pacientes con IAMCEST con y sin BIA según sexo, los resultados concuerdan con el estudio de Alexander y cols. 12 pero en pacientes con IAMSEST (72,3 % de hombres) y con el reporte finés en población general mayor de 30 años, al predominar entre los pacientes con BIA, el sexo masculino. 17) No se encontró en la literatura revisada datos epidemiológicos relacionados con el color de la piel y la prevalencia de BIA.
Se ha subrayado que el sustrato anatómico para BIA está producido por la remodelación auricular debido a fibrosis, induciendo disincronía interauricular. Las causas probables de interrupción del haz de Bachmann incluyen: isquemia, enfermedad degenerativa del envejecimiento, enfermedades infiltrativas, enfermedad coronaria difusa y afecciones inflamatorias. 18
Casi todos estos procesos relacionados con la morbilidad se vinculan con el tabaquismo y los APP analizados en el presente estudio, que por tratarse de una serie de pacientes con IAMCEST con una mediana de edad de 69 años, fueron hallazgos frecuentes, tanto en pacientes con y sin BIA, entre los que se destacan: el hábito de fumar y la HTA (APP más encontrado). El estudio español citado encontró mayor prevalencia de HTA en pacientes con IAMCEST y BIA. 11 De manera concordante en la investigación de pacientes con IAMSEST 12) los pacientes con BIA tenían una mayor prevalencia de HTA.
El primer estudio en reportar la posible asociación entre BIA y la incidencia de EAC fue el estudio finlandés de Istolahti y cols 17 en general escasos estudios mencionan este vínculo, 19,20 menos aún en el contexto del síndrome coronario agudo (SCA). 11,12 Algunos resultados apuntan en mayor o menor grado a que este vínculo existe y se pretende establecer como marcador de aterosclerosis tanto coronaria como sistémica, 21 sin discriminar el territorio coronario afectado, en opinión de los autores de esta investigación. La posible asociación con afectación de otras zonas del sistema de éxito-conducción cardíaco se ha postulado. En esta serie en ningún paciente con BRIHH se documentó BIA.
Los resultados del estudio de Bruña y cols. 11 en pacientes con IAMCEST, mostraron en un período considerable de seguimiento, que la existencia de BIA no se asoció de manera independiente al pronóstico tras realizar un análisis multivariable. Según la Guía ESC 2017 sobre el tratamiento del infarto agudo de miocardio en pacientes con elevación del segmento ST publicada en la Revista Española de Cardiología, muchos son los factores que impactan en el curso clínico de los pacientes que sufren un SCA, pero si el BIA es un marcador de enfermedad coronaria multivaso 12 (incluso de otros territorios arteriales 21 y esta condición, como ya se conoce, ensombrece el pronóstico de pacientes con SCA, cabe esperase un curso clínico más desfavorable en pacientes con IAMCEST y BIA. Los resultados de la presente investigación apoyan estas conjeturas, donde el desarrollo de insuficiencia cardíaca estimada según la clasificación de Killip y Kimball considerada en pacientes con grado de Killip ≥2 mostró asociación significativa y la existencia o no de complicaciones y el estado al egreso (vivo o fallecido), muy significativa, con la documentación o no de BIA en el ECG de superficie. Lógicamente el carácter multifactorial en lo referente a la mortalidad hospitalaria en el contexto del IAMCEST, resulta en un problema complejo, donde se deben considerar varios factores como, por ejemplo: estrategia de reperfusión (prontitud y tipo), la anatomía coronaria concreta, la FEVI reducida previa, otras comorbilidades; aspectos no evaluados todos en este estudio.
Fuera del contexto del SCA, los autores finlandeses citados concluyeron que, a pesar del incremento del riesgo de FA, stroke/ataque transitorio de isquemia y EAC, ninguno de los grupos de BIA estuvo asociado a un incremento de la mortalidad global. 17 Contrariamente en un estudio poblacional, Magnani y cols. 22 encontraron que la prolongación de la duración de la onda p se asoció en forma independiente a la mortalidad cardiovascular. En el Copenhague ECG study, el BIA avanzado se asoció con un incremento de la mortalidad por todas las causas. 23
El ECG constituye el complementario esencial para el manejo clínico del paciente con sospecha de IAM, porque es seguro, económico, de fácil obtención y de gran accesibilidad. El análisis minucioso en este contexto, de otros aspectos no habituales como la onda p, debe ser también rutinario, pues la documentación de BIA (una entidad poco reconocida en la práctica clínica habitual), pudiera relacionarse con el curso clínico de los pacientes.















