Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Farmacia
versión impresa ISSN 0034-7515
Rev Cubana Farm vol.46 no.2 Ciudad de la Habana abr.-jun. 2012
ARTÍCULO ORIGINAL
Síndrome de lipodistrofia en pacientes con VIH/sida que reciben terapia antirretroviral de gran actividad en Tepic, México
Lipodystrophy syndrome in HIV/AIDS patients receiving highly active antiretroviral therapy in Tepic, Mexico
Dr. C. Rogelio Alberto Fernández Argüelles,I Dr. César Cuautemoc Gutiérrez Rentería,I Dr. Pedro Castro Melchor,II Dr. C. Aurelio Flores García,I MSc. Martha Edith Cancino MarentesI
I Facultad de Medicina, Universidad Autónoma de Nayarit, Ciudad de la Cultura "Amado Nervo". Tepic, Nayarit, México.
II Centro Ambulatorio de Prevención y Atención del Sida e Infecciones deTransmisión Sexual (CAPASITS). Tepic, Nayarit, México.
RESUMEN
Objetivo: determinar la relación entre la manifestación del síndrome de lipodistrofia y la terapia antirretroviral de gran actividad en pacientes con VIH/sida.
Métodos: se realizó un estudio descriptivo, transversal y correlacional en pacientes con VIH/sida que reciben terapia antirretroviral de gran actividad, atendidos entre marzo y diciembre de 2007 en el Centro Ambulatorio de Prevención y Atención del Sida e Infecciones de Transmisión Sexual (CAPASITS) de Tepic, Nayarit, México. La definición y diagnóstico del síndrome se realizó mediante el método de The National Centre in HIV Epidemiology and Clinical Research (NCHECR) de Australia. Se utilizó la prueba de chi cuadrado para evaluar la dependencia entre el síndrome y la terapia. Se evaluaron 175 pacientes (128 hombres y 47 mujeres), de 19 a 72 años de edad.
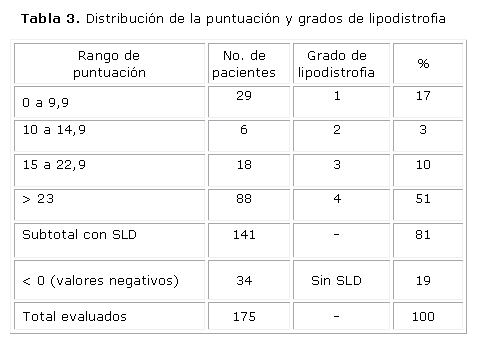
Resultados: se diagnosticaron 141 pacientes (80,6) con síndrome de lipodistrofia (IC95% 74,7-86.4 %); el 82,6 % correspondió a hombres y el 74,5 % a mujeres. Según la severidad, el porcentaje fue de 17 % de grado 1, 3 % de grado 2, 10 % de grado 3 y 51 % de grado IV. Las pruebas de chi cuadrado para evaluar dependencia entre el síndrome y la terapia resultaron no significativas.
Conclusiones: el síndrome de lipodistrofia severo resulta un serio problema para la apariencia de pacientes de VIH/sida que reciben o no la terapia antirretroviral y que agrega un riesgo cardiovascular importante que debe ser considerado para intentar su prevención o tratamiento. Aunque los resultados pueden presentar sesgos y limitaciones, aportan una aproximación importante para sustentar y planificar intervenciones sanitarias que disminuirían el impacto del síndrome en la salud de los pacientes con VIH/sida.
Palabras clave: síndrome de lipodistrofia, VIH/sida, terapia antirretroviral de gran actividad.
ABSTRACT
Objective: to establish the relationship between lipodystrophy syndrome and highly active anti-retroviral therapy in HIV/AIDS patients.
Methods: a cross-sectional, descriptive and co-relational study was conducted in HIV/AIDS patients, who had received highly active antiretroviral therapy in Centro Ambulatorio de Prevención y Atención del Sida e Infecciones de Transmisión Sexual (CAPASITS) de Tepic in Nayarit, Méjico from March to December, 2007. The definition and diagnosis of this syndrome was based on the method developed by the National Center in HIV Epidemiology and Clinical Research (NCHECR) method in Australia. The Chi square test evaluated the dependence between syndrome and therapy. One hundred seventy five patients (128 men and 47 women) aged 19-72 years were evaluated.
Results: one hundred forty one patients (80.6 %) were diagnosed with lipodystrophy syndrome (CI95%74,7-86,4 %); 82.6 % corresponded to men and 74.5 % to women. According to severity, 17 % classified as grade 1; 1.3 % in grade 2; 10 % in grade 3 and 51 % as grade IV. The Chi square tests for the evaluation of dependence between syndrome and therapy were not significant.
Conclusions: severe lipodystrophy syndrome is a serious health problem for HIV/AIDS patients receiving antiretroviral therapy or not. It adds a significant cardiovascular risk that must be considered for prevention or treatment. Although the results may be biased or restricted, they represent an important approach to planning and performing health interventions that will reduce the impact of the syndrome on the health of HIV/AIDS patients.
Key words: severe lipodystrophy syndrome, HIV/AIDS, highly active anti-retroviral therapy.
INTRODUCCIÓN
A partir de 1995 con la introducción de los inhibidores de proteasa (IP) y de los inhibidores de transcriptasa inversa no análogos de nucleótidos (ITNN) en los regímenes de tratamiento antirretroviral, se inició la era de la terapia antirretroviral de gran actividad (TARGA), lo que condicionó una importante disminución de la mortalidad y la morbilidad del VIH/sida determinada por una menor incidencia de infecciones oportunistas.
A pesar de todas las ventajas terapéuticas logradas, una vez que un individuo se infecta, la erradicación del virus aún no se ha logrado. Por otra parte, han surgido nuevos problemas relacionados con la toxicidad a corto y a largo plazo de la terapéutica empleada y un aumento en el porcentaje de mutaciones y resistencia tanto en los virus circulantes como en los transmitidos.1
El primer informe de redistribución de grasa en pacientes con VIH tratados con el IP indinavir fue publicado en la literatura médica en 1998; se describió un cuadro de lipodistrofia periférica, dislipidemia e insulinorresistencia, y comenzó a usarse el término de síndrome de lipodistrofia (SLD) asociado al VIH/sida. Este sídrome constituye una de las reacciones adversas más frecuentes e importantes relacionadas con la terapia antirretroviral de gran actividad (TARGA).2
El SLD incluye una distribución alterada de la grasa corporal y complicaciones metabólicas como hipertrigliceridemia, reducción de las concentraciones de las lipoproteínas de alta densidad (HDL) y la resistencia a la insulina que a su vez podrían incrementar el riesgo de enfermedades cardiovasculares. Bajo estas condiciones se produce una sucesión de cambios que predisponen a lipodistrofia e incrementan la morbilidad y mortalidad de los pacientes.3 Dado que no todos los pacientes tratados con fármacos antirretrovirales la presentan, se ha postulado que debe existir una predisposición genética, aunque la información disponible es insuficiente para ser conclusiva.4
Los signos clínicos más prominentes son la pérdida subcutánea de grasa (lipoatrofia) en la cara (periorbital y temporal), las extremidades y los glúteos; el incremento del perímetro abdominal; el aumento de la grasa dorsocervical (joroba de búfalo) y el crecimiento mamario.5,6 Estos cambios en la fisonomía y forma corporal afectan la calidad de vida de los pacientes y genera un efecto negativo sobre el apego al tratamiento antirretroviral.7
A más de 10 años de su primera descripción, todavía no existe un consenso sobre la definición de caso de SLD en pacientes con VIH/sida; el diagnóstico de lipodistrofia en la práctica clínica generalmente depende de una interpretación individual y no de una clasificación evaluada. Finalmente, los cambios en la distribución de grasa se deben de considerar como un proceso dinámico. En la mayoría de los casos, la lipoatrofia se diagnostica clínicamente cuando ya ha ocurrido una pérdida significativa de grasa.
Según la literatura científica internacional consultada, el porcentaje de pacientes con SLD, en la población con VHI-sida, es muy amplio, va desde 8-84 %.8-17 Estos datos han sido informados, principalmente, en pacientes de Estados Unidos y Europa.
Existen muy pocas referencias acerca de la frecuencia del SLD en pacientes con VIH/sida tratados con TARGA en América Latina. Este trabajo tiene como objetivo determinar la relación entre la manifestación del SLD y la TARGA en pacientes con VIH/sida, datos cuantitativos que ayuden a la valoración cuantitativa de este problema en la región.
MÉTODOS
Se realizó un estudio transversal, descriptivo y correlacional a 137 pacientes atendidos en el periodo del 1ro. de marzo al 31 de diciembre de 2007 en el Servicio de Infectología del Centro Ambulatorio de Prevención y Atención del Sida e Infecciones de Transmisión Sexual (CAPASITS) de Tepic, Nayarit, con diagnóstico de VIH/sida y tratados con TARGA, con inclusión de IP o sin esta.
Para el diagnóstico de caso de SLD se utilizó un modelo de clasificación del National Centre in HIV Epidemiology and Clinical Research (NCHECR) de Australia, con acceso gratuito mediante conexión en línea a Internet.18
Este modelo fue desarrollado a partir del estudio de Carr y Law de 2003,19 y cuenta con varios esquemas estadísticos multivariados para la obtención de un valor numérico total para cada paciente; si este resulta positivo, determina que el paciente tiene SLD y si resulta negativo se asume que no; los valores numéricos positivos ascendentes identifican la severidad del SLD. El modelo tiene una sensibilidad del 75-79 % y una especificidad del 60-80 %.
El esquema estadístico multivariado seleccionado incluyó las variables siguientes:
- Edad: dicotómica, £ 40 años y > 40 años.
- Duración del VIH: dicotómica , £ 4 años y > 4 años.
- Categoría de clasificación del Center for Diseases Control (CDC) de Estados Unidos: A, B o C.
- Conteo de células CD4/mL actual.
- Conteo de células CD4/mL nadir.
- Perímetro de cintura en centímero.
A la totalidad de pacientes del estudio se les determinaron todas las variables anteriores por exploración física y consulta de su expediente clínico. Los valores encontrados sirvieron para calcular en línea la puntuación individual que clasificó a cada paciente como positivo o negativo a SLD, y en el caso positivo su severidad.
Análisis estadístico
Se calcularon estadísticos descriptivos (frecuencia, media, mediana, con intervalos de confianza del 95 % (IC95%). Se evaluó la dependencia entre SLD y los fármacos de la TARGA mediante la prueba chi cuadrado, p< 0,05; se aplicó la prueba exacta de Fisher en los casos necesarios. Para el análisis estadístico se utilizó el paquete SPSS (versión 15.0, 2006. SPSS Inc., Chicago, Illinois, USA).
Aspectos bioéticos
El protocolo para esta investigación recibió la aprobación del Comité de Bioética de la Secretaría de Salud del Estado de Nayarit, México.
RESULTADOS
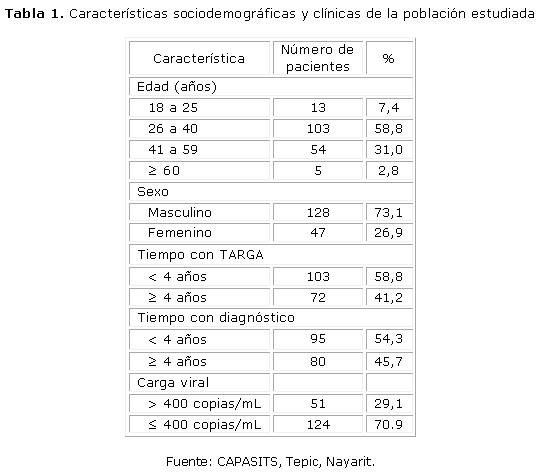
Se evaluaron un total de 175 pacientes con edades entre 19 a 72 años (media 37,3 [DE 10,3]; mediana 45,5; moda 33 años). Los datos generales del grupo de pacientes se muestran en la tabla 1.
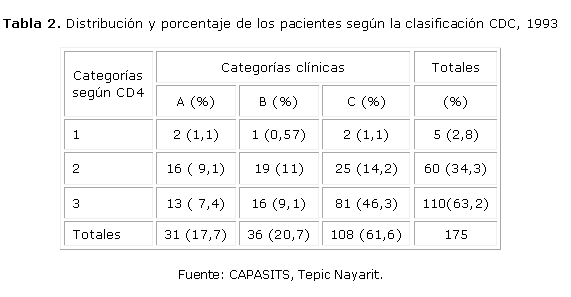
Los pacientes fueron clasificados según el criterio CDC 1993;20 la distribución de las categorías clínicas y por CD4 se muestra en la tabla 2.
Una vez aplicado el criterio de diagnóstico del NHCER, se obtuvo un total de 141 pacientes con puntuación positiva, lo que muestra una frecuencia global de SLD del 80,6 % ± 5,9 [IC95%, 74,7-864] en el grupo estudiado. La tabla 3 presenta la distribución de los pacientes con SLD según severidad.
El porcentaje del SLD en hombres fue 82,8 % (106 pacientes) de un total de 128, y en mujeres del 74,5% (35 mujeres) de un total de 47. De todos los afectados por el SLD, el 58,2 % (82 pacientes) tenían entre 18 y 40 años de edad y el 41,9 % (59 pacientes) eran mayores de 40 años.
De los 175 pacientes estudiados, 69 recibían TARGA; de estos últimos solo 10 no presentaron SLD. La tabla 4 muestra la distribución de pacientes según el número de IP incluidos en la TARGA, el número y porcentaje de estos con SLD y los resultados de la prueba chi cuadrado en la que se evalúa la dependencia entre los IP y el SLD. Los valores de p hacen suponer que no existe dependencia entre la administración de IP y el SLD, ya sea considerando cualquier inclusión de IP o en los casos de uno o dos IP. Con tres IP no pudo aplicarse la prueba chi cuadrado.
La tabla 5 muestra los resultados de la prueba chi cuadrado para evaluar la dependencia entre los IP específicos del TARGA y la presencia del SLD. En ningún caso puede probarse dependencia, según esta prueba no paramétrica, con un error menor al 5 %.
DISCUSIÓN
La atención médica actual a los pacientes con VIH/sida debe incluir, en lo posible, la prevención, el diagnóstico y el tratamiento del SLD , pues representa un factor de riesgo importante para el desarrollo de procesos cardiovasculares graves, el desapego al tratamiento que agravaría su condición y una disminución de la autoestima y la aceptación social del individuo por la configuración particular que toma su cuerpo. La identificación del caso de SLD durante las últimas décadas del siglo XX se realizaba con base en determinaciones cualitativas subjetivas. Aunque no se ha desarrollado un método diagnóstico y clasificación con sensibilidad y especificidad óptimas, los intentos de cuantificar el porcentaje del problema son loables en tanto ayuden a planificar estrategias farmacoterapéuticas o de otra índole dirigidas a disminuir este riesgo.
La discusión actual en relación con el SLD tiene varias dimensiones. La primera de ellas es el diagnóstico del caso; a partir de los trabajos de Carr & Law19 se conjugan en una ecuación multivariada datos clínicos del paciente y variables directamente relacionadas con lipoatrofia y con lipohipertrofia, modelo que en su mejor versión tiene una sensibilidad del 70 al 85 % y una especificidad del 71 al 87 %. Por otro lado, el estudio FRAM21 plantea que la lipoatrofia periférica sí es más frecuente en pacientes con HIV positivos, pero la lipohipertrofia central aparece con más frecuencia entre personas HIV negativos, por lo que no hay correlación positiva entre lipoatrofia y lipohipertrofia. Otra dimensión de la controversia mundial son las causas o factores de riesgo: la TARGA con énfasis en los IP, la idea del propio síndrome de desgaste del VIH/sida como causa o la consideración de un modelo multivariado causal que considera factores de la propia enfermedad, tratamientos y demás factores que atentan contra el equilibrio lipídico en pacientes no HIV/sida como dieta, factores genéticos, inactividad física y obesidad. Aunque no se conoce con certeza la causa del SLD, el mecanismo subyacente más aceptado es la toxicidad mitocondrial y la resistencia a la insulina.22 Estas imprecisiones ocasionan datos poco coincidentes sobre prevalencia de SLD y factores causales en la literatura mundial sobre el tema.
Con base en estudios transversales se estima que el porcentaje del SLD en pacientes tratados con IP es del 30 a 50 %. Respecto a anormalidades en la distribución de grasa algunos autores informan rangos entre el 2 y 84 % de frecuencia en los pacientes con IP, con seguimiento de su tratamiento.6-16
La alta frecuencia del SLD en los pacientes del estudio (80,6 % ± 5,9 [IC 74,71-86,43]) lo sitúa en el límite superior de los datos de la literatura mundial para anormalidades en la distribución de grasa y totalmente fuera de los límites de SLD relacionado a IP.
Algunas consideraciones podrían explicar esta excepcionalidad. En esta investigación, la utilización del método de diagnóstico computacional en línea del NCHECR de Australia,18 con especificidad y sensibilidad limitadas, es una limitación importante para la cuantificación exacta y precisa. Los aspectos clínicos que se consideraron en el diagnóstico aportan diferentes riesgos en la aparición del SLD. Según Carr19 entre las variables que aportan más riesgo para la aparición del SLD se encuentran: sexo femenino (OR 9,33; p 0,001), edad mayor de 40 años (OR 2,0; p 0,008), padecer más de 4 años la enfermedad (OR 3,11; p 0,001), categoría C del CDC (OR 1,92; p 0,043). El grupo de pacientes investigados tiene una alta proporción con más de 4 años de padecer la enfermedad (45,7 %) y de pertenecer a la categoría C del CDC (61,6 %), lo que seguramente influyó en el resultado matemático de la ecuación multivariada que discrimina dicotómicamente el diagnóstico (tablas 1 y 2). Esto unido a la discreta sensibilidad y especificad del método seleccionado resultó en una aparente sobreestimación del porcentaje del SLD en la muestra. Cabe señalar que el método de Carr,19 aunque útil para una valoración global del problema, mezcla en la ecuación discriminante variables de la lipoatrofia periférica con las relacionadas con la lipohipertrofia central.
Varios factores pueden explicar la alta frecuencia de SLD en los pacientes estudiados. Uno de ellos es su procedencia de un censo en un centro de atención y no de muestra aleatoria de toda la población de enfermos, lo que hace suponer un sesgo importante que puede ocasionar un distanciamiento de los datos de este grupo de los de la media en la región.
Otro resultado a destacar de esta investigación es que no se encontró dependencia estadística entre el SLD y el tratamiento con IP, lo que no coincide con informes que identifican claramente la dependencia.3-5 Estos resultados serían más congruentes con las conclusiones del estudio FRAM 21 y los planteamientos de Grunfeld,23 en los que se afirma que la lipoatrofia sí es una condición causada por el VIH o los medicamentos utilizados en su tratamiento, mientras que la lipohipertrofia no lo es, ya que en ese estudio la grasa visceral aumentó de manera similar entre mujeres VIH positivas y negativas, y resultó aun mayor en hombre VIH negativos. Si el caso se define combinando variables de la lipoatrofia con los de lipohipertrofia se entiende que puedan existir grupos de pacientes en los que el SLD no esté relacionado con uso IP y otros fármacos sino más bien con el síndrome de desgaste del sida, en los que hay un aumento del perímetro de la cintura, y con otras circunstancias fisiológica.
La alta frecuencia del SLD severa en pacientes con VIH/sida representa un alto riesgo cardiovascular; estos pacientes deben ser evaluados individualmente para decidir la terapéutica de mejor relación riesgo-beneficio a fin de disminuir las concentraciones de colesterol y triglicéridos, y mejorar su calidad de vida y pronóstico de supervivencia.
El impacto del SLD sobre la calidad de vida de los pacientes VIH/sida que se encuentran en la TARGA puede comprometer el éxito de esta. Ya que la lipodistrofia condiciona cambios drásticos en el aspecto del paciente, que hacen que algunas ocasiones se lleguen a avergonzar de su cuerpo por su aspecto y que en muchas oportunidades sea reconocido como persona infectada por el VIH. Por lo que la lipodistrofia ha desplazado al sida como estigma en los seropositivos, y las consecuencias sobre la adherencia y la eficacia del tratamiento pueden ser muy graves, aunque faltan estudios que correlacionen la aparición de lipodistrofia y la adherencia a la TARGA.
Aunque los resultados obtenidos pueden presentar los sesgos y limitaciones explicados, aportan una aproximación importante para sustentar y planificar intervenciones sanitarias que puedan disminuir el impacto del SLD en la salud de los pacientes con VIH/sida.
AGRADECIMIENTOS
Al National Centre in HIV Epidemiology and Clinical Research (NCHECR) de Australia por poner a la disposición de la comunidad científica mundial el calculador en línea para el diagnóstico de la lipodistrofia a partir de datos clínicos.
REFERENCIAS BIBLIOGRÁFICAS
1. Hoffman C, Mulcahy F. Perspectives. En: Hoffman C, Rockstroh J, Kamps BS (editores). HIV Medicine 2006. Cologne: Flying Publisher; 2006. p. 89-93.
2. Carr A, Samaras K, Burton S, Law M, Freund J, Chisholm DJ, and Cooper DA. A syndrome of peripheral lipodystrophy, hyperlipidaemia and insulin resistance in patients receiving HIV protease inhibitors. AIDS. 1998;2:F51-8.
3. Haugaard SB, Andersen O, Hales C N, Halsall I, Rosenfalck AM, Iversen J, Madsbad S. Hyperproinsulinaemia in normoglycaemic lipodystrophic HIV-infected patients. Eur J Clin Invest. 2006,36:436-45.
4. Gutiérrez M, Mateo G, Vidal F, Domingo P. Toxicogenética del tratamiento antirretroviral (I): lipodistrofia, alteraciones metabólicas y arteriosclerosis. Enferm Infecc Microbiol Clin. 2008;26(Supl 6):18-23.
5. Carr A, Samaras K, Thorisdottir A, Kaufmann GR, Chisholm DJ, Cooper DA. Diagnosis, prediction, and natural course of HIV-1 protease-inhibitor- associated lipodystrophy, hyperlipidaemia, and diabetes mellitus: a cohort study. Lancet. 1999;353:2093-9.
6. Abby Shevitz, Wanke CA, Falutz J, Kotler, DP. Clinical perspectives on HIV-associated lipodystrophy syndrome: an update. AIDS. 2001;15:1917-30.
7. Behrens G, Schmidt RE. Síndrome de Lipodistrofia. En: HIV Medicine 2005, versión en español Gustavo Reyes-Terán editor. México DF: CIENI-INER; 2005.
8. Carr A, Samaras K, Burton S, Law M, Freund J, Chisholm DJ, et al. A syndrome of peripheral lipodystrophy, hyperlipidemia and insulin resistance in patients receiving HIV protease inhibitors. AIDS. 1998;12:F51-8.
9. Carr A, Samaras K, Thorisdottir A, Kaufmann GR, Chisholm DJ, and Cooper DA. Diagnosis, prediction, and natural course of HIV-1 protease-inhibitor- associated lipodystrophy, hyperlipidemia, and diabetes mellitus: a cohort study. Lancet. 1999;353:2093-9.
10. Dong KL, Bausserman LL, Flynn MM. Changes in body habitus and serum lipid abnormalities in HIV-positive women on highly active antiretroviral therapy (HAART). J Acquir Immune Dc Syndr. 1999;21:107-13.
11. Reboli AC, Marshall S. Changes in body habitus in HIV-infected patients treated with protease inhibitors. 36th Annual Meeting of the Infectious Diseases Society of America. Denver, 1998 [abstract 476 Sa]. Available from: http://journals.lww.com/aidsonline/fulltext/1999/12240/fat_distribution_and_metabolic_changes_in_patients.2.aspx#P16
12. Rosenberg H, Mulder J, Sepkowitz K, Giordano M. `Protease paunch' in HIV. persons receiving protease inhibitor therapy: Incidence, risks and endocrinologic evaluation. Fifth Conference on Retroviruses and Opportunistic Infections. Chicago, February 1998 [abstract 408]. Available from: http://www.lancet.com/journals/lancet/article/PIIS0140-6736%2805%2977774-6/fulltext
13. Viraben R, Aquilina C. Indinavir-associated lipodystrophy. AIDS. 1998;12:F37-9.
14. Wong K, Ho T, Chan C, Lee S. Indinavir-associated facial atrophy in HIV-positive 13 patients. 12th International Conference on AIDS. Geneva, June 1998 [abstract 12299]. Available from: http://journals.lww.com/aidsonline/fulltext/2001/10190/clinical_perspectives_on_hiv_associated.3.aspx
15. Shaw AJ, McLean KA, Evans BA. Disorders of fat distribution in HIV infection. Int J STD AIDS. 1998;9:595-599.
16. Gervasoni C, Ridolfo AL, Triro G. Redistribution of body fat in HIV-infected women undergoing combined antiretroviral therapy. AIDS. 1999;13:465-71.
17. Veny A, Bonjoch J, Romeu M. Cumulative risk for developing protease inhibitor-associated lipodystrophy (PI-AL) in HIV-infected patients. 38th Interscience Conference on Antimicrobial Agents and Chemotherapy. San Diego, September 1998 [abstract I-92]. Available from: http://www.thebody.com/content/art15486.html
18. National Centre in HIV Epidemiology and Clinical Research. The University of New South Wales Sydney, Australia. [cited 2008 May 23]. Available from: http://www.nchecr.unsw.edu.au
19. Carr A, Law M. An objective lipodystrophy severity grading scale derived from the lipodystrophy case definition score. JAIDS. 2003;33:571-6.
20. Centers for Disease Control and Prevention. 1993 revised classification system for HIV infection and expanded surveillance case definition for AIDS among adolescents and adults . MMWR Recomm Rep. 1992 Dec 18; 41(RR-17):1-19. [cited 2008 May 20]. Available from: http://www.cdc.gov/mmwr/preview/mmwrhtml/00018871.htm
21. Tien C , Benson C, Zolopa AR, Sidney S, Osmond D, Grunfeld C. The Study of Fat Redistribution and Metabolic Change in HIV Infection (FRAM): Methods, Design, and Sample Characteristics. Am J Epidemiol 2006 May;163(9):860-9. [cited 2008 May 24]. Available from: http://aje.oxfordjournals.org/content/163/9/860.full.pdf+html
22. Mallewa E et al HIV-associated lipodystrophy: a review of underlying mechanisms and therapeutic options. Journal of Antimicrobial Chemotherapy 2008;62:648-660. doi:10.1093 /jac/dkn251.
23. Grunfeld C. Dyslipidemia and its treatment in HIV infection. Top HIV Med 2010; 18(3): 112-118. [cited 2010 Aug 23]. Available from: http://www.iasusa.org/pub/topics/2010/issue3/112.pdf
Recibido: 2 de diciembre de 2011.
Aprobado: 16 de enero de 2012.
Rogelio Alberto Fernández Arguelles. Facultad de Medicina, Universidad Autónoma de Nayarit, Ciudad de la Cultura "Amado Nervo". Tepic, Nayarit, México. Correo electrónico: drrogeliofarma@gmail.com