Introducción
El glaucoma por cierre angular primario (GCAP) constituye una forma clínica de la enfermedad glaucomatosa, de rápida evolución y de efectos negativos sobre la visión, si no es tratada oportunamente y de manera efectiva.1 En Asia se considera la forma clínica más frecuente por los rasgos fenotípicos y las condiciones anatómicas asociadas: ojos con longitud axial corta, córnea de diámetro pequeño, cámara anterior y ángulo camerular estrechos, además de aumentado vault del cristalino.2 A nivel mundial se estima que afecta a un aproximado de 16 millones de personas y 4 millones de estas son ciegas de ambos ojos; se considera que para el año 2040 se incrementará en más del 50 % el número de casos, y persistirá como un problema de salud mundial.2,3
El tratamiento se basa en dos aspectos fundamentales: eliminar el mecanismo de cierre angular y controlar el aumento de la presión intraocular (PIO), para lo cual existen varias opciones terapéuticas, que incluye medicación hipotensora ocular tópica y sistémica, cirugía láser y cirugía incisional. La elección de la terapéutica adecuada tendrá en cuenta los factores fisiopatológicos involucrados y la presentación clínica al diagnóstico.4,5
El aumento de la presión intraocular (PIO), en este tipo de glaucoma, responde fundamentalmente al estrechamiento de la cámara anterior por el cristalino, y causa un contacto iridotrabecular. La iridotomía periférica láser se considera como la primera línea de tratamiento, aunque estudios recientes han demostrado que los pacientes con cierre angular primario (CAP) pueden desarrollar la enfermedad glaucomatosa, pues esta y otras opciones de tratamiento inicial empleadas no suelen ser suficientes para evitar el daño en todos los casos o detener la progresión.6
Actualmente hay una tendencia a la extracción del cristalino en el tratamiento del cierre angular primario agudo (CAPA) y el GCAP, dado al rol crucial que desempeña esta estructura anatómica en la fisiopatología de la enfermedad. El reemplazo de este por una lente intraocular más delgada crea un espacio adicional detrás del iris, reduce el contacto iridolenticular y el resultante bloqueo pupilar relativo, así como profundiza la cámara anterior y aumenta la amplitud del ángulo iridocorneal.7
Está establecido que la facoemulsificación se efectúe en pacientes con CAP y presencia de catarata, independientemente de la forma clínica de presentación; en casos con CAPA, si existe midriasis media arrefléxica y/o PIO entre 21 y 26 mmHg con terapia hipotensora tópica; en pacientes con CAP y GCAP si posterior al tratamiento láser y el uso de colirios hipotensores se mantiene la PIO superior a 21 mmHg, existe dolor ocular intermitente y/o evidencia de progresión de daño glaucomatoso (asociado a viscogoniosinequiolisis si hay sinequia anterior periférica en más de 1800), o asociada a TBT (facotrabeculectomía) si la PIO sobrepasa los 30 mmHg con colirios hipotensores o existe daño glaucomatoso avanzado.8
La extracción del cristalino transparente es considerada como profilaxis en la SCAP si se asocia a hipermetropía elevada (lensectomía refractiva) y recientemente se ha avalado como opción terapéutica inicial en aquellos pacientes mayores de 50 años, que hayan sido diagnosticados recientemente de CAP con presión intraocular ≥ 30 mmHg o de GCAP leve o moderado, según evidencia del Effectiveness of early lens extraction for the treatment of primary angle-closure glaucoma (EAGLE): a randomized controlled trial.9)
Sin embargo, poco se conoce sobre el resultado de la facoemulsificación del cristalino transparente en pacientes con formas clínicas iniciales de la enfermedad y acerca de los factores que determinan el efecto hipotensor del proceder.10,11
El objetivo de este trabajo es identificar las variaciones de la presión intraocular posterior a la facoemulsificación del cristalino transparente en pacientes con cierre angular primario, y los factores relacionados con su reducción.
Métodos
Se realizó un estudio descriptivo longitudinal prospectivo en el Servicio de Oftalmología del Hospital General Docente “Abel Santamaría”, de Pinar del Río, durante el periodo comprendido entre enero del año 2013 y agosto de 2016. El universo estuvo constituido por pacientes con diagnóstico de CAP tratados con facoemulsificación que cumplieron con los siguientes criterios de selección: presencia de CAP (más de 270º de la malla trabecular posterior no visible por aposición de la periferia del iris más hipertensión ocular o signos sugestivos de CAPA, como glaucomflecken, atrofia de iris, sinequia anterior periférica, entre otros); no controlado con iridotomía periférica láser ni tratamiento médico; y en ausencia de catarata, haber sido sometido a extracción del cristalino por facoemulsificación más implante de lente intraocular (LIO) monofocal. Los criterios de exclusión fueron: no dar consentimiento de participación en la investigación y ausentarse a las consultas de seguimiento posoperatorio.
La muestra estuvo constituida por 67 ojos de 67 pacientes seleccionados de forma no aleatoria, quienes fueron operados y cumplieron con los criterios establecidos, en el lugar y en el periodo del estudio. La evaluación preoperatoria incluyó la determinación de la agudeza visual mejor corregida (AVMC), biomicroscopia con lámpara de hendidura, oftalmoscopia directa, determinación de la PIO, parámetros biométricos y gonioscopia. Se realizó, además, perimetría computarizada mediante el programa 32 del perímetro OCTOPUS 101 de la HAAG-STREIT international, con la finalidad de descartar daño glaucomatoso.
Para reducir el riesgo de hipertensión ocular transoperatoria, la totalidad de los pacientes fueron tratados en el preoperatorio inmediato con: acetazolamida, un bulbo de 500 mg endovenoso y lento, seguido de manitol al 20 % calculado a 1 mg/kg endovenoso, que se mantuvo hasta terminar la cirugía. La técnica quirúrgica realizada fue la facoemulsificación empleando la variante “chip and flip”. Los pacientes fueron evaluados en consulta posoperatoria a las 24 horas, siete días, uno, tres, seis, 12 y 24 meses a través de biomicroscopia con lámpara de hendidura y la toma de la PIO. En consulta del mes, tres y 24 meses se determinó la AVMC, la amplitud angular y la presencia de sinequia anterior periférica (SAP).
Las mediciones de la PIO se tomaron con tonometría de aplanación de Goldman, y el porcentaje de reducción de la PIO se calculó según la siguiente fórmula: PIO preoperatoria - PIO posoperatoria / PIO preoperatoria x 100. La presencia de SAP y la amplitud angular fue evaluada mediante gonioscopia con el uso del lente de Goldman, y la clasificación empleada para este último parámetro fue la descrita por Shaffer de 0 a IV (cerrado a abierto). Las variables analizadas fueron: edad, sexo, color de la piel, longitud axial, amplitud de la cámara anterior, amplitud angular, SAP más de 1800, PIO basal, número de colirios hipotensores y porcentaje de reducción de la PIO.
El análisis estadístico se realizó con el programa SPSS versión 11.5 para Windows. Se utilizó la estadística descriptiva, la prueba de chi cuadrado para observaciones cualitativas y la prueba T para muestras relacionadas. Para la identificación de los factores relacionados a la reducción de la PIO se realizó un análisis univariado y multivariado mediante el empleo de una regresión lineal simple y múltiple respectivamente; se comprobó que el modelo ajustaba a los datos. Se utilizó un nivel de significación estadística del 95 %.
Consideraciones éticas
Los pacientes y/o familiares fueron adecuadamente informados con respecto a la cirugía y a las posibles complicaciones. Se consideró su consentimiento para ser sometidos al estudio, lo cual fue recogido por escrito. El proceder quirúrgico realizado y el seguimiento de los pacientes se realizó con el objetivo de beneficiarlos, sobre la base de elevados niveles de atención y teniendo en cuenta los requerimientos éticos pertinentes, según la Declaración de Helsinki del año 1975, versión de 1983.
Resultados
El rango de edades de los pacientes estudiados fue de 45 a 69 años con una media de 58,55 ± 5,24 años. Predominaron las mujeres (86,57 %) y los pacientes con color de la piel blanca (92,53 %). La PIO preoperatoria promedio fue de 27,14 ± 2,90 mmHg y posoperatoria de 13,94 ± 1,66 mmHg a los 2 meses y 14,61 ± 1,68 mmHg a los 2 años. Hubo evidencia de una reducción del 46,17 %. La variación de la PIO tras el proceder fue estadísticamente significativa (p< 0,001), tanto en los pacientes con menos de 30 mmHg en el preoperatorio como en los que presentaron este valor o más. Al encontrarse resultados posoperatorios similares en ambos grupos, la mayor variación (porcentaje de reducción) la experimentaron los pacientes con PIO preoperatorias más elevadas (tabla 1).
Tabla 1 Variación y porcentaje de reducción de la presión intraocular en relación con la preoperatoria

* 2 años posoperatorio.
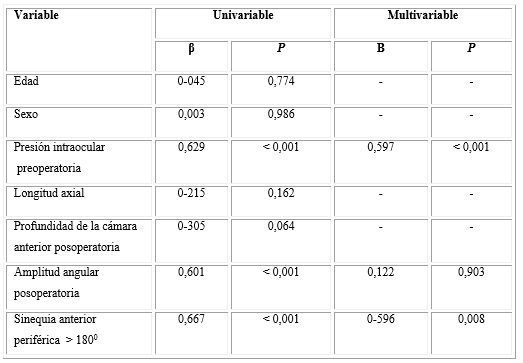
El número de colirios hipotensores varió de 2,14 ± 0,70 a 0,43 ± 0,55 y el 62,69 % de los casos no requirió de tratamiento hipotensor ocular tópico posterior a la cirugía. Al analizar las variables sociodemográficas y las características oculares con el porcentaje de reducción de la PIO se encontró que los factores relacionados son: la PIO preoperatoria (p< 0,001), la amplitud angular posoperatoria (p< 0,001) y la ausencia de SAP en más de 1800 (p< 0,001). El análisis de regresión multivariado arrojó que mientras mayor es el valor de la PIO preoperatoria (p< 0,001) y menor es la presencia de sinequias anteriores periféricas en más de 180 grados luego del proceder (p= 0,008), mayor es el porcentaje de reducción de la PIO (tabla 2).
Discusión
Este estudio encontró que el CAP es más frecuente en pacientes de mediana edad, femeninas con color de la piel blanca, lo que concuerda con otros autores; aunque nótese que la edad promedio de estos pacientes fue discretamente menor que la reportada por ellos.3,12,13
Chen y otros,14 tras una revisión sistemática de 12 artículos publicados (seis con nivel de evidencia II y seis con nivel de evidencia III), mostraron que la edad media de pacientes con GCAP sometidos a facoemulsificación fue de 69,9 ± 3,8 años, aunque vale destacar que todos practicaron el proceder en casos con opacidad del cristalino, lo que difiere del presente estudio. Azuara Blanco y otros9 reportaron un promedio en esta variable de 67 años, y -aunque al igual que en el actual trabajo- se analizaron únicamente pacientes con cristalino transparente, se difiere; pues ellos incluyeron casos con CAP y PIO solo mayor a 30 mmHg o con GCAP leve o moderado, ya que consideraban que estos dos grupos respondían de igual forma al tratamiento.
Se supone que la diferencia en relación con la edad puede estar relacionada con que la intervención (extracción del cristalino) ha sido reportada generalmente en pacientes con daño glaucomatoso y presencia de catarata, condiciones que se asocian a un aumento de la edad, y en el presente trabajo la facoemulsificación del cristalino fue realizada en casos con forma clínica temprana de la enfermedad, en ausencia de ambas condiciones (catarata y daño glaucomatoso).
La reducción de la PIO tras la extracción del cristalino ha sido reportada de forma variable, según diferentes autores y en relación con la forma clínica del CAP analizada.11,14,15 De manera general, en pacientes con GCAP la disminución de la PIO, independientemente de la transparencia del cristalino, es menor que la evidenciada en personas con CAP. Se han reportado descensos de la PIO que varían como promedio, según diferentes autores, entre 3 y 6,4 mmHg, lo que representa una reducción media del 30 %, asociado además a disminución relativa del número de colirios hipotensores oculares empleados posterior a la facoemulsificación. Este último aspecto varía en dependencia de si el proceder quirúrgico se asoció a goniosinequiolisis o no.16-18
Concerniente al CAP, Harathy y otros19 reportaron una reducción promedio de la PIO de 58 ± 14 % a los 6 meses tras el proceder, al variar de 31 ± 6 mmHg en el preoperatorio a 14 ± 1 mmHg en el posoperatorio, con una disminución de la medicación del 50 %. Resultados similares mostraron Dada y otros,10 al experimentar un cambio de 27,1 ± 1,55 mmHg a 13,2 ± 1,12 mmHg, pero con menos dependencia del tratamiento médico, pues a los 12 meses se encontró que el 86,3 % de los casos no empleaba medicación tópica.
En la presente serie de casos se identificó, además, que la amplitud del ángulo y la ausencia de SAP se relacionan con la reducción de la PIO, cuestiones que favorecen la salida fisiológica del humor acuoso; pero vale destacar que estas condiciones por sí solas no son suficientes. El tiempo de evolución del proceso produce una falla irreversible de la malla trabecular que no permite un descenso adecuado.20 Este aspecto explica la razón de porqué los casos con GCAP tienden a experimentar menos reducción de la PIO que los casos con CAP o SCAP. Además, justifica los resultados obtenidos, ya que la intervención temprana logró que la variación de la PIO fuera significativa en todos los casos, independientemente de los valores preoperatorios, y se observaron valores basales posoperatorios semejantes, tanto en los pacientes con PIO menores de 30 mmHg, como en aquellos que presentaban valores superiores; por consiguiente, el mayor porcentaje de reducción lo experimentó este segundo grupo.
La PIO preoperatoria, los cambios angulares, la presencia de SAP y la amplitud de la cámara anterior han sido asociadas a los valores posoperatorios de PIO entre los 6 meses y hasta 3 años después del proceder,13,21,22 incluso algunos autores23 han determinado fórmulas predictoras de PIO a punto de partida de estos resultados; sin embargo, el factor común en todos los estudios revisados lo constituye la PIO previa. Vale destacar que la mayoría de estos autores encontraron una asociación negativa; o sea, mayores valores de PIO previa se asociaron a menor reducción, dada la presencia de SAP y de daño trabecular, lo que difiere de este estudio. Téngase en cuenta, además, que la mayoría de los trabajos que avalan el efecto hipotensor de la facoemulsificación se desarrollan en casos con GCAP.
Los actuales resultados demuestran que la extracción del cristalino en estadios iniciales de la enfermedad o de formas clínicas precoces (CAP) garantiza que el efecto hipotensor del proceder se perpetúe en el tiempo, pues permite que se elimine de forma temprana el contacto iridocorneal existente, aumente la amplitud del ángulo camerular y disminuya la formación de SAP.
Para lograr este objetivo queda justificado que no necesariamente hay que esperar a presentar un daño glaucomatoso o una catarata asociada para someter al paciente a este proceder. Es precisa una intervención precoz. Las complicaciones en la facoemulsificación de un cristalino transparente, aunque no impredecibles, son poco probables si se realiza el proceder por un cirujano hábil y experimentado. Las complicaciones siempre serán mínimas comparadas con los beneficios, no solo en cuanto a compensación de la PIO y la no progresión de la enfermedad, sino también en cuanto a parámetros visuales y psicofísicos, aspectos que han sido estudiados por otros autores.24
En conclusión, la facoemulsificación del cristalino transparente en pacientes con cierre angular primario produce variación significativa de la presión intraocular, y se relaciona una mayor reducción de esta si es mayor la presión intraocular preoperatoria y menor la presencia de sinequias anteriores periféricas.