Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Cirugía
versión On-line ISSN 1561-2945
Rev Cubana Cir v.37 n.1 Ciudad de la Habana ene.-abr. 1998
Servicio de Neurocirugía
Abscesos espinales epidurales. Tratamiento combinado médico-quirúrgico. A propósito de 4 casos
Dr. Angel Lacerda Gallardo, Dr. Oilén Hernández Guerra1 y Dr. Julio Díaz Agramonte11 Especialista de I Grado en Neurocirugía.
RESUMEN
Los abscesos epidurales espinales (AEE), constituyen una enfermedad de presentación poco frecuente en la atención neuroquirúrgica de nuestro medio, con una morbilidad por déficits neurológicos muy elevada, si las medidas terapéuticas precisas no se toman con celeridad. Esta afección debe ser objeto de estudio, ante todo paciente que la manifieste con dolor en región dorso-lumbar, déficit neurológico y fiebre. Se muestran a 4 pacientes con AEE no tuberculosos, ni relacionados con procedimientos quirúrgicos, 2 al nivel lumbar y 2 con inclusión de la región dorso-lumbar, de los cuales 3 presentaron una mala recuperación posoperatoria (entre ellos un fallecido), y uno se recuperó completamente, lo que evidencia la necesidad de tomar una conducta enérgica, desde que se sospeche el diagnóstico. Los autores consideran que la combinación de un tratamiento quirúrgico y médico enérgicos, desde que se comprueba el diagnóstico, independientemente de la severidad del cuadro, es la única garantía de una recuperación adecuada.Descriptores DeCS: ENFERMEDADES DE LA COLUMNA VERTEBRAL/cirugía; ENFERMEDADES DE LA COLUMNA VERTEBRAL/quimioterapia; ABSCESO/cirugía; ABSCESO/quimioterapia; ANTIBIOTICOS/uso terapéutico.
Los abscesos epidurales espinales (AEE), constituyen una afección poco frecuente en los servicios de neurocirugía,1 a pesar de que es el problema clínico que evoluciona con efecto de masa espinal, de origen infeccioso, más comúnmente hallada.2
La incidencia de los AEE ha sido reportada entre 0,83 por cada 10 mil pacientes ingresados,1 y 0,2 a 1,2 por cada 10 mil enfermos,3,4 y en edades pediátricas, se han reportado poco más de 90 casos.5 En nuestro medio, ésta es una entidad rara en la atención neuroquirúrgica y los resultados obtenidos dependen en gran medida, de la celeridad con que se disponga el tratamiento.
El tratamiento de los AEE es tan discutido como su patogénesis, por lo que hemos decidido reportar a 4 pacientes a los que se les practicó un sistema de tratamiento agresivo, dónde se combinaba la cirugía espinal de urgencia con una terapéutica médica intensiva, metodología que consideramos de elección con vistas a obtener mejores resultados.
REPORTE DE CASOS
Caso 1Paciente del sexo masculino de 10 meses de edad, con antecedentes de salud y desarrollo psicomotor adecuados para su edad, que inicia su cuadro con una vejiga neurógena y debilidad de la fuerza muscular en ambos miembros inferiores (MsIs); a los 15 días se instala toma del estado general y aparecen fiebre y signos meníngeos, lo que empeora el defecto motor, hasta la paraplejía fláccida, con trastornos esfinterianos asociados. Al examen general no se destacan lesiones cutáneas y se detecta poro dérmico lumbo-sacro; los reflejos osteotendinosos (OT) y cutaneomucosos (CM) estaban abolidos.
Informe del laboratorio: Marcada leucocitosis por predominio de polimorfonucleares
Radiografía de columna lumbo-sa-cra (LS): Espina bífida de L5. Punción lumbar (PL): Salida de material purulento por el trocar del que se toma una muestra para cultivo y antibiograma.
Tomografía axial computadorizada (TAC) lumbar: Anormal, con imagen de absceso epidural espinal, además se detecta imagen de lesión sólida epidural e intradural lumbar (figs. 1 y 2).
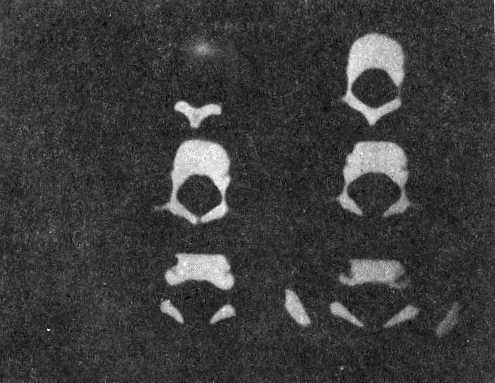

a) Quiste epidermoide extra e intradural
b) Absceso epidural
c) Soma o cuerpo vertebral
d) Proceso transverso
Se interviene quirúrgicamente y se demuestra AEE lumbar y gran quiste dermoide epidural e intradural lumbar, con abundante material sebáceo y cabellos en su interior. Se realizó drenaje del absceso y lavado amplio del espacio epidural con suero y antibiótico, también se efectuó apertura dural y exéresis del quiste, que también estaba abscedado.
Se inicia tratamiento antibiótico agresivo parenteral y se procede a la irrigación continua epidural a través de sondas, con gentamicina.
Se aisló un Estafilococo aureus y un Enterobacter spp en el cultivo.
La evolución del paciente es tórpida y 10 días después fallece en estado de shock séptico.
Caso 2
Paciente femenina de 69 años de edad, con antecedentes de diabetes mellitus, que manifiesta el inicio de su enfermedad con cuadro febril de 13 días de evolución, con posterior aparición de dolor lumbar intenso que no cedía con analgésicos. Se indican bloqueos espinales lo que empeora el dolor, que se irradia a los MsIs.
Examen general: Dolor intenso a la palpación de la región lumbar, arreflexia OT en MsIs. Lasègue positivo a 5 grados en MsIs, Bragard positivo bilateral, no hay trastornos esfinterianos, nivel sensitivo en metámera L2.
Informe del laboratorio: leucocitosis por predominio de polimorfonucleares.
Eritrosedimentación: 40 mm.
Radiografía simple de columna LS: Escoliosis de concavidad izquierda.
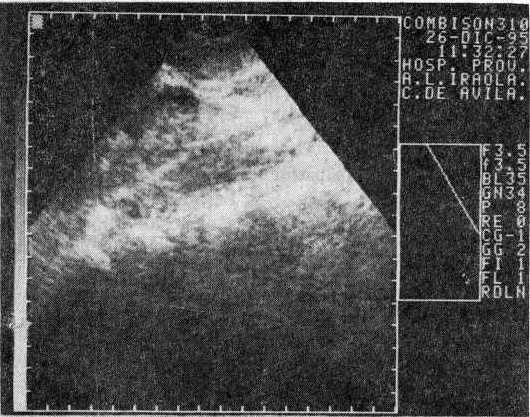
Ecografía abdominal y lumbar: Hepatomegalia e imagen compleja de aspecto líquido en el músculo psoas izquierdo de 70 x 32 mm, muy próxima a la columna lumbar (fig. 3).
PL: Salida de material purulento por el trocar de punción. Se realizó laminectomía exploradora lumbar y se evacuó absceso epidural donde se apreciaron signos de osteomielitis en el arco posterior. Se lava el espacio con suero y antibiótico; se inicia tratamiento antibiótico parenteral y se realiza irrigación continua epidural por sonda con amikacina. Se aisló un Estafilococo aureus. La evolución de la paciente es favorable y a los 6 meses en la reconsulta ésta se encuentra asintomática y asignológica.
Caso 3
Paciente masculino de 22 años de edad, que presenta dolor lumbar intenso de 8 días de evolución luego de un esfuerzo físico intenso. Se indica tratamiento con acupuntura lo que empeora el cuadro.
A los 11 días se instala paraparesia que progresa rápidamente hacia la paraplejía fláccida. Al examen general en ese momento, se demuestran lesiones cutáneas sépticas en miembros superiores (MsSs), nivel sensitivo en metámera L1, hipoestesia en silla de montar, arreflexia OT y cutaneomucosa en MsIs y región perineal. Trastornos vasomotores en MsIs. A los 14 días aparece fiebre y rigidez nucal y se mantiene sin modificaciones el cuadro neurológico.
Informe del laboratorio: Leucocitosis por predominio polimorfonuclear: Hiperglicemia.
Radiografía simple de columna LS: Normal.
PL: Síndrome del canal seco.
Mielografía lumbar: Imagen de compresión de la bala de contraste al nivel D11-L1 (fig. 4). Se somete a laminectomía exploradora dorso-lumbar, y se evacua absceso epidural; además aparecen signos de osteomielitis en el arco posterior. Lavado amplio del espacio con suero y antibiótico. La duramadre continúa tensa, por lo que se procede a su apertura, donde se encuentra aracnoiditis adhesiva dorso-lumbar. Se realiza lisis de quistes aracnoideos que disminuyen la tensión intradural.

Líquido cefalorraquídeo (LCR) claro y transparente. Se inicia terapia parenteral con antibióticos y se comienza irrigación continua epidural con antibióticos. En el cultivo creció: Estafilococo aureus y Klebsiella spp. La evolución del paciente es satisfactoria, aunque mantiene déficit neurológico.
Caso 4
Paciente masculino de 18 años de edad, con antecedentes de asma bronquial, que presenta cuadro de dolor lumbar y fiebre de 7 días de evolución, por lo que se inicia PL, la cual es fallida. Se instituye antibioticoterapia y a los 10 días aparece paraparesia que progresa rápidamente hacia la paraplejía fláccida. Al examen general se constata furúnculo abscesado del MS izquierdo, arreflexia OT en MsIs, reflejo anal y cremasteriano presentes, nivel sensitivo en metámera D11, dolor intenso a la palpación dorso-lumbar, estertores húmedos en ambos pulmones.
Informe del laboratorio: Leucocitosis por predominio de polimorfonucleares.
Radiografía simple de tórax AP: Bronconeumonía.
Radiografía simple de columna dorso-lumbar: Normal.
Ecografía lumbar: Imagen de 80 mm a una profundidad de 41 mm de la piel, en región lumbar izquierda, hepato-esplenomegalia moderada.
Mielografía lumbar: Síndrome del canal seco, imagen de compresión epidural de la bala de contraste, en anillo de servilleta al nivel D11-L1 (fig. 4). Se efectuó laminectomía exploradora dorso-lumbar y se evacuó absceso epidural a este nivel, sin tejido de granulación. Se realiza lavado amplio con suero y antibióticos del espacio epidural y se inicia irrigación continua con antibiótico de este espacio a través de sondas; se comienza terapéutica antibiótica por vía parenteral. El paciente tiene una evolución satisfactoria, aunque mantiene déficit neurológico. En el cultivo se evidenció: Estafilococo aureus y Acinetobacter calcoaceticus
DISCUSIÓN
En nuestro medio el manejo neuroquirúrgico de los AEE, es generalmente tardío y los pacientes llegan a nuestros servicios en la fase crónica de la evolución, cuando ya se han instalado déficits neurológicos, lo que determina que los resultados no sean los más halagadores. Existen reportes sobre el tratamiento conservador de los AEE, con antibioticoterapia en estadios iniciales de la evolución en los cuales se obtuvieron resultados favorables.6-9 En 3 de nuestros pacientes el tratamiento agresivo se inició luego de la instalación de los déficits neurológicos, por ello la alta morbilidad por déficits, que incluyó el fallecimiento de uno de los pacientes.El mecanismo por el cual los AEE producen déficits neurológicos es incierto, aunque se ha planteado que está en relación con el efecto mecánico o con un fenómeno vascular del tipo de la isquemia o del infarto del cordón espinal, relacionado con trombosis, tromboflebitis y vasculitis o endotoxinas relacionadas con la infección. Este mecanismo vascular es el más aceptado por numerosos autores,1,2,10 con el cual nos solidarizamos, pues en la totalidad de los casos intervenidos quirúrgicamente por nuestro grupo, el volumen de pus acumulado en el espacio epidural, no fue lo suficientemente voluminoso como para explicar un síndrome de compresión medular, además el comienzo de los déficits neurológicos ha sido abrupto, para remedar el perfil vascular en la forma de aparición de los cuadros. Este hecho ha sido corroborado anatomopatológicamente.3
El tratamiento de elección que sugerimos es el quirúrgico, combinado con una terapéutica médica agresiva, acorde con la evolución clínica del paciente en el posoperatorio y los resultados de los cultivos y antibiogramas. Estamos totalmente de acuerdo con Black y Carey,10 quienes plantean que el diagnóstico de un AEE constituye una emergencia neuroquirúrgica. La laminectomía descompresiva de uno o varios niveles, seguida de lavado amplio del espacio epidural, y colocación de sondas de drenaje para irrigación continua de antibióticos, es el método preconizado en la actualidad,3,4,10-12 y es el utilizado por nuestro equipo de trabajo.
El germen más frecuentemente reportado fue el Estafilococo aureus en el 60 al 80 % de los casos,13 partiendo de focos sépticos a distancia localizados en la piel, tejidos blandos, caries dentales, endocarditis bacteriana, infecciones respiratorias y urinarias, y fue la vía de infección más frecuente, la hematógena.1-4,10-13 También se han descrito otros gérmenes, sobre todo gramnegativos y otras vías de infección, tales como: procedimientos cerrados (anestesia epidural), otras inyecciones locales para el tratamiento del dolor, etcétera.1
En nuestros casos el Estafilococo aureus se aisló en los 4 pacientes, en 2 asociados con un gramnegativo, lo que coincide con lo anteriormente expresado. En cuanto a la vía de infección vemos que en un paciente se produjo por contigüidad (poro dérmico), en otro por un mecanismo directo de contaminación, tras bloqueos espinales y en los restantes, aunque no se demostró con hemocultivo, la vía hematógena fue sospechada, por la existencia de lesiones cutáneas sépticas en la piel de los MsSs, sin relación causa-efecto entre otro proceder de la práctica médica, con la aparición de los síntomas, lo cual coincide con la literatura médica revisada.1-4,10-13
El diagnóstico por comprobación directa a través de la salida de pus por el trocar de PL se produjo en 2 casos, uno de ellos confirmado además por TAC (fig.1), mientras que la mielografía lumbar fue determinante en los restantes (fig.3). La radiografía simple puede ser orientadora, aunque no suele ser de gran ayuda, lo que se reporta por otros autores,3,4,8 no obstante, recientemente se ha publicado el hallazgo de alteraciones en ellas de hasta el 65 %.12 La MELO-TAC y la RMN son los exámenes de elección, sin grandes diferencias entre ellos.11,14,15
Los AEE se informan con una elevada mortalidad, así Baker en 1975,3 reportó el 18 %; Del Curling,11 el 7 %, mientras Danner8 y Hlavin,12 comunican más de 20 %, lo que se corresponde con nuestros resultados, donde la mortalidad alcanza el 25 %. A partir de estos resultados es que sugerimos la utilización de un método agresivo de tratamiento de los AEE como única vía para disminuir la elevada morbilidad y mortalidad presentada por esta entidad en la práctica neuroquirúrgica.
SUMMARY
The spinal epidural abscesses (SEA) are rarely seen at the neurosurgical services of our environment. The morbidity due to neurological deficits may be elevated if the therapeutic measures are not taken fast. This affection must be studied whenever the patient presents pain in the dorsolumbar region, neurological deficit and fever. 4 patients with non tuberculous spinal epidural abscesses and with no previous surgical procedures are presented. 2 had them at the lumbar level and 2 with inclusion of the dorsolumbar region. 3 of them had a bad postoperative recovery (1 died), and the other one recovered completely, which shows the necessity of following an energetic conduct since the diagnosis in suspected. The authors consider that the combination of a dynamic medical and surgical treatment since the diagnosis is confirmed, independently of the severity of the clinical picture, is the only way to guarantee and adequate recovery.Subject headings: SPINAL DISEASES /surgery; SPINAL DISEASES/drugs therapy; ABSCESS/surgery; ABSCESS/drugs therapy; ANTIBIOTICS/therapeutics use.
REFERENCIAS BIBLIOGRÁFICAS
- Guridi J, Gil JL, Ollier J, Uriz J, Aguilera F. Abscesos epidurales espinales. Tratamiento conservador. A propósito de 3 casos. Neurología 1993;8(4):152-5.
- Mc Lean JM, Rust MS, Palagallo GL, Henderson JP, Kimm JA. Acute myelopathy: a review. Neurosurg 1996;6(3):208-24.
- Baker AS, Ojeman RG, Swartz MN, Richardson EP. Spinal epidural abscess. N Engl J Med 1975;293: 463-8.
- Heusner AP. Nontuberculous spinal epidural infection. N Engl J Med 1948;239:845-54.
- Jacobsen FS, Sulivan B, Spinal epidural abscess in children. Review. Orthopedics 1994;17:1131-7.
- Messe HD, Lenchner GS, Burst J. Lumbar spinal abscess managed conservatively. Case report. J Neurosurg 1977;46:825-9.
- Leys D, Lesom F, Viaud C. Decreased morbidity from acute bacterial spinal epidural abscess using computed tomography and nonsurgical treatment in select patients. Ann Neurol 1985;17:350-5.
- Danner RL, Hartman BJ. Update of spinal epidural abscess: 35 cases and review of the literature. Rev Infect Dis 1987;9:265-74.
- Wheeler D, Keiser P, Rigamonti D, Keay S. Medical management of spinal epidural abscess: case report and review. Clin Infect Dis 1992;15:22-7.
- Black P, Carey ME. Focal infections of the central nervous system, skull an spine. En: Grossman RG, Ed. Principies of neurosurgery. New York: Raven Press; 1991:207-9.
- Del Curling O, Gower DJ, Mc Whorter J. Changing concepts in spinal epidural abscess: a report of 29 cases. Neurosurgery 1990;27:185-92.
- Hlavin ML, Kaminski H, Ross J, Ganz E. Spinal epidural abscess: a ten-year perspective. Neurosurgery 1990;27:177-84.
- Pons VG. Acute bacterial infections of central nervous system. Edimburgh, Londres: Editorial Churchill Livingstone;1995:682-5.
- Angtuaco E, Mc Connell J, Chadduck WMR. Imaging of spinal epidural sepsis. Radiology 1987;165:411.
- Bertino RE, Porter BA, Stimac GR. Imaging spinal osteomyelitis and epidural abscess with Short T1 inversion recovery (STIR) AJNR 1988;9:563-4.
Dr. Angel Lacerda Gallardo. Calle Martí No 11, entre Independencia y Libertad, municipio Ciego de Ávila, provincia Ciego de Ávila, CP 65 400, Cuba.














