Introducción
La timectomía continúa como la piedra angular en el tratamiento de timomas y miastenia grave (MG), mientras que la timectomía transesternal extendida ha sido el tratamiento de referencia para la resección de timomas, con o sin MG, y en el tratamiento de la MG no timomatosa.1 La timectomía transesternal extendida puede extirpar el timo, confiablemente, y la mayor parte de los tejidos adiposo y tímico aberrante, con morbilidad y mortalidad aceptables.1) La MG adquirida es un trastorno de la transmisión neuromuscular, causado por la unión de autoanticuerpos con los componentes de la placa neuromuscular, más frecuentemente con el receptor de acetilcolina (RAC). La incidencia fluctúa entre 0.3 y 2.8 por 100 000 habitantes2 y se estima que afecta más de 700 000 personas en el mundo. Sin embargo, los cambios en los cuidados intensivos, el apoyo ventilatorio y la introducción del tratamiento inmunosupresor también han mejorado la evolución clínica de la enfermedad y los resultados en el tiempo.3
En un ensayo clinico reciente, aleatorizado, internacional y multicéntrico, diseñado con el objetivo de determinar si la timectomía combinada con la inmunosupresión estandarizada sería superior a la inmunosupresión sola, se confirmaron los beneficios de la resección en pacientes con miastenia grave no timomatosa, aunque en estos casos la timectomía se ha convertido en el método estándar a pesar de la falta de un buen ensayo clínico prospectivo.4
Después de tres años, los enfermos sometidos a la timectomía tenían un promedio menor del índice cuantitativo de MG, necesitaron menos prednisona o inmunosupresión adicional, además de menos hospitalizaciones por recaídas.1
Las técnicas de acceso, recientemente reportadas: timectomía transcervical extendida, timectomía por mínimo acceso (toracoscópica o robótica) y transcervical y transesternal combinadas, se añaden a la clásica transesternal. Independientemente de la técnica usada, el objetivo de la cirugía es resecar todo el tejido tímico posible
En la MG sin timoma, la timectomía se realiza como opción para potencialmente:
evitar o disminuir la dosis o duración de la inmunoterapia,
si no hay respuesta inicial a la inmunoterapia o,
si se presentan efectos adversos intolerables con los fármacos prescritos. Debido al retraso importante del efecto que presenta el tratamiento preoperatorio, la timectomía es un proceder electivo. Esta intervención debe ser realizada en pacientes estables y con las condiciones adecuadas para soportar el procedimiento, donde el dolor postoperatorio y los factores mecánicos pueden limitar la función respiratoria.5
En el Hospital “Hermanos Ameijeiras” hay una larga tradición (desde 1965) con el tratamiento de esta enfermedad, tanto por métodos clínicos como quirúrgicos. Hasta el año 2014 se realizaba la timectomía simple. A partir de esa fecha introdujimos la timectomía extendida; en dos de los casos mediante videotoracoscopia. Las demás se realizaron mediante una cervicotomía baja y esternotomía.
El objetivo de los autores fue evaluar los resultados quirúrgicos inmediatos, obtenidos con la timectomía extendida en pacientes con miastenia grave timomatosa y no timomatosa.
Métodos
Se realizó un estudio observacional, prospectivo y descriptivo para evaluar los resultados postoperatorios inmediatos de 21 pacientes consecutivos intervenidos por MG, por el grupo de cirugía torácica del Hospital Universitario Clínico Quirúrgico “Hermanos Ameijeiras” entre junio de 2015 y mayo de 2020. Los datos fueron obtenidos de una base de datos prospectiva en Microsoft Access. No hubo exclusiones. Se revisó la literatura actualizada en Infomed, MEDLINE, MEDIGRAPH y se seleccionaron, principalmente los publicados en los últimos cinco años y trataran los resultados de la timectomía transesternal extendida comparada con otras técnicas quirúrgicas. Las variables estudiadas fueron edad, sexo, lesiones tímicas asociadas y resultados inmediatos: complicaciones y mortalidad. Los resultados se expusieron en tablas; en números relativos (%) y absolutos. Se consideraron complicaciones postoperatorias inmediatas, las que ocurrieron en los 30 días siguientes a la operación.
Resultados
Entre los años 2015 y 2019 fueron intervenidos 21 pacientes con el diagnóstico de MG. La paciente de mayor edad, al momento de la operación, tenía 67 años y el más joven 20. El 71,4 % se encontraba en edades superiores a los 40 años y solo 6 (28,6 %) eran menor de 30 años. El 76,2 % correspondió al sexo femenino y el 23,8 % al masculino.
Solo tres enfermos (14,3 %) presentaron complicaciones. Uno sufrió dos: enfisema subcutáneo y septicemia. Las otras fueron fiebre (1) e infección superficial de la herida (1). No hubo fallecidos.
En la tabla 1 se exponen los datos de la edad y el sexo de los pacientes. Se observa el predominio absoluto del sexo femenino (76,2 %) sobre el masculino (23,8 %). Quince enfermos (57,1 %) tenían más de 40 años de edad.
Tabla 1 Distribución de los pacientes según edad y sexo
| Grupo de edad | Femenino | Masculino | Total | % |
|---|---|---|---|---|
| 19-30 | 2 | 1 | 3 | 14,3 |
| 31-40 | 3 | - | 3 | 14,3 |
| 41-50 | 4 | 1 | 5 | 23,8 |
| 51-60 | 5 | - | 5 | 23,8 |
| > 60 | 2 | 3 | 5 | 23,8 |
| Total | 16 | 5 | 21 | 100,0 |
En la tabla 2 se observa que en todos los casos el timo era anómalo. La lesión asociada con la MG fue el timoma (12 casos), hiperplasia tímica (8 casos) y restos tímicos. Tres enfermos tuvieron complicaciones (uno de ellos dos) que correspondieron a enfisema subcutáneo y enfisema (1), fiebre postoperatoria (1) e infección superficial de la herida (1).
Tabla 2 Diagnóstico y complicaciones
| Diagnóstico | No. de casos | % |
|---|---|---|
| MG timoma | 12 | 57,1 |
| MG hiperplasia | 8 | 38,1 |
| MG restos tímicos | 1 | 4,8 |
| MG/hiperplasia (1) | Enfisema subcutáneo y septicemia (UCI) | |
| MG/timoma (1) | Fiebre postoperatoria | |
| MG/restos tímicos (1) | Infección superficial de la herida |
Discusión
La timectomía transternal extendida ha sido el tratamiento de referencia para la resección de timomas, con o sin MG, y en el tratamiento de la MG no timomatosa.6 Recientemente, se han reportado nuevas técnicas para el acceso quirúrgico: cirugía torácica videoasistida (CTVA) y timectomía extendida transcervical, que pueden tener eficacia similar en el tratamiento de la MG no timomatosa. Independiente de la técnica que se use, el propósito es extirpar todo el tejido tímico posible. Así, con la timectomía transesternal extendida se puede resecar, confiablemente, el timo y la mayoría del tejido adiposo mediastinal con tejido tímico accesorio y con morbilidad y mortalidad aceptables.1)
La esternotomía media es un acceso óptimo para la timectomía, proporciona una exposición excelente para la exéresis completa del tejido graso (un aspecto crucial para el tratamiento de la MG) incluso en presencia de invasión de órganos adyacentes como pulmones y grandes vasos.6 Las ventajas de esta vía de acceso incluye: la rapidez para la apertura y el cierre, la conservación de los músculos torácicos principales y la disminución relativa del dolor postoperatorio.
En el Hospital “Hermanos Ameijeiras”, entre el año 2002 y el 2007 se realizaron 52 timectomías. De ellas 33 (63,5 %) correspondieron a la asociación de la MG con hiperplasia tímica, 13 (25,0 %) con timomas y, en seis (11,5 %) el timo era normal.7 En el estudio actual, hubo predominio de la asociación de la MG con timoma y, en todos los casos el timo presentaba anomalías. Según Gilhus,8 los timomas representan del 10 % al 12 % anomalías de la glándula.
Aunque se señala un comportamiento bimodal, con predominio de las mujeres alrededor de los 30 años y de los hombres entre los 50 y 60 años,9 la casuística actual demostró una mayor frecuencia del sexo femenino en ambos grupos etarios, que podría explicarse por el tamaño de la muestra. Asimismo, el mayor número de pacientes miasténicos con timomas, podría estar en relación con la cantidad de enfermos tratados.
Como ya se vio, en la mayoría absoluta de los casos, el timo presenta diferentes anomalías,9 lo que sí coindice con nuestros resultados pues en todos se constataron lesiones: timoma, hiperplasia y, en un paciente, restos tímicos. El estudio histopatológico de piezas quirúrgicas ha demostrado el predominio de la hiperplasia tímica, hecho que apoya la teoría del rol inmunológico que posee el timo en la evolución de la MG y el éxito en la mejoría clínica que produce su extirpación. La proporción de la neoplasia epitelial tímica (timoma) fue superior a la de otras series.9
En el estudio de Pérez Nellar y otros,7 en 30 casos (16,7 %), tratados entre 2005 y 2007, hubo cinco pacientes complicados. Las complicaciones correspondieron a: crisis miasténica, infección de la herida, dehiscencia esternal, traqueobronquitis y atelectasia, un paciente cada una. En la casuística actual la frecuencia fue del 14,3 %, con solo una complicación grave: septicemia.
Técnicas quirúrgicas
El acceso quirúrgico debe proporcionar tanta resección como sea posible del tejido tímico ectópico sin dañar los nervios laríngeos recurrentes, vago izquierdo o frénicos. La lesión de uno o ambos nervios frénicos, en pacientes miasténicos, suele ser una catástrofe. Como se vio anteriormente, se usan cuatro vías principales de acceso para la timectomía:
Transcervical
Acceso mínimo (cirugía torácica videoasistida (CTVA) o robótica)
Transesternal
Combinada: transcervical y transesternal
La elección del acceso está guiada por la inclinación del equipo quirúrgico hacia la necesidad de extirpar todo el tejido tímico, en conjunto con la grasa mediastinal anterior y superior entre ambos nervios frénicos, desde los ligamentos tirotímicos, en la base del cuello, hasta los ángulos pericardiofrénicos en todos los pacientes con MG (Fig. 1).
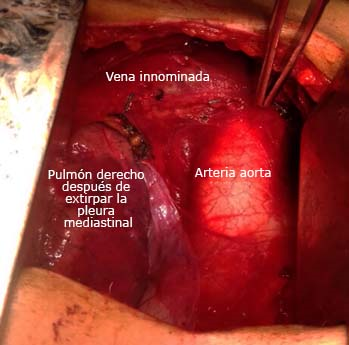
Fig. 1 Campo quirúrgico al finalizar la timectomía transesternal extendida. Fíjese que no hay tejido adiposo. Se identifican el pulmón derecho, la arteria aorta y la vena innominada izquierda con los agrafes para controlar las pequeñas venas tímicas.
El acceso robótico subxifoideo, popularizado por Suda y otros,9,10,11,12) sortea las limitaciones para observar los nervios frénicos. Sin embargo, es difícil la visualización y exéresis de las almohadillas grasas de los ángulos pericardiofrénicos. Por otro lado, es importante recalcar la obligatoriedad de resecar el tejido adiposo localizado detrás de la vena innominada izquierda, en el espacio entre la aorta y la cava, además de ambas pleuras mediastinales y la grasa acompañante (Fig. 2)
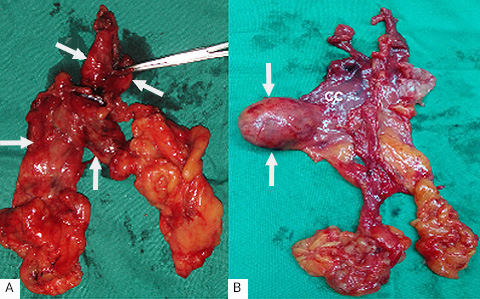
Fig. 2 A). Pieza quirúrgica correspondiente a una MG e hiperplasia tímica. Se observa el engrosamiento de los cuernos superiores (flechas simples). Las flechas gruesas señalan el cuerpo del timo engrosado, sobre todo la porción derecha. El resto es el tejido adiposo en conjunto con la pleura mediastinal. B). La imagen corresponde a la pieza de una MG y timoma. Las flechas señalan el timoma. Obsérvese la diferencia en el grueso de los cuernos y el cuerpo tímico en ambas piezas.
El método tradicional es la timectomía transesternal. Recientemente, se han propuesto diferentes vías menos invasivas, para el tratamiento de la MG y timoma en estadios I y II. En este aspecto, la timectomía transcervical, la CTVA y la timectomía robótica han ganado en aceptación.13 Sin embargo, el acceso transesternal todavía es la vía más ampliamente usada para la timectomía extendida.1 Se ha recomendado la timectomía máxima a través de una vía combinada transesternal y transcervical (procedimiento de Jaretzki) para eliminar la glándula y cualquier posible tejido tímico ectópico. La timectomía transesternal extendida permite realizar una disección de tal magnitud.3 Además, es óptima para la timectomía puesto que proporciona una exposición adecuada para extirpar completamente el tejido adiposo del cuello bajo y el mediastino; un punto crucial para el tratamiento de la MG incluso en presencia de invasión de órganos adyacentes como pulmón o grandes vasos.6
Los métodos de mínimo acceso, videoasistida o robótica constituyen igualmente alternativas efectivas a la timectomía transesternal y, por lo tanto, se deben tener en cuenta en pacientes con MG.14,15
Una preocupación señalada es el hecho de que la cirugía de mínimo acceso podría dejar tejido tímico en los campos peritímico y pericárdico. A pesar de que se señalan ciertas ventajas para estas técnicas, si la MG se asocia con un timoma es preferible usar la esternotomía.3) Todos los procedimientos permiten la resección extracapsular del timo y varían en la extensión de la grasa resecada, que puede contener focos de tejido tímico ectópico,3) que puede tener un efecto negativo sobre los resultados.
Entre las complicaciones, la infección en general y la mediastinitis en particular son las más frecuentes. Un aspecto de importancia es la lesión de nervios recurrentes y frénicos. Estos últimos tienen menor posibilidad de lesión con la timectomía extendida. Solo tres (14,3 %) de nuestros pacientes presentaron complicaciones postoperatorias y, de ellas, una fue grave. Comparados con los pacientes quirúrgicos sin MG, los miasténicos tienen mayores riesgos postoperatorios de neumonía (OR= 2,09; 95 % Ci: 1,65-2,65), septicemia (OR = 1,31; 95 % CI: 1,05-1,64), sangrado (OR = 1,71; 95 % CI: 1,07-2,72) y total de complicaciones (OR = 1,70; 95 % CI: 1,44-2,00).16) La frecuencia de las complicaciones fluctúa entre el 6 % y el 33 %.1
La timectomía transesternal extendida permite la resección del timo y la mayor parte de los tejidos adiposo y tímico aberrante, en el cuello y el mediastino. En pacientes tratados por equipos multidisciplinarios, experimentados en esta cirugía, las complicaciones y la mortalidad tempranas usualmente son favorables.














