Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Obstetricia y Ginecología
versión On-line ISSN 1561-3062
Rev Cubana Obstet Ginecol v.25 n.3 Ciudad de la Habana sep.-dic. 1999
Instituto Superior de Ciencias Médicas de La Habana. Facultad "Manuel Fajardo"
Policlínico "Puentes Grandes"
Estudio de algunos factores epidemiológicos en pacientes con citologías anormales
Dra. Flavia Milián Vega,1 Dr. José Fernández Alfonso,2 Dr. Roberto Rodríguez López3 y Dra. Teresa Rodríguez Fernández4RESUMEN: Se realizó un estudio comparativo, retrospectivo y descriptivo con elementos analíticos incorporados en el Policlínico "Puentes Grandes", con el objetivo de relacionar algunos factores epidemiológicos vinculados a la esfera ginecoobstétrica de las mujeres comprendidas entre 15 y 55 años de edad, con el resultado de su prueba citológica y comparar las proporciones que de estos factores exhibían mujeres con resultados citológicos anormales y normales. El 3,34 % de las mujeres en edad fértil residentes en el área estudiada presentaron algún grado de anormalidad en la citología cervico-vaginal, mientras que sólo 2 de ellas presentaron lesiones sugestivas de carcinoma in situ (0,09 %). El grupo de citologías anormales presentó proporciones significativamente mayores en mujeres con antecedentes de aborto provocado, utilización de anticonceptivos, múltiples compañeros sexuales, hábito de fumar, y enfermedades de transmisión sexual, especialmente el papiloma virus humano. El resultado de las citologías anormales estuvo mayoritariamente representado en aquellas que pudieran corresponder a lesiones de bajo grado.
Decriptores DeCS: FROTIS VAGINAL; CUELLO UTERINO/patología; FACTORES EPIDEMIOLOGICOS.
Uno de los logros de la medicina preventiva se puede decir que es la detección temprana del cáncer uterino. En la actualidad se acepta que el diagnóstico precoz de esta entidad pertenece a los problemas de importancia práctica que permiten lograr el mantenimiento de la salud y la capacidad de trabajo de la mujer.1
El cáncer de útero es, después del cáncer de mama, el que con más frecuencia afecta a la mujer, y su curabilidad depende fundamentalmente de su diagnóstico precoz.2
En nuestro país se realiza un programa de pesquisa nacional, de detección precoz del cáncer del cérvix, para lo que se realiza citología a toda paciente por encima de 25 años y más. Ante un resultado anormal, la mujer pasa de inmediato a la consulta de patología de cuello, donde es atendida minuciosamente a fin de establecer un diagnóstico y tratamiento adecuados de las lesiones premalignas y malignas del cuello en estadio curable de la enfermedad. [Villarrojo R. Algunos aspectos epidemiológicos en el cáncer cervicouterino. Tesis de grado No. 5682, 1990.] [Programa Nacional de Detección precoz del cáncer cervicouterino. Sistema de Información estadística. Ministerio de Salud Pública de Cuba, 1994.]
Estudios clínicos prospectivos han demostrado que las displasias dejadas evolucionar espontáneamente se transforman en carcinoma in situ en un 30 a 36 % de los casos, y aunque la causa de este cáncer se desconoce, se invocan algunos factores predisponentes.3-7[Depestre Mejías. Estudio de 246 pacientes con citología sospechosa y 147 con citologías positivas. Tesis de Grado No. 3882.] [García Pérez MG. Las relaciones sexuales y su correspondencia con el cáncer cervicouterino. Tesis de Grado No. 7090,1989.] [José Fan Seni. Carcinoma del cuello uterino. Resultados de un estudio sobre 100 casos en el hospital ginecoobstétrico "Mariana Grajales". Tesis de Grado No. 4756,1982.] [León Cruz. Papiloma virus humano en el cérvix uterino. Tesis de Grado No. 6478.1987.]
La actividad sexual parece estar positivamente correlacionada con la enfermedad, y el coito a una edad temprana constituye un factor de riesgo según algunos autores.1,4 Se afirma que el cáncer del cérvix es 4 veces más frecuente entre las prostitutas que entre las otras mujeres, y es excepcional entre las solteras; de modo que la existencia de múltiples compañeros sexuales parece estar relacionada con la aparición de la enfermedad. Esto sugiere la existencia de un agente infeccioso de transmisión sexual como causa principal: los virus, particularmente el virus del herpes simple tipo 2, al que se le atribuye con mayor firmeza una acción oncogénica por acción mutagénica viral.
También es importante el papel que juega el papiloma virus humano, especialmente los tipos 16,18,31,33,35, aunque se conocen 70 tipos diferentes muy estudiados como cofactores en la etiología del cáncer.
MÉTODOS
Se realizó un estudio comparativo, retrospectivo para relacionar algunos factores epidemiológicos vinculados a la esfera ginecoobstétrica de las mujeres comprendidas entre 15 y 55 años de edad, con el resultado de su citología y comparar proporciones que de estos factores exhibían mujeres con resultados citológicos normales y anormales.El universo de estudio estuvo constituido por el conjunto de mujeres entre las edades señaladas registradas en los 15 consultorios del médico de la familia del área del policlínico de Puentes Grandes, en el período comprendido desde 1992 hasta 1996, que resultó ser alrededor de 2 092 mujeres.
La muestra utilizada fue de 325 mujeres y en ella se incluyeron las pacientes que habían tenido citologías con resultados anormales y habían sido seguidas en la consulta de patología de cuello del Hospital "Ramón González Coro" (70 mujeres). Se incluyeron igualmente 255 mujeres (complemento de 70 respecto de las 325 estimadas como el tamaño muestral).
RESULTADOS
La figura 1 presenta la distribución de los grupos en cuanto al número de abortos provocados.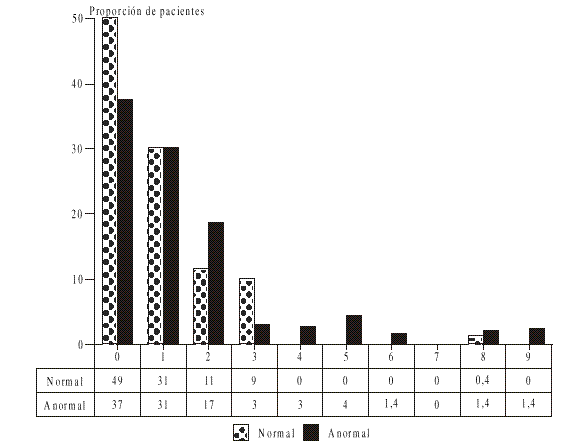
FIG. 1. Citología y abortos provocados. Policlínico Puentes Grandes, 1992-1996.
Casi la mitad del total de las mujeres pertenecientes al grupo cuyos resultados fueron normales, refieren ausencia de abortos provocados (48,89 %). La cantidad de mujeres del grupo de estudio refieren que esta ausencia es menor: 37,14 %, o sea que el 51,11 % de los casos incluidos en el grupo de resultados normales y el 62,86 % de los incluidos en el de resultados citológicos anormales refieren el antecedente de al menos un aborto provocado.
Casi el 50 % de las mujeres con citologías normales refieren no haberse realizado nunca un aborto provocado, mientras que esa frecuencia no llega al 40 % en el grupo con citologías anormales.
La figura 2 presenta la multiplicidad de compañeros sexuales como variable bajo análisis.
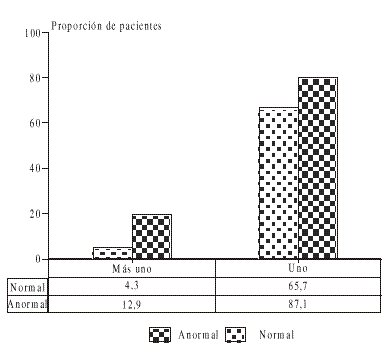
FIG. 2. Múltiples compañeros sexuales y citología. Policlínico Puentes Grandes, 1992-1996.
Menos del 5 % de las mujeres pertenecientes al grupo con citología normal refirieron tener más de un compañero sexual, mientras que casi el 13 % de las del grupo patológico refirió este hecho.
La figura 3 presenta los resultados relativos al hábito de fumar en la muestra: alrededor del 20 % del grupo con citología normal refiere el hábito de fumar, mientras que casi el duplo (38,47 %) del grupo con citología anormal lo refiere.
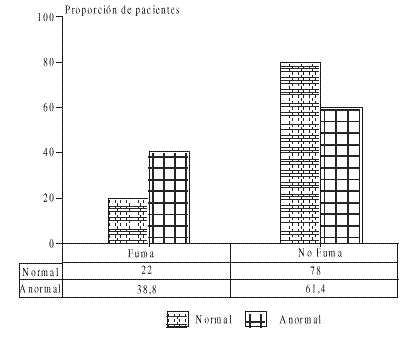
FIG. 3. Hábito de fumar y citología. Policlínico Puentes Grandes, 1992- -1996.
En este resultado coincidimos con Brinton quien señala que en el moco cervical de las fumadoras se ha encontrado la nicotina en concentraciones más elevadas que en el suero. Cita este autor a Holly y otros, quienes en 1986 identificaron una sustancia mutágena que se encuentra en el humo de los cigarrillos, condensada en el moco cervical de las fumadoras.
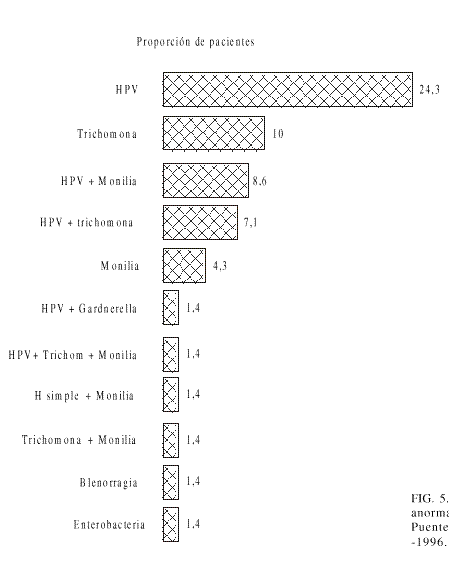
Las figuras 4 y 5 presentan las enfermedades de transmisión sexual con respecto a la citología.
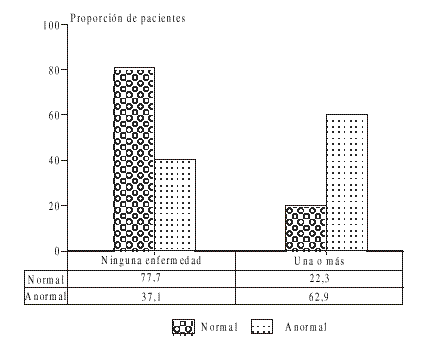
FIG. 4. Enfermedades de transmisión sexual y citología. Policlínico Puentes Grandes, 1992-1996.
FIG. 5. ETS en citologías anormales. Policlínico Puentes Grandes, 1992-1996.
La proporción de mujeres que presentaron 1 o más enfermedades de transmisión sexual en el momento de su prueba citológica fue menor en el grupo cuyas citologías fueron encontradas negativas (poco más del 20 %) que en el grupo que presentó algún resultado patológico en la citología, algo más del 60 %.
La clasificación de estas ETS también difieren, pues el grupo control muestra sólo 2 enfermedades, trichomonas y monilias; el 15 % del total de mujeres que refirieron ETS en el grupo con citologías normales (39 mujeres) padecieron trichomonas, el 7 % (18 mujeres), monilia. Esta situación es muy diferente en el grupo con citologías anormales, donde se observan 9 categorías diferentes, además de trichomonas y monilias: a veces se presenta un solo germen y otras veces una combinación de ellos.
Un resultado altamente significativo fue la producción de papiloma virus humano (HPV), como germen único, que se presentó en un grupo de citologías anormales (17 casos de los 70 incluidos en ese grupo tuvieron HPV, mientras que ninguno de los incluidos en el grupo de citologías negativas lo presentó).
La oncogenicidad del HPV parece suficientemente demostrada no sólo por las teorías etiopatogénicas descritas, sino también por datos estrictamente epidemiológicos: indicios de la infección por HPV en extensiones citológicas y biopsias estudiadas restrospectivamente; asociación entre HPV y neoplasia cervical, 7 veces superior en mujeres con neoplasia intraepitelial cervical (NIC) y cáncer del cuello que en grupo control,6 progresión maligna de condilomas preexistentes, perfiles epidemiológicos semejantes de la infección de HPV y la neoplasia cervical; presencia de mitosis atípicas en condilomas vulgares y evolución progresiva en estos casos hacia NIC y aparición de anticuerpos IgG específicos en diversos grupos de población afectos de HPV.
La figura 6 muestra la distribución del grupo estudio según citología anormal y edad.
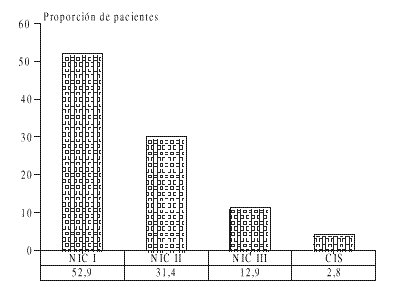
FIG. 6. Resultado de la citología anormal. Policlínico Puentes Grandes, 1992-1996.
Vemos que 37 de las 70 pacientes presentaron neoplasia intraepitelial cervical ligera (NIC I) (52,86 %) y que la mayor parte de ellas tenían entre 25 y 39 años para un 67,57 %).
El resultado neoplasia intraepitelial cervical moderada (NIC II) lo presentaron 22 pacientes (31,43 %) y todas estas mujeres tenían entre 20 y 44 años.
El 12,86 % del grupo presentó neoplasia intraepitelial cervical severa (NIC III) (9 mujeres) y todas tenían entre 20 y 49 años.
Dos pacientes presentaron carcinoma in situ (CIS), para el 2,86 % del total de casos con citología normal. Una de ellas se clasificó en el grupo de 30 a 34 años y la otra se incluyó en el de 40 a 44 años.
Creemos que los resultados que hemos encontrado evidencian la utilidad del programa de diagnóstico precoz del cáncer cervicouterino.
DISCUSIÓN
El 50 % de las mujeres con resultados citológicos normales refieren ausencia de abortos provocados, mientras que la cantidad de mujeres con citologías anormales que refieren esta ausencia es sólo del 37,14 %.Zlatkov y otros (1993) refieren haber estudiado 42 mujeres por debajo de 20 años quienes presentaron su primer embarazo y decidieron interrumpirlo. Se realizó citología cervical a éstas y se encontraron resultados histológicamente atípicos en el 33 % de ellas, que fueron confirmados por estudio colposcópico posterior, sólo en el 12 %, lo que para estos autores es prueba de que el embarazo es un factor que dificulta un diagnóstico preciso.8
Nuestros resultados concuerdan con Miller,5 quien afirma en las Directrices de Gestión del Programa de Detección del Cáncer Cervicouterino en Ginebra que esta entidad se asocia con el número de compañeros sexuales de la mujer. Otros autores señalan la promiscuidad y las infecciones repetidas como factores de riesgo en el carcinoma invasor.6
En cuanto al papel del hábito de fumar en esta entidad, coincidimos con Brinton y otros que en 1986 encontraron resultados que sugieren una relación causal entre el consumo de cigarrillos y el cáncer cervical y señala que los mecanismos, de este efecto pudieran estar relacionados con el efecto directo de los carcinógenos de los cigarrillos en el epitelio cervical.
Según los resultados de nuestro trabajo estamos en condiciones de afirmar el vínculo que se ha señalado antes entre la presencia de HPV y el desarrollo de afecciones cervicouterinas. Hiscock y Reece (1988) encontraron que de 35 mujeres con evidencia clínica de papiloma humano, 14 presentaban resultados anormales en la citología cervical, para el 40 %.9
Las 31 mujeres que en nuestra muestra de citologías cervicovaginales anormales presentaron el HPV como único germen o asociado con otro, representan el 44,29 % del total de citologías vaginales, por lo que tuvimos un resultado comparable al de Hiscock y otros.
Contrariamente a los microorganismos previos, la infección crónica por trichomo-nas puede dar lugar a cambios epiteliales atípicos que se asemejan a la neoplasia intraepitelial cervical, pero estos cambios son aparentemente reversibles mediante el tratamiento de la infección.
Creemos que los resultados que hemos encontrado evidencian la utilidad del programa de diagnóstico precoz de cáncer cervicouterino, en cuanto a la detección temprana de lesiones premalignas y observamos en nuestro trabajo un predominio de lesiones de bajo grado de malignidad, resultado importante que permite un mejor pronóstico a estos casos, por lo cual se justifica la pesquisa.
Concluimos que el grupo de citologías anormales presentó una proporción significativamente mayor de mujeres con aborto provocado.
Las proporciones de mujeres que refieren múltiples compañeros sexuales y hábito de fumar fueron significativamente mayores en el grupo con citologías anormales que en el de citologías normales.
La proporción de mujeres que presentaba alguna enfermedad de trasmisión sexual fue significativamente mayor en el grupo con citologías anormales, especialmente en cuanto al HPV, que fue muy frecuente en este grupo y no se presentó siquiera en uno de los casos del grupo con citología normal. El resultado de las citologías anormales estuvo mayoritariamente representado en aquéllas que pudieran corresponder a lesiones de bajo grado.
RECOMENDACIONES
Utilizar los mecanismos de intercambio científico-técnico ya establecidos, así como potenciar al máximo los educativos de manera de divulgar entre los médicos de la familia y la comunidad los factores que han sido encontrados potencialmente peligrosos en nuestro estudio.SUMMARY: A comparative, retrospective and descriptive study incorporating analytical elements was conducted in "Puentes Grandes" polyclinics to relate some epidemiological factors linked to the gynecobstetric condition of females aged 15-55 years with their vaginal smears results and to compare the ratios of such factors in females exhibiting abnormal and normal results. 3.34 % of women at their fertile age, living in the studied area, had some level of abnormality in the cervix-vaginal smears whereas only 2 women had lesions indicating in situ carcinoma (0.9 %). The group of abnormal vaginal smears results had ratios significantly higher in females with history of induced abortion, use of contraception, multiple sexual partners, smoking and sexually transmitted diseases especially human papilloma virus. The results of abnormal vaginal smears was mostly represented in those that might correspond to low-degree lesions.
Subject headings: VAGINAL SMEARS; CERVIX UTERI/pathology; EPIDEMIOLOGICAL FACTORS.
REFERENCIAS BIBLIOGRÁFICAS
- Aquino González D, Aquino Baño D, Lugones M, Camacho E. Las relaciones sexuales y su correspondencia con el cáncer cérvico uterino. Rev Cubana Ginecol Obstet 1992;18(2): 112-9.
- Pinto MJ, Galarraga C, Grant WA. Correlación citocolposcópica en el programa del pesquisaje del cáncer cérvico-uterino. Las Tunas: 1980-1986. Rev Cubana Ginecol Obstet 1990;16(1): 72-3.
- Rivling ME. Manual of clinical problems in obstetrics and ginecology. 4 ed. Rick W. Martin, 1994:
- Cabezas E, Rodes S, Valdés S. Edad al inicio de las relaciones sexuales y carcinoma del cuello uterino. Rev Cubana Ginecol Obstet 1985;11(1):97-103.
- Miller AB. Programas de detección del cáncer cérvico uterino. Directrices de Gestión. Ginebra: OMS, 1993:
- Dexeus S, López Marin L, Labastida R, Caranach M. Neoplasia intraepitelial cervical. En: Tratado y atlas de patología cervical, colposcopia microcolposcopohiteroscopia. Barcelona: Salvat 1985:113.
- Yordan EL, Wilbanks GD. Carcinoma de cervix. Patología y diagnóstico. En: Tratado y atlas de patología cervical. Microcol-poscopohisteroscopia. Barcelona: Salvat 1985:219.
- Zlatkov V, Makaveeva V, Zamfirova K. The Colposcopic citological and histological changes in the cervix uteri of women under 20 with first pregnancy. Akush Ginekol (Sofiia) 1993;32(2):21-2.
- Hiscock E, Reece G. Citological screening for cervical cancer and human papillomavirus in general practice. BMJ 1988; 297(6650): 724-6.
Recibido: 17 de mayo de 1999. Aprobado: 18 de julio de 1999.
Dra. Flavia Milián Vega. Instituto Superior de Ciencias Médicas de La Habana. Facultad "Manuel Fajardo". Policlínico "Puentes Grandes". Ciudad de La Habana, Cuba.
1 Especialista de I Grado en Medicina General Integral.
2 Especialista de II Grado en Ginecología y Obstetricia.
3 Especialista de I Grado en Ginecología y Obstetricia.
4 Especialista de II Grado en Bioestadística.