Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Obstetricia y Ginecología
versión impresa ISSN 0138-600X
Rev Cubana Obstet Ginecol vol.38 no.2 Ciudad de la Habana abr.-jun. 2012
COLABORACIÓN EXTRANJERA
Identificación de factores de riesgo para contraer virus del papiloma humano en sexoservidoras
Identification of risk factors to acquire the human papilloma virus in sexual-server
Dra. C. MA. del Rocío Rocha Rodríguez, Enf. Maritza Evangelina Juárez Juárez, Enf. María Monserrat Ruiz Jiménez, Enf. Xóchitl Guadalupe Ramírez Banda, Enf. María del Refugio Gaytán Sanchéz, Enf. Paula Contreras Valero
Universidad Autónoma de San Luis Potosí, México.
RESUMEN
Introducción: tener relaciones sexuales con varias parejas y/o sin protección, es el principal factor de riesgo para la transmisión del virus del papiloma humano.
Objetivo: determinar los principales factores de riesgo que favorecen la adquisición del virus del papiloma humano en mujeres trabajadoras sexuales de la cabecera del Municipio de Rioverde, San Luis Potosí.
Métodos: estudio observacional, descriptivo, con una muestra de 20 mujeres sexoservidoras en Rioverde, con edades de 15-45 años. Se realizó la construcción del instrumento de investigación (a =0,710) con 25 preguntas, aplicadas a la población de estudio, se aplicó personalmente en los clubes nocturnos concurridos de la ciudad, se utilizó el programa SPSS versión17.0 para el análisis de los datos.
Resultados: el 57,1 % de las mujeres tuvo su primera relación sexual entre los 13-15 años de edad; el 50 % del grupo mantiene relaciones sexuales con 2-3 parejas por noche; 50 % son fumadoras activas. Ha presentado infecciones vaginales con flujo el 57,1 %; el 28,7 % no se ha realizado la prueba del Papanicolaou. El 42,8 % han tenido de 3 a más embarazos a término.
Conclusiones: los factores de riesgo de relevancia que se identificaron fueron: Tener relaciones sexuales a temprana edad y sin protección, tener varias parejas sexuales, multiparidad, población emigrante, con poca estabilidad, población vulnerable con conocimientos deficientes para la prevención de infecciones de transmisión sexual.
Palabras clave: factores de riesgo, trabajadoras sexuales, varias parejas, transmisión, virus de papiloma humano (VPH).
ABSTRACT
Introduction: the leading risk factor for the transmission of human papilloma virus (HPV) is the sexual intercourse with different partners and without protection.
Objective: to determine the main factors favoring acquisition of HPV in sexual workers women (prostitutes) from the seat of Rioverde municipality in San Luis potosí.
Methods: a descriptive and observational research was conducted in 20 sexual worker women (prostitutes) of the seat of Rioverde municipality, San Luis Potosí, Mexico aged 15-45. The research tool included 25 items with 23 dichotomy questions and two open questions, applied during March and April, 2011 to included population noting the conflict of the lack of registries or patterns to make easy the control allowing the access to this group, likewise, personally the research tool was applied to the extremely nocturnal centers of the municipality; the SPSS statistic program version 17.0 achieving a Cronbach alfa of .710.
Results: the 57.1 % of women had its first sexual intercourse at 13-15 years old; the 50 % of group maintains sexual intercourses with two-three couples by night; the 50 % are active smokers. The 57.1 % have had vaginal infections with flux; in the 2.7 % Papanicolau smear has not performed. The 42.8 % have had three or more term pregnants.
Conclusions: the relevant risk factors identified include: sexual intercourse at early ages and without protection, to have different sexual partners, multiparity, emigrant population, low level of stability, and vulnerable population with poor knowledges on prevention of sexual transmission infections.
Key words: risk factors, sexual workers, different couples, transmission, human papilloma virus.
INTRODUCCIÓN
Según la Organización Mundial de la Salud, el cáncer cérvicouterino es la segunda mayor causa de mortalidad femenina por cáncer en todo el mundo, con unas 300 000 muertes al año. El 80 % de los casos corresponden a los países en vías de desarrollo y cerca de 500 000 casos nuevos se presentan cada año.1 Casi todos los casos de cáncer cervical están asociados al virus de papiloma humano (VPH), que corresponde a un virus ADN, que infecta tejidos específicos, es de alta prevalencia y fácil transmisión.
En la actualidad, se estima que aproximadamente 630 millones de personas en todo el mundo podrían estar infectadas con el VPH; la infección afecta más a mujeres que a hombres. A nivel mundial, entre el 50 % y el 80 % de las mujeres sexualmente activas se infectan con el VPH, al menos una vez en la vida y por lo general, las mujeres contraen el VPH en el período que va desde los últimos años de la adolescencia hasta los inicios de los 30 años, se observa que el punto más alto de la infección por VPH coincide con el inicio de la vida sexual en las niñas y las mujeres jóvenes menores de 25 años. La mayoría de las veces, el cáncer cervical se detecta mucho después, generalmente después de los 40 años, alcanza una incidencia máxima cerca de los 45 años; transcurre un largo tiempo entre la infección y el desarrollo del cáncer invasor. Se conocen más de 100 tipos de VPH; algunos tipos tienen un alto potencial de desarrollar cáncer (tipos de alto riesgo), mientras que en otros este potencial es más bajo (tipos de bajo riesgo).
El cáncer cervical es la lesión maligna del aparato genital femenino más frecuente en América Latina, ocupa el segundo lugar en mortalidad relacionada con tumores malignos, dentro de la población general tiene como característica fisiopatológica importante, un lento pero progresivo desarrollo.2 Los virus de papiloma humano se dividen en dos grandes grupos: de alto y de bajo riesgo, esto depende de la posibilidad que tienen de evolucionar a lesiones cancerígenas y son:
- Virus de papiloma humano de bajo riesgo, se les llama a aquellos cuyo riesgo de provocar cáncer son el VPH 6, 11, 40, 42, 53, 54 y 57, los VPH que provocan verrugas genitales, también llamado condiloma acuminado y cresta de gallo, están en este grupo; los tipos de VPH de riesgo mínimo pueden causar cambios leves en el cuello del útero de una mujer, estos cambios no conducen al cáncer, no son perjudiciales y desaparecen con el tiempo.
-VPH de alto riesgo: los virus de papiloma humano causan tumores, por lo general planos, casi invisibles, son los que se encuentran con mayor frecuencia asociados a los casos de cáncer de cuello uterino e incluyen: VPH 16, 18, 31, 35, 39, 45, 51, 52, 56 58, 68 y 69. Si no son tratadas, las lesiones precancerosas pueden progresar a cáncer cervical invasor.3
Tanto las lesiones precancerosas como el cáncer cervical generalmente se originan en la "zona de transformación" del cuello uterino, la que es más extensa durante la pubertad y el embarazo. Normalmente, las capas superficiales del epitelio cervical mueren, se descaman y constantemente se forman nuevas células. No obstante, la infección persistente por VPH altera este proceso: las células tienden a multiplicarse continuamente, transformándose primero en células anormales (precancerosas), y luego invadiendo el tejido subyacente (cáncer invasor). En las mujeres, el riesgo de contraer la infección por VPH se ve afectado principalmente por la actividad sexual, en particular por la conducta sexual de la pareja o parejas. No obstante, la infección por VPH difiere de otras ITS, en el hecho de que la infección por VPH puede ocurrir incluso cuando ha habido sexo sin penetración (por ejemplo, cuando la eyaculación se produce muy cerca de la vagina). El primer coito a temprana edad constituye un factor de riesgo para la infección por VPH ya que un cuello uterino que no se ha desarrollado posee un epitelio inmaduro, que puede ser penetrado más fácilmente por el virus. Otros factores que contribuyen a la infección por VPH incluyen haber tenido el primer parto a una edad temprana y haberse infectado por VIH u otras ITS (por ejemplo, virus del herpes, o Chlamydia trachomatis).
En el caso de los hombres, los factores de riesgo para la infección por VPH incluyen tener múltiples parejas sexuales, tener parejas del mismo sexo y no estar circuncidados.2 Es necesaria la presencia de otros factores asociados para producir la enfermedad: conducta sexual inapropiada, ya que tener muchas parejas sexuales es un factor de riesgo para la infección por VPH, el inicio precoz de relaciones sexuales; consumo de tabaco, las mujeres fumadoras tienen un riesgo mayor de padecer de cáncer del cuello uterino que las mujeres no fumadoras, estudios de investigación han demostrado que en el moco cervical (sustancia que reviste la mucosa del cuello del útero) hay una concentración elevada de sustancias provenientes del tabaco. En cuanto al número de embarazos, debido a los cambios hormonales que ocurren durante la gestación, estos favorecen el desarrollo de las infecciones por VPH, sistema inmunológico deprimido, factores genéticos o enfermedades como el SIDA, medicamentos, consumo de drogas, etc. que provocan inmunodepresión de la persona, predisponen al desarrollo de cáncer anogenital y del cuello uterino ante la presencia de la infección por virus de papiloma humano. Estudios científicos han estimado que las mujeres que utilizan anticonceptivos orales por más de 5 años duplican el riesgo de contraer cáncer cérvicouterino. Se considera que una dieta baja en antioxidantes, ácido fólico y vitamina C, favorece la persistencia de la infección por virus de papiloma humano, la evolución de las lesiones y cáncer cérvicouterino.
En el mundo la mayor frecuencia de virus de papiloma humano de alto riesgo se encuentran en África y América Latina (los virus más frecuentes de VPH son: 16, 18, 31, 35, 39, 45, 51, 52, 56 y 58). De estos el más frecuente en América Latina es el VPH-16. En Centroamérica y Suramérica también son frecuentes los virus de alto riesgo VPH-33, VPH-39 y VPH-59.3
En la población de mujeres trabajadoras sexuales la frecuencia de infección por virus de alto riesgo VPH-16, 18, 31 y 58 es hasta 14 veces más frecuente que en la población general, esto es afín con la razón de que la adquisición del VPH está estrechamente relacionada con el comportamiento sexual y el número de parejas sexuales; las sexoservidoras representan un grupo de riesgo alto para transmitir y adquirir enfermedades de transmisión sexual entre ellas el VPH. Se ha podido determinar que características como el nivel socioeconómico bajo se encuentran relacionadas con una alta probabilidad de adquirir infecciones.4,5
El presente trabajo de investigación surgió como respuesta a la inquietud de generar una perspectiva diferente que, además de explicar el fenómeno del sexo servicio como implicación en la salud, pueda determinar líneas de acción encauzadas al mejoramiento de las condiciones de vida y oportunidades objetivas en la obtención de servicios integrales de salud para las mujeres que ejercen dicha actividad. El sexo servicio existe en formas que dependen de los valores económicos, sociales y sexuales de cada sociedad, por lo tanto sus características cambian según la época y el lugar donde se encuentre, aunque la esencia del factor sea la misma: satisfacción de placer sexual del cliente/usuario por quien ejerce el servicio, a cambio de una retribución por el mismo cliente/usuario, así la percepción de la mujer como un ser para los otros y el empobrecimiento de la población, que tiene un efecto de precariedad en las condiciones de vida e insuficiencia en las oportunidades objetivas de desarrollo que llevan a un número cada vez mayor de mujeres a ejercer esta actividad. Esta apreciación puede conducirnos a la propuesta de líneas generales de acción que constituyan una política alternativa de salud para este grupo vulnerable identificando y atendiendo otras necesidades de salud.
En la actualidad una de las principales preocupaciones de las sexoservidoras organizadas, es el reconocimiento del sexo servicio como actividad económica, una primera intención es provocar un proceso de desestigmatización social, pero tal proceso tendría que trascender y desembocar en la implementación de políticas públicas dirigidas al sexo servicio y su entorno, principalmente en la salud.6-8
MÉTODOS
Se realizó un estudio observacional y descriptivo, para identificar los factores de riesgo para contraer el virus del papiloma humano en trabajadoras sexuales. El universo de estudio fue constituido por un conjunto de mujeres pertenecientes a la Cabecera Municipal de Rioverde, S.L.P. La población estuvo conformado por mujeres con altos factores de riesgo como lo son: múltiples parejas sexuales, tener relaciones sexuales sin protección, inicio de vida sexual activa a temprana edad, uso de anticonceptivos orales, embarazos, tabaquismo.
La muestra utilizada fue de 20 mujeres trabajadoras sexuales, las cuales estuvieron de acuerdo en la aplicación del cuestionario. Como instrumento utilizamos un cuestionario que se elaboró y fue validado por especialistas en ginecobstetricia, posteriormente se aplicó. Este constó de 27 ítems con un alpha de Cronbach de (a = 0,710). Se tomaron en cuenta las siguientes variables: edad, escolaridad, servicios de salud, estado civil, hábito tabáquico, antecedentes familiares con VPH, sexualmente activa, infecciones vaginales, anticonceptivos orales, parejas sexuales, enfermedades de transmisión sexual, menarquia, embarazos, abortos, presencia de condilomas, prueba Papanicolaou y el uso de condón.
RESULTADOS
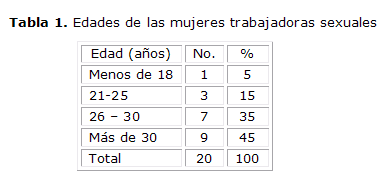
Se observan los rangos de las edades de las mujeres trabajadoras sexuales en orden de menor (menos de 18 años) a mayor (más de 30 años) edad. El grupo del rango 30 años y más, representa el porcentaje más elevado de la población con un 45 % de las antes mencionadas, seguida por el grupo de 26-30 años con un 35 %, 21-25 con un 15 %, mientras que en las mujeres entre las edades de menos de 18 con un 15 %, dicho rango es el de mayor riesgo para la adquisición del VPH (tabla 1).
Se analizaron los distintos factores de riesgo que facilitan la adquisición del virus del papiloma humano como el hábito tabáquico, infecciones vaginales con flujo, dichos factores de riesgo son favorecedores en la transmisión del VPH detectados en la población de estudio con resultados siguientes: un 100 % de las mujeres trabajadoras sexuales fuman cigarrillos, mientras que el 70 % tenía infecciones vaginales con flujo, en cuanto a antecedentes familiares de VPH y uso de anticonceptivos, ambos factores evaluados resultaron con un porcentaje bajo de riesgo ya que solo un 10 % afirmó tener antecedentes familiares de cáncer cérvicouterino por VPH y uso de anticonceptivos orales. Se muestra una evaluación de los conocimientos sobre el tema en la población de estudio con las siguientes preguntas: ¿sabía usted que el condón (preservativo) solo proporciona un cierto grado de protección contra el VPH, pero no puede proteger completamente contra la infección? ¿Se ha hecho la prueba del Papanicolaou? Al evaluar los conocimientos de las mujeres sexoservidoras los respuestas fueron deficientes ya que pocas conocen las medidas de prevención en cuanto al cáncer cérvicouterino, solo el 25 % conoce sobre el uso adecuado del condón en comparación con un 75 % que lo desconocían, y solo un 80 % se realiza la prueba de Papanicolaou con una diferencia del 20 % que no se la ha realizado (tabla 2).
Se muestra la cantidad de embarazos en las mujeres sexoservidoras, de las cuales el 45 % han tenido de 1-2 embarazos, al igual que un 45 % para las que han tenido más de 3 embarazos y solo un 10 % no se han embarazado. Notamos la prevalencia de condilomas en las parejas de la población en estudio, dejando claro que solo el 15 % de ellas se percata de posibles problemas de infección en su pareja, mientras un 85 % no lo nota (tabla 3).
Puede apreciarse la prevalencia de condilomas en las parejas de la población en estudio, solo el 15 % de ellas se percata de posibles problemas de infección en su pareja, mientras un 85 % no lo nota (tabla 4).
DISCUSIÓN
Montañés P y otros (año 2006) señalan que la violencia de género es uno de los problemas sociales de salud pública más graves y complejos, señalan además las denuncias por amenazas y malos tratos. La violencia contra las mujeres se da en todas las sociedades y en todos los sistemas públicos, esto se genera por patrones culturales y conductuales, en los que el sometimiento de la mujer es evidente y en los que se pone de manifiesto una sociedad patriarcal basada en la desigualdad; el trato violento es la fórmula a la que recurren muchos hombres para dominar a las mujeres y mantener sus privilegios, produciendo terribles consecuencias para las víctimas y su entorno.9,10
El negocio de la prostitución y, por ende, el tráfico de mujeres, es un mercado global que mueve billones de dólares al año. Dependiendo de la perspectiva desde la que analicemos el fenómeno, la prostitución será un problema de salud pública, un problema legal, una elección personal, un asunto ético o moral, violencia de género o una violación de Derechos Humanos.11,12 Lo que sí puede afirmarse es que para la mayoría de las trabajadoras sexuales, en cualquier parte del mundo, la prostitución consiste en ser humillada, dominada, asaltada o golpeada.13 Las autoras coinciden con la versión de Pilar Montañés y otros. Es por esto que el total de la muestra evaluada corresponde a 20 mujeres trabajadoras sexuales, tiene como limitante la inestabilidad de las personas en estudio, así como la poca accesibilidad a este tipo de población, ya que las autoridades de salud, no cuentan con un registro preestablecido, el cual facilite la identificación de este grupo, por lo tanto, la muestra, las entrevistas y los datos se obtuvieron personalmente acudiendo a los lugares nocturnos más concurridos por esta población.
Pachón del Amo I (año 2007) plantea que la prevalencia de infección por el VPH está asociada a la edad, es más alta en las edades inmediatas al inicio de las relaciones sexuales (entre los 15-25 años de edad) relacionado con el patrón de comportamiento sexual de la comunidad; posteriormente se produce una disminución muy marcada, entre los 25-40 años para estabilizarse a partir de esta edad.14 Diestro Tejeda MD y otros (año 2007) esbozan que el VPH también se relaciona con el cáncer de vulva. Este tipo de cáncer responde a dos modelos etiológicos. El primero ocurre en mujeres menores de 50 años, está ligado a infección por VPH y cursa con lesiones precursoras como neoplasia vulva intraepitelial de alto grado. El segundo tipo se produce en mujeres mayores de 50 años, es independiente de la infección viral y no cursa con lesiones precursoras. La fracción de casos atribuible a VPH sería aproximadamente un 50 %. Finalmente, la prevalencia de VPH en mujeres dedicadas a la prostitución sería del 48 % en Japón, del 50 % en México y del 61,6 % en España.15 De acuerdo a los resultados obtenidos de la investigación, se puede deducir que la población más predominante en los grupos encontrados son mujeres mayores de 30 años, teniendo en cuenta que a edades avanzadas tiende a desarrollarse el VPH (Virus del Papiloma Humano) y a edades tempranas se adquiere más fácilmente por la inmadurez del cérvix.
Melo Santiesteban G y Waliszewski SM (año 2009) señalan que el hábito de fumar, se relaciona con la displasia cervical, posiblemente por la acción tóxica sobre el cuello uterino de los ingredientes del humo inhalado durante la quema del cigarrillo. Estos agentes químicos pueden concentrarse en las secreciones genitales masculinas, acelerando la aparición de lesiones genitales y su evolución hacia el cáncer. Determinadas carencias nutricionales favorecen asimismo la aparición de la displasia cervical por la infección de VPH, así como los cambios hormonales que ocurren durante el embarazo.16 En los resultados obtenidos se muestra que 15 de las mujeres encuestadas afirmaban tener hábito tabáquico, mientras que las restantes negaban fumar, por lo tanto concordamos con Guadalupe Melo, ya que se observó que todas las mujeres tienen contacto con el tabaco, ya sea de forma activa o pasiva, en otros estudios se informa de una asociación positiva entre el hábito tabáquico e infección por VPH, pues existen elevadas concentraciones de nicotina en el moco cervical y disminución de células de Langerhans en tejido cervical en pacientes fumadoras, lo cual favorecería la infección.
Las autores antes citadas señalan que la observación del pene no permite obtener un diagnóstico acertado, aunque se recomienda realizar la penescopia con ácido acético para detectar las lesiones en el varón. Aunque la infección es originada por los mismos tipos de virus en ambos sexos, las lesiones difieren clínica e histológicamente: los varones frecuentemente presentan condilomas mientras que en la mujer predomina la displasia. La displasia cervical es una lesión considerada precancerosa de las células del cuello uterino. Se pueden observar 3 grados de displasia: leve, moderada y severa. La displasia leve es la forma más común y se le considera como una respuesta a la agresión del virus. En el 70 % de los casos esta lesión se cura sin ningún tratamiento. En el 30 % restante, la displasia leve puede transformarse en una lesión más grave. Las displasias moderada y severa son formas graves que deben tratarse debido al riesgo de transformarse en lesiones cancerosas. Estas lesiones se pueden diagnosticar por medio de un análisis citológico, que permite detectar las alteraciones celulares. El VPH puede producir alteraciones epiteliales del cuello uterino, las que se conocen como neoplasias intraepiteliales cervicales, que a su vez se clasifican en 3 grados. La neoplasia de 3er. grado es una lesión precursora del cáncer cérvicouterino.16 Estamos de acuerdo con Guadalupe Melo que con la simple observación del pene no permite tener un diagnóstico acertado, es por esto que otro factor de alto impacto que se encontró y es de suma importancia fue que al cuestionar acerca de la presencia de condilomas en las parejas sexuales, las sexoservidoras al ser entrevistadas refirieron no tener la precaución de identificar este tipo de características en la parte perineal de las parejas, estamos concientes de que es difícil identificar este tipo de infecciones a simple vista pero es de gran importancia tener mayor seguridad, ya que es determinante que para adquirir el virus que se transmite por contacto genital, anal u oral, las mujeres se mostraron intimidadas al ser cuestionadas sobre esto, por la falta de conocimientos, pero se les reiteró que es de suma importancia que por lo menos observen discretamente el área genital de los clientes con la finalidad de identificar condilomas o lesiones que al contacto sexual comprometan su estado de salud.
Arauzo G menciona que la salud de las personas depende de la herencia, alimentación, hábitos personales y el medio ambiente. En la mayoría de los trastornos de salud que sufre la humanidad, intervienen estos factores, el 80 % de las enfermedades, el 30 % de las muertes de todas las edades y razas, el 80 % de los cánceres que sufre la humanidad se asocian directamente con el estilo de vida y el medio ambiente. La reducción marcada de la incidencia y morbimortalidad por cáncer pueden obtenerse mejorando estos factores: herencia, alimentación, hábitos de vida y medio ambiente.17 De acuerdo con Arauzo los factores del estilo de vida son de gran potencialidad para la adquisición de VPH, dentro de estos los antecedentes familiares de cáncer cérvicouterino por VPH pueden presentarse con mayor frecuencia en algunas familias. Si su madre o hermana tuvieron cáncer de cuello uterino, sus probabilidades de padecer esta enfermedad aumentan de 2 a 3 veces en comparación con las que no tienen esos antecedentes. Esta tendencia familiar es causada por una condición hereditaria que hace que las mujeres sean menos capaces de luchar contra la infección con VPH que otras. En esta investigación únicamente resultó que el 10 % de las mujeres trabajadoras sexuales se encuentran en esta situación de adquirir el virus por la carga genética, sumándole los múltiples factores de riesgo a los que están expuestas.
Sarduy Nápoles M (año 2008) señala que los factores hormonales también han sido considerados y existen reportes controversiales sobre el uso de anticonceptivos orales por más de 5 años, en algunas investigaciones se señala un incremento del riesgo de cáncer de cérvix en mujeres portadoras de VPH y que si existe una lesión intraepitelial, puede progresar más rápidamente a carcinoma. En su estudio reporta que el grupo de mujeres utilizaba poco los anticonceptivos hormonales. Solo 25 mujeres (16,6 %) refirieron utilizarlo al momento de su inclusión en el estudio.18 De acuerdo con esta investigación, respecto al uso de anticonceptivos orales, solamente el 10 % mantiene su uso, este es un indicador un tanto favorable ya que en el uso de estos hay evidencias de que las mujeres que toman la píldora, nunca utilizan otro método anticonceptivo, las que tienen antecedentes de infecciones genitales, tienen un riesgo mayor de desarrollar cáncer de cérvix. Esta relación apoya la teoría de que los anticonceptivos orales pueden actuar junto con los agentes que se transmiten sexualmente (como los virus del papiloma humano) en el desarrollo del cáncer cervical.
Sarduy (año 2008) comenta que la multiparidad es otro elemento considerado, se ha comprobado que durante el embarazo ocurre una cierta depresión inmunológica y de los niveles de folatos en la sangre, lo que se ha relacionado con el aumento del riesgo de aparición de la neoplasia intraepitelial mientras más embarazos tenga la mujer. En el estudio, su autor reporta que la mayor parte de las mujeres (67,3 %) refirieron haber tenido 1-2 partos. El comportamiento de esta variable demográfica (paridad) es el que se reporta más frecuentemente en los últimos años en mujeres con citologías anormales.18
Las autoras coinciden con este autor ya que la multiparidad es otro factor importante en la aparición de VPH, en esta investigación como resultado obtuvimos el 45 % de 1-2 partos a término y otro 45 % de 3 a más embarazos a término, asimismo se puede decir que hay una duplicación del riesgo de cáncer de células escamosas del cuello uterino, esto debido a los cambios que aparecen en la matriz y el cérvix en cada embarazo.
Gutiérrez JP y otros (año 2006) incluyeron en el estudio los años de educación para observar si había algún efecto adicional por educación que no se relacionara con el nivel socioeconómico. Los resultados sugieren que la conclusión de los estudios primarios se vincula de modo positivo con el uso del condón, al margen del nivel socioeconómico, lo que podría resaltar un efecto adicional por educación. La tasa de uso del condón con el último cliente fue de 88 % (82 % de forma consistente); en cambio, con las parejas regulares fue de 6 %. Si bien el uso observado del condón con el cliente más reciente fue elevado (87 %).19 De igual manera estamos de acuerdo con el estudio de Gutiérrez JP quien dice que la educación sobre el preservativo está por debajo del nivel socioeconómico, en estos resultados se pudo apreciar que es utilizado en la población estudiada y se indagó que el 25 % de las mujeres asumen el conocimiento del buen uso del condón y de la pequeña protección que este proporciona, el 75 % de las mujeres desconocía que el condón masculino solamente cubre el pene, no protege del contacto entre el escroto y área perineal de la mujer, dato importante que no debe ser ignorado por este grupo vulnerable ante las infecciones de transmisión sexual, especialmente el Virus del Papiloma Humano.
De Sousa y otros (2007) señala que la citología cervical es un método eficaz, sencillo, rápido y económico para detectar tempranamente el cáncer del cuello del útero e infecciones por algunos microorganismos, contribuyendo al diagnóstico precoz de lesiones que pueden evolucionar hacia el cáncer. Se ha demostrado que el realizarse una citología cervical anual, reduce las posibilidades de que una mujer fallezca de cáncer cervical de 4 por 1 000 a un 5 por 10 000. Durante el examen citológico se pueden identificar las lesiones intraepiteliales escamosas de bajo grado y alto grado, así como la presencia de infecciones por el virus del papiloma humano (VPH), el cual se ha vinculado con el desarrollo de cáncer cervical. Adicionalmente, la citología cervical puede revelar la presencia de Candida albicans, Trichomonas vaginalis y Gardnerella vaginalis.20 Asimismo estamos de acuerdo con De Sousa A, pues la prueba de Papanicolaou es un instrumento indispensable para el diagnóstico oportuno de cáncer cérvicouterino. Las mujeres con las que se trabajó, todas tenían el conocimiento, sin embargo, 4 de ellas nunca se han realizado la prueba, esto resulta un gran problema ya que el no tener conocimiento sobre su estado de salud aumenta considerablemente el riesgo de tener VPH y no saberlo.
Tirado-Gómez LL (2005) plantea que la respuesta inmune es otro aspecto que cabe considerar: algunos autores informan que las mujeres con inmunosupresión grave tienen mayor riesgo de presentar una anormalidad citológica y alta carga viral de VPH de alto riesgo, debido a la persistencia de la infección.21 En nuestro punto de vista las infecciones vaginales con flujo son muy frecuentes en la población de estudio ya que cubre un 70 % de las mujeres, es así un factor de riesgo importante que facilita la adquisición del VPH.
Figueroa H y Valtierra F (2006) expresan que el inicio precoz de relaciones sexuales y el número de compañeros sexuales aumentan el riesgo de cáncer cérvicouterino. Se ha demostrado la presencia de VPH cervical o vulvar en un 17-21 % de las mujeres con una pareja sexual y en 69-83 %) de las mujeres con 5 o más parejas sexuales. La promiscuidad sexual del hombre también constituye un factor de riesgo dado que en sus múltiples contactos sexuales se contamina con virus de papiloma humano que trasmite después a su pareja. En población de prostitutas la frecuencia de infección por virus de alto riesgo VPH-16, 18, 31 y 58 es hasta 14 veces más frecuente que en la población general.22 En relación a promiscuidad nuestros resultados coinciden con lo reportado por Figueroa y Valtierra quienes refieren que las relaciones sexuales con varias parejas constituyen uno de los principales factores de riesgo para la infección por VPH. También reportan que aquellas mujeres con un solo compañero tienen menos riesgo de infección por VPH, mientras que las mujeres con más de un compañero sexual, presentan mayor riesgo para su adquisición.
REFERENCIAS BIBLIOGRÁFICAS
1. López A, Lizano M. Cáncer Cérvicouterino y el virus del papiloma humano: La historia que no termina. Cancerología UNAM- INCan. 2006;1:31-55.
2. Andrade G. Cáncer Cervical y Virus del Papiloma Humano (VPH). [consultado 14 Setiembre 2011]. Disponible en: http://www.drandradezamora.com/cancer-cervical.htm
3. Virus del Papiloma Humano (VPH). [consultado 14 Setiembre 2011] 2011. Disponible en: http://www.infogen.org.mx/Infogen1/servlet/CtrlVerArt?clvart=9324%23regresa_a
4. Jiménez L, Lara M, Rosado T, Velázquez M, Gálvez M, Rodríguez L. Prevalencia de enfermedades de transmisión sexual y uso del condón en sexoservidoras. Ginecol Obstret Mex. 2005 Sep.2;69(8):310-4.
5. Rodríguez E, Quiñones J, Cerda R, Saucedo O, Cortés E. Prevalencia del VPH en sexoservidoras de Durango, México. Salud Pública Mex. 2005 Sep-Oct;47(5):326.
6. Morales M. Articulación de las organizaciones con las políticas de salud en México: Barrio de la Merced: 2005. [consultado 14 Setiembre 2011]. Disponible en: http://lanic.utexas.edu/project/etext/llilas/ilassa/2004/moralessantiago.pdf
7. Smith RP. Netter. Obstetricia, ginecología y salud de la mujer. Barcelona, España: Editorial Masson; 2005. p. 80-82.
8. Vázquez Márquez Angela, González Aguilera Julio César, de la Cruz Chávez Francisca, Almirall Chávez Angel Miguel, Valdés Martínez Rubilselda. Factores de riesgo del cáncer de cérvix uterino. Rev Cubana Obstet Ginecol [revista en la Internet]. 2008 Ago [citado 2012 Mar 12];34(2). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-600X2008000200007
9. León Cruz G, Bosques Diego O de J. Infección por el virus del papiloma humano y factores relacionados con la actividad sexual en la génesis del cáncer de cuello uterino. Rev Cubana Obstet Ginecol. 2005;31(1). [serie en Internet] 2005 [citado 26 Nov 2007]. Disponible en: http://bvs.sld.cu/revistas/gin/vol31_1_05/gin10105.htm
10. Tirado Gómez LL, Mohar Betancourt A, López Cervantes M, García Carrancá A, Franco Marina F, Borges G. Factores de riesgo de cáncer cérvicouterino invasor en mujeres mexicanas. Salud Pública Méx. 2005;47(5):342-50.
11. Martínez Camilo V, Torrientes Hernández B. Neoplasia cervical en la mujer climatérica. Rev Cubana Obstet Ginecol. 2006 [serie en internet] 2006 [citado 26 Nov 2007];328(1). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_abstract&pid=S0138-600X2006000100001&lng=es&nrm=iso&tlng=es
12. Rigol Ricardo O. Afecciones benignas del útero. En: Obstetricia y Ginecología. La Habana: Editorial Ciencias Médicas; 2004. p. 289-95.
13. Montañés P, Moyano M. Violencia de Género sobre inmigrantes en España, un Analisis Psicosocial [seriada en línea] [citado 10 Oct 2011]. 2006. Disponible en: http://redalyc.uaemex.mx/pdf/801/80100603.pdf
14. Pachón del Amo I, Arteaga A. Virus del papiloma Humano, Situación actual, Vacunas y perspectivas De su utilización. [seriada en línea] [citado 10 Oct 2011]. 2007. Disponible en: http://www.msc.es/profesionales/saludPublica/prevPromocion/vacunaciones/docs/VPH_2007.pdf
15. Diestro Tejeda MD, Serrano Velasco M, Gómez-Pastrana Nieto F. Cáncer de Cuello Uterino. Estado Actual de las Vacunas Frente al Virus del Papiloma Humano (VPH). [seriada en linea] [citado 10 Oct 2011]. 2007. Disponible en: http://scielo.isciii.es/scielo.php?pid=S0378-48352007000200002&script=sci_arttext
16. Melo G, waliszewsk S. El virus del papiloma humano.(Condilomas). Rev de divulgación científica y tecnológica de la Universidad veracruzana. [seriada en linea] [citado 10 Oct 2011]. 2009. Disponible en: http://www.uv.mx/cienciahombre/revistae/vol22num2/articulos/virus /index.html
17. Arauzo Chuco G. Epidemiología del carcinoma del cuello uterino. Hospital Tingo María, Perú. Disponible en: http://www.geosalud.com/Cancerpacientes/epicancercervical.htm
18. Sarduy M. Experiencia en el tratamiento de la neoplasia intraepitelial cervical y el carcinoma in situ con radiocirugía. Rev Cubana Obstet Ginecol [seriada en línea] [citado 10 Oct 2011];36(2). 2010 [1 pantalla]. Disponible en : http://www.bvs.sld.cu/revistas/gin/vol_36_02_10/gin10210.htm
19. Gutiérrez J, Molina D, Samuels F, Michele S. Uso inconsistente del condón entre trabajadoras sexuales en Ecuador: resultados de una encuesta de comportamientos. Salud Pública Mex. 2006;48:104-12. Disponible en: http://bvs.insp.mx/rsp/articulos/articulo.php?id=000202
20. De Sousa A, Mata G, Camejo M. Citología cervical de trabajadoras sexuales y mujeres del servicio de planificación familiar de la Unidad Sanitaria de Los Teques. Rev Cubana Obstet Ginecol [seriada en línea] 2007[citado 10 Oct 2011]; 67(4).Disponible en: http://www.scielo.org.ve/pdf/og/v67n4/art05.pdf
21. Tirado L, Mohar A, López M, García A, Franco F, Borges G. Factores de riesgo de cáncer cervicouterino invasor en mujeres mexicanas. Rev Cubana Obstet Ginecol [seriada en línea] 2005 [citado 10 Oct 2011];47(5). Disponible en: http://www.scielosp.org/pdf/spm/v47n5/28379.pdf
22. Valtierra F, Figueroa H. Epidemiología del Virus del Papiloma Humano. [seriada en línea] 2006 [citado 10 Oct 2011] Rev Cubana Obstet Ginecol. Disponible en: http://www.acmor.org.mx/cuam/biol/244papiloma.pdf
Recibido: 3 de febrero de 2012.
Aprobado: 18 de febrero de 2012.
María del Rocío Rocha Rodríguez. Universidad Autónoma de San Luis Potosí. Unidad Académica Multidisciplinaria, Zona Media. Rioverde, S.L.P. San Ciro Km. 4, Colonia Puente del Carmen, Rioverde, S. L. P. Tel: 01 (487) 87 250 99 y 87 230 66, Fax: 01 (487) 87 214 99 y ext. 225. Correo electrónico: rocio@uaslp.mx