Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Obstetricia y Ginecología
versión On-line ISSN 1561-3062
Rev Cubana Obstet Ginecol vol.44 no.1 Ciudad de la Habana ene.-mar. 2018
Carcinoma escamoso de vulva
Vulvar squamous carcinoma
Alejandro Jesús Velasco Boza, Aliucha Díaz Curbelo, María Nela Vergel Gotera, Arletys Idavoy Corona
Policlínico Docente "Efraín Mayor Amaro". Cotorro, La Habana. Cuba.
RESUMEN
El cáncer de vulva es una neoplasia relativamente rara, supone 5 % de todos los cánceres ginecológicos. Su etiología, en general, se desconoce, pero existen pruebas que categorizan el virus del papiloma humano como un factor causal. En Cuba representa menos de 1 % de todos los tumores malignos de la mujer, con su máxima aparición en la pos menopausia. Presentamos un caso de carcinoma escamoso de vulva diagnosticado en la atención primaria de salud. Se trata de una fémina de 65 años de edad, mestiza, fumadora inveterada, primeras relaciones sexuales a los 20 años, múltiples parejas sexuales, la mayoría desprotegidas, citología realizada en el año 2014 negativa, quien acudió a su consultorio, perteneciente al Policlínico Docente "Efraín Mayor Amaro", del Cotorro, por presentar aumento de volumen en sus genitales, en ocasiones le producía prurito. Al examen físico se constató lesión verrugosa en el labio mayor derecho de aproximadamente 4 cm de diámetro, de contornos irregulares, no dolorosa a la palpación. Se interconsulta con Ginecología donde se indica exámenes complementarios, que demostraron en la citología actual, una displasia leve, NIC I, HPV. En consulta de Patología de cuello se realiza biopsia por ponche que se informa como: Carcinoma escamoso moderadamente diferenciado verrugoso. Posteriormente fue remitida a consulta de oncología para tratamiento quirúrgico, siguiendo los protocolos marcado por el comité oncológico de la Federación Internacional de Ginecólogos y Obstetras (FIGO). Se reafirma que el diagnóstico temprano es importante, debiéndose realizar mediante evaluación clínico e histopatológica, garantizando su tratamiento oportuno.
Palabras clave: lesión verrugosa vulvar; carcinoma escamoso; atención primaria.
ABSTRACT
Vulvar cancer is a relatively rare neoplasm, accounting for 5 % of all gynecological cancers. The etiology is unknown, but there are tests that categorize by preference the human papillomavirus (HPV) as a causal factor. In Cuba, it represents less than 1 % of all malignant tumors in women, and the maximum appearance in post menopause. We present the case of a patient over 65 years of age, mestizo, and incorrigible smoker. She had her first sexual intercourses at age 20, most of them unprotected, she had multiple sexual partners. The cytology performed in 2014 was negative. She came to consultation due to an increase in the volume of her genitals, which sometimes caused itching. In pathology consultation, punch biopsy is performed, which is reported as moderately differentiated verrucous squamous carcinoma. She was then taken on an Oncology consult for surgical treatment, following the protocols marked by the oncologic committee of the International Federation of Gynecologists and Obstetrics (FIGO). Early diagnosis is important and should be carried out through clinical and histopathologically evaluation to ensure timely treatment.
Keywords: vulvar verrucous lesion; squamous carcinoma; primary care.
INTRODUCCIÓN
El cáncer de vulva es una neoplasia relativamente rara y es la razón de la limitada experiencia de los médicos generales, obstetras, ginecólogos y cirujanos generales en el manejo de este tipo de localización tumoral. Si bien los tumores de la vulva se presentan en una zona visible externa de la superficie del cuerpo de la mujer y produce síntomas típicos de irritación y prurito, su diagnóstico no se produce en el tiempo precoz necesario. Se calcula que ese diagnóstico se realiza aproximadamente al año, y se debe en primer lugar, a la paciente que oculta los síntomas y, en segundo lugar, al médico de asistencia que en ocasiones indica tratamientos locales.1
El cáncer de vulva supone 5 % de todos los cánceres ginecológicos. Es la cuarta causa de neoplasia del tracto genital femenino más frecuente tras la de cérvix, endometrio y ovario. De los cánceres vulvares, 90 % son escamosos. Su etiología, en general, se desconoce, pero existen pruebas que categorizan por preferencia al virus del papiloma humano (VPH) como un factor causal de los carcinomas del tracto genital.2
Los estudios en Cuba demuestran que el carcinoma de la vulva es un tumor poco frecuente, representa menos del 1 % de todos los tumores malignos de la mujer, con su máxima aparición en la posmenopausia (65-75 años).3
El cáncer de vulva en la mayoría de sus variedades (90 %) comienzan en las células cutáneas denominadas escamosas. También pueden producirse melanomas, adenocarcinomas, carcinomas baso celulares, carcinomas verrucosos, sarcomas, adenosarcomas y otras malignidades más raras. Entre los factores de riesgo se pueden considerar: en mujeres menores de 50 años, los cambios cutáneos crónicos, como liquen escleroso o hiperplasia escamosa; mientras que, en las mujeres mayores de 50 años, los antecedentes de cáncer cervical o vaginal y el tabaquismo son factores a considerar.4
Aunque la localización externa debe favorecer la detección temprana, han sido comunes los retrasos significativos en el diagnóstico de este tipo de cáncer. Cabe señalar que la mayoría de los carcinomas escamosos ocurren en los labios mayores; pero los labios menores, el clítoris y el periné también pueden resultar sitios primarios.5
Debido a la relativa poca experiencia de distintas instituciones, los ensayos prospectivos de aproximación a las terapéuticas son escasos y la mayoría de los estudios están basados en revisiones clínico-patológicas retrospectivas. Esta enfermedad predomina en mujeres posmenopáusicas y su incidencia específica aumenta con el incremento de la edad.
PRESENTACIÓN DE CASO
Paciente femenina de 65 años de edad, mestiza, fumadora inveterada de 40 años de evolución. Presenta antecedentes patológicos personales de hipertensión arterial controlada. Antecedentes obstétricos y ginecológicos: menarquía 15 años, primeras relaciones sexuales a los 20 años, G13 P 5 A8 (provocados). Además, refiere múltiples parejas sexuales, la mayoría desprotegidas. Se revisa prueba citológica realizada en el año 2014, la cual fue negativa.
La paciente acude al Consultorio Médico de la Familia No. 8, que pertenece al Policlínico Docente "Efraín Mayor Amaro", municipio Cotorro, La Habana. Refiere que hace aproximadamente tres meses notó un aumento de volumen en sus genitales, que en ocasiones le produce prurito. Se realiza la interconsulta con el ginecobstetra del Grupo Básico de Trabajo cuyo resultado se expresa a continuación.
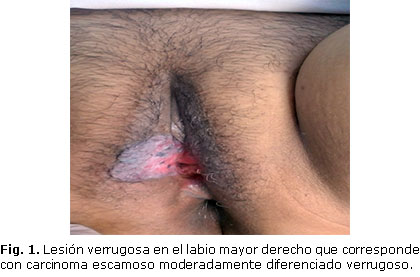
Al examen físico se encontró una lesión verrugosa en el labio mayor derecho que se extiende desde el tercio medio hasta el inferior, de aproximadamente 4 cm de diámetro, de contornos irregulares que hace relieve con zona hiperpigmentada central, fija, no adherida a planos profundos, no dolorosa a la palpación (Fig. 1.) Se explora región inguinal sin constatarse presencia de adenopatías. Al examen con el espéculo se visualiza cuello de multípara, central sin lesión aparente, orificio cervical externo cerrado, no leucorrea.
Se indican exámenes complementarios, tales como: estudios hematológicos, serología, HIV, cituria, exudado vaginal y endocervical, Rx de tórax, electrocardiograma, ultrasonografía abdominal y ginecológica para interconsulta con Ginecología. Se toma muestra para citología la cual arrojó como resultado una displasia leve NIC I, HPV.
Resultados del resto de los complementarios realizados:
- Hemograma completo
- Hemoglobina: 13,5 g/dL
- Leucocitos: 9,0 x 109/L
- Plaquetas: 171 x 109/L
- Pruebas hemoquímicas
- Glucemia: 5,6mmol/L
- Creatinina: 67 µmol/L - Serología y HIV: negativos.
- Grupo y factor: A+
- Cituria: negativa.
- Exudado vaginal y endocervical: ambos negativos.
- Rayos X de tórax: no alteraciones pleuropulmonares.
- Ecocardiograma: Disfunción diastólica TI con función sistólica conservadora en reposo.
- Ultrasonografía abdominal: Hígado de tamaño normal, aumento de la ecogenicidad en relación con infiltración grasa sin definir lesión nodular. No adenopatías intrabdominales, resto del rastreo de órganos abdominales sin alteraciones visibles.
- Ultrasonografía ginecológica: Útero de tamaño normal, endometrio lineal, no se definen por este estudio alteraciones en la región hipogástrica.
Como resultado de interconsulta con el ginecobstetra y el médico del consultorio se decidió enviar a la consulta de Patología de cuello e indicar toma de muestra para estudio histopatológico. Esto se logró a través de una biopsia por ponche, la que demostró la presencia de Carcinoma escamoso moderadamente diferenciado verrugoso.
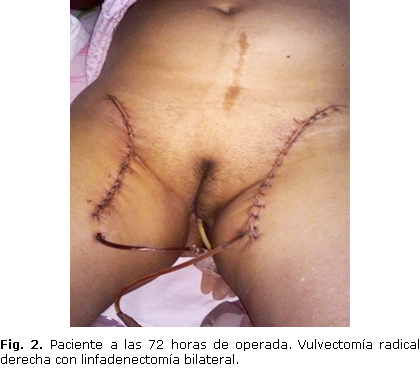
Posteriormente, fue remitida a consulta de Oncología para su valoración. El oncólogo indicó tratamiento quirúrgico. Al alta médica se recibe informe posoperatorio de vulvectomía radical derecha con linfadenectomía inguinofemoral bilateral, que corresponde con lo evidenciado en la figura 2.
DISCUSIÓN
El aumento creciente de la esperanza de vida ha hecho que se observe con mayor frecuencia el carcinoma de la vulva entre las neoplasias malignas ginecológicas. Son mujeres, en la mayoría de los casos, de bajo nivel socioeconómico y el diagnóstico se efectúa de forma tardía.
Según Williams,6 los factores de riesgo que favorecen la aparición del cáncer en la vulva se dividen en dos perfiles diferentes según la edad de la mujer:
1. Los cánceres que afectan a mujeres menores de 55 años tienden a seguir el mismo perfil de riesgo que otros canceres anogenitales (nivel socioeconómico bajo, comportamientos sexuales de alto riesgo, infección por VPH, consumo de cigarrillos).
2. En las mujeres de 55 a 85 años, el comienzo del cáncer vulvar resulta más tardío y por lo general, no se asocia a esos factores de riesgo.
La identificación del VPH constituye el factor de riesgo más importante de cáncer vulvar si coexiste con el tabaquismo y la infección por el virus del herpes simple.6
El diagnóstico precoz del cáncer de vulva requiere un alto índice de sospecha por parte del médico ginecólogo, así como la realización de una biopsia de forma inmediata. Si bien el cuadro clínico es presuntivo en algunas lesiones, el diagnóstico definitivo requiere la confirmación a través de una biopsia dirigida, que debe incluir epidermis, dermis y tejido conectivo para que el patólogo pueda evaluar las características hísticas y la profundidad de la lesión.
En su guía de práctica clínica sobre este tipo de cáncer, Maldonado7 describe que los tumores vulvares pueden ser asintomáticos en 50 % de las afectadas, y que el restante 50 % pueden presentar síntomas tales como: prurito crónico, irritación vulvar, lesión vulvar exofítica o endofítica ulcerada y dolor vulvar asociado al tumor.
Según los factores histopatológicos y ambientales, existen dos entidades etiológicas distintas del carcinoma escamoso de la vulva:
1. Tipo basaloide o verrucoso, que tiende a ser multifocal. Este aparece en mujeres jóvenes y está relacionado con la infección por virus del papiloma humano (VPH), con la neoplasia vulvar intraepitelial (VIN) y con el hábito tabáquico.
2. Tipo queratinizante, que tiende a ser unifocal, aparece predominantemente en mujeres mayores; no está relacionado con el VPH y con frecuencia se encuentra en zonas adyacentes al liquen escleroso y a la hiperplasia escamosa.7
El carcinoma escamoso es el tipo más frecuente en todas las estadísticas, pues representa aproximadamente 90 % de las neoplasias primarias. El tratamiento de elección es la cirugía que debe realizarse según los protocolos marcados por el Comité Oncológico de la Federación Internacional de Ginecólogos y Obstetras (FIGO), que recomiendan cirugía radical (vulvectomía radical más linfadenectomía bilateral).8,9
En un estudio realizado por Sánchez y Rodríguez10 en Alicante, España mediante un análisis multivariante, coincidieron en que la edad, el estado ganglionar, la presencia de márgenes afectos y el estadio tumoral, son predictores estadísticamente significativos para la supervivencia global. Se registró que la secuela a largo plazo más frecuente es el linfedema en extremidades inferiores. Coinciden con varios autores en que la supervivencia libre de enfermedad se registra alrededor de los dos años.10
Esta paciente resultó el primer caso reportado en nuestra área de salud. El carcinoma de vulva es un tumor poco frecuente, por lo tanto, es importante la presentación de este caso porque muestra cómo desde la atención primaria de salud se puede dar cumplimiento al programa integral para el control del cáncer con los protocolos establecidos a través de la detección de signos de alerta de cáncer, identificación de los principales factores de riesgo; y acciones según los diferentes niveles de prevención.
Conflicto de intereses
Los autores no declaran tener conflicto de intereses.
REFERENCIAS BIBLIOGRÁFICAS
1. Pérez Echemendía M. Ginecología oncológica pelviana. La Habana: Ecimed;2006:151.
2. Bas Esteve E, Díaz-Caneja Planell C, Peiró Marqués FM. Cáncer de vulva en la mujer joven no asociado a infección por virus del papiloma humano: a propósito de un caso. Clín Investig Ginecol Obstet. 2016;43(2):89-91.
3. Cabezas Cruz E, Cutié León E, Santisteban Alba S. Manual de procedimientos en Ginecología. La Habana: Ecimed;2006:148.
4. Cáncer de la vulva. En: MedlinePlus. Enciclopedia de la Biblioteca Nacional de Medicina de los EE. UU. [Citado 15 Mar 2015]. Disponible en: https://medlineplus.gov/spanish/ency/article/000902.htm
5. Arias Beatón E, Arias Beatón MB, Tellería León YE. Carcinoma basocelular invasivo de vulva en una adulta. MEDISAN. 2016;20:9.
6. Williams Ginecología. México 2012;3(31):795.
7. Maldonado V. Guía de práctica clínica. Cáncer de vulva. Buenos Aires: OSECAC; 2012 [Citado 15 Mar 2015]. Disponible en: http://www.osecac.org.ar/documentos/guias_medicas/GPC%202008/Ginecologia/Gin-57%20Cancer%20de%20Vulva_v0-12.pdf
8. Rodríguez Cerdeira MC, González Guerra E, Guerra Tapia A. Cáncer de vulva. Dermatol. 2008;4:5-13.
9. Jewell EL, Sonoda Y. Vulvar cancer treatment protocols. MedScape. 2015 [Citado 15 Mar 2015]. Disponible en: http://emedicine.medscape.com/article/2156990-overview
10. Sánchez Gutiérrez L, Rodríguez Ingelmo JM. Cáncer de vulva y su tratamiento en Alicante, España (2000-2013). Rev Cubana Obstet Ginecol. 2016;42:2.
Recibido: 1ro. de noviembre de 2017.
Aprobado: 20 de noviembre de 2017.
Alejandro Jesús Velasco Boza. Policlínico Docente "Efraín Mayor Amaro". Cotorro, La Habana. Cuba.
Correo electrónico: avelasco@infomed.sld.cu