Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Oftalmología
versión On-line ISSN 1561-3070
Rev Cubana Oftalmol vol.30 no.1 Ciudad de la Habana ene.-mar. 2017
INVESTIGACIÓN
Manifestaciones oftalmológicas en pacientes diabéticos de un área de salud
Ophthalmological manifestations in diabetic patients from a health area
Yey Fano Machín
Policlínico "Mario Muñoz Monroy". La Habana del Este. La Habana, Cuba.
RESUMEN
Objetivo: describir el comportamiento de manifestaciones oftalmológicas de anexos y segmento anterior en pacientes diabéticos de un área de salud.
Métodos: se realizó un estudio descriptivo transversal. La muestra fue conformada por 134 pacientes diabéticos. Se aplicaron métodos de estadística descriptiva para variables cualitativas. Para el procesamiento y análisis de la información se confeccionó una base de datos en programa estadístico Microsoft Excel 2003.
Resultados: el 88,8 % de los pacientes tenían más de 50 años. Predominaron el grupo de 60-69 años, con edad media de 62,5 años; el sexo femenino a razón de 97:37 y la diabetes mellitus tipo 2 (97,8 %), con menos de 5 años de evolución (57,4 %). Las enfermedades oculares que se presentaron con mayor frecuencia fueron ojo seco (76,1 %), blefaritis (41,7 %), pterigion (20,1 %), tortuosidad vascular conjuntival (15,6 %), engrosamiento conjuntival (11,1 %), queratitis punctata y neurotrófica (4,5 %) seguida de herpes zoster oftálmico (2,2 %), rubeosis del iris (1,5 %) y úlcera corneal y catarata (0,8 %).
Conclusiones: la diabetes mellitus es un problema de salud real. Las personas diabéticas presentan con frecuencia daño ocular como ojo seco, blefaritis, queratitis, entre otros, por lo que deben consultar al oftalmólogo periódicamente.
Palabras clave: superficie ocular; anexos; segmento anterior; diabetes mellitus.
ABSTRACT
Objective : to describe the behavior of the ophthalmologic manifestations of annexes and previous segment in diabetic patients in an area of health.
Method: a carried out a traverse descriptive study. The sample was constituted by134 diabetic patients. Methods of descriptive statistic were applied for qualitative variables. For the prosecution and analysis of the information a database was made in statistical program Microsoft Excel 2003.
Results: 88,8 % of the patients had more than 50 years prevailing the 60-69 year-old group, with half age 62,5 years old. The feminine sex prevailed to reason of 97:37. Diabetes mellitus type 2 prevailed (97,8 %), with less than 5 years of evolution (57,4 %). The ocular pathologies that were presented with more frequency were dry eye (76,1 %), blepharitis (41,7 %), pterigion (20,1 %), tortuosity vascular conjunctival (15,6 %), and conjunctival engrosamiento (11,1 %). Punctata keratopathy and neurotropic keratopathy (4,5 %) followed by herpes zoster ophthalmicus (2,2 %), rubeosis of the iris (1,5 %) and corneal ulcer, waterfall (0,8 %)
Conclusions: the diabetic mellitus is a problem of real health. Diabetic people frequently present ocular damage as dry eye, blepharitis, keratopathy among other, for what they should attend the oculist periodically.
Key words: ocular surface; annexes; previous segment; diabetic mellitus.
INTRODUCCIÓN
La diabetes mellitus (DM) es el trastorno endocrino-metabólico más común que existe. Se caracteriza por una hiperglucemia sostenida, relacionada con la falta de insulina endógena o una disminución en su eficacia. Se acompaña de trastornos del metabolismo de carbohidratos, grasas y proteínas.1 De acuerdo con la Organización Mundial de la Salud, es el tercer problema de salud pública más importante en el mundo. Más de 200 millones de personas sufren de esta enfermedad mundialmente, y se calcula que para el año 2025 serán unos 300 millones.1-3 En Cuba, provoca un número ascendente de defunciones.
Desde finales del año 1960, la DM se encuentra entre las 10 primeras causas de muerte.4,5 Tiene gran impacto social, no solo por su alta prevalencia, sino por constituir un factor de riesgo para otras enfermedades. Su alta morbimortalidad y sus complicaciones crónicas.2 Este síndrome crónico, no curable en la actualidad, conlleva el desarrollo de complicaciones, entre las que se destaca la afectación vascular (macro y microangiopatía).6 La microangiopatía es la complicación que mayores secuelas ocasiona en estos enfermos, con especial repercusión a nivel de los vasos retinianos.7,8
La retinopatía diabética (RD) es la lesión más temida del diabético a nivel ocular, por constituir la tercera causa de ceguera en el mundo y primera en personas de edad productiva.7 No menos importante son sus efectos en el resto de las estructuras del ojo, ya que afecta cualquier parte del aparato visual.6,8-10 La catarata diabética, el glaucoma neovascular, las infecciones recurrentes de los párpados, las degeneraciones corneales y los cambios vasculares en conjuntiva se producen por la diabetes, y en estadios avanzados afecta la función visual. En ocasiones sirven de alerta al oftalmólogo en la búsqueda precoz de retinopatía diabética. 9,11-15
La elevada incidencia de la diabetes mellitus nos motivó a realizar este estudio, que tiene como objetivo describir el comportamiento de las manifestaciones oftalmológicas de anexos y segmento anterior en pacientes con diagnóstico de esta enfermedad, quienes asistieron a la Consulta de Oftalmología del Policlínico "Mario Muñoz Monroy".
MÉTODOS
Se realizó un estudio descriptivo transversal con el objetivo de describir el comportamiento de las manifestaciones oftalmológicas de anexos y segmento anterior en pacientes con diabetes mellitus que asistieron a la Consulta de Oftalmología del Policlínico "Mario Muñoz Monroy", de septiembre de año 2013 a febrero de 2014. La muestra la conformaron 134 pacientes con diagnóstico de diabetes mellitus, quienes cumplieron los siguientes criterios de inclusión: pacientes con edad igual o mayor a 20 años y estar aptos psíquicamente para colaborar con el interrogatorio y el examen oftalmológico. Fueron excluidos de la investigación los pacientes que no dieron su consentimiento para esta.
Para dar salida a los objetivos se consideraron las siguientes variables: edad, sexo, tipo de diabetes, tiempo de evolución de la diabetes y enfermedades oculares según estructuras dañadas del segmento anterior. La información fue recolectada mediante una planilla elaborada por la autora de esta investigación y avalada por expertos. El estudio se realizó con el consentimiento de los pacientes y cumpliendo con los principios y normas de la ética médica. Se aplicaron métodos de estadística descriptiva para variables cualitativas. Para el procesamiento y análisis de la información se confeccionó una base de datos en el programa estadístico Microsoft Excel 2003. Los resultados se resumieron en gráficos y tablas expresados en frecuencias absolutas y en porcentajes, con lo que se arribó a conclusiones.
RESULTADOS
En la distribución de los pacientes con diabetes mellitus según edad y sexo, el 88,8 % tenía más de 50 años y predominaron los grupos de 60-69, 70-79 y 50-59 años con 34,3; 26,1 y 22,4 %, respectivamente. La edad media de estos pacientes fue de 62,5 años. El sexo femenino predominó con 72,3 %, a razón de 97:37. Por cada 2,6 mujeres diagnosticadas con diabetes mellitus se diagnosticó 1 hombre (Fig. 1).
En la distribución de pacientes según clasificación de diabetes mellitus, se observó que predominó la diabetes mellitus tipo 2 con frecuencia absoluta de 131 (97,8 %); 94 de esos pacientes pertenecían al sexo femenino (70,1 %) y 37 al masculino (27,7 %). La diabetes mellitus tipo 1 representó solo el 2,2 % de la muestra (Fig. 2).
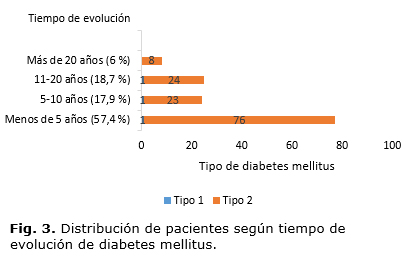
La figura 3 muestra la distribución de pacientes según tiempo de evolución de la diabetes mellitus. Predominó el grupo de pacientes con menos de 5 años de evolución con frecuencia absoluta de 77 para 57,4 %, seguido del grupo de 11-20 años y 5-10 años con 25 pacientes para 18,7 % y 24 para 17,9 % respectivamente. El grupo de pacientes con más de 20 años de evolución de la diabetes ocupó el último lugar en frecuencia con solo 8 pacientes para 6 %.
Las estructuras oculares de anexos y segmento anterior afectadas con más frecuencia en pacientes diabético se muestran en la figura 4. La glándula lagrimal se afectó en el 76,1 % de la muestra, seguida de conjuntiva, párpado, córnea, cristalino e iris, con 60,4; 55,9; 16,4; 13,4 y 2,2 %, respectivamente.
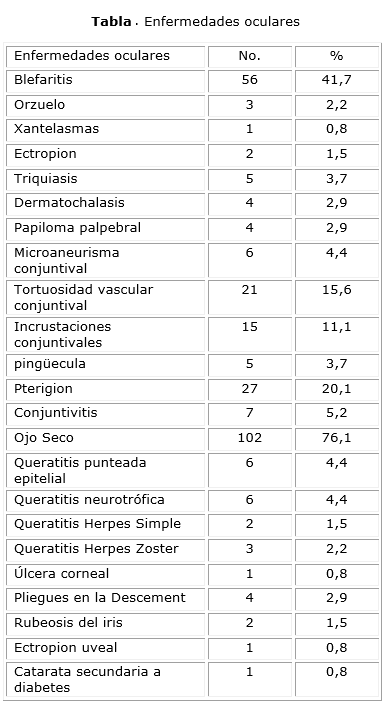
La tabla muestra la frecuencia de enfermedades oculares de anexos y segmento anterior que se presentó en la serie de casos. El mayor porcentaje lo presentó el ojo seco con 76,1 %, seguido en frecuencia por la blefaritis (41,7 %), el pterigion (20,1 %), la tortuosidad vascular conjuntival (15,6 %) y las incrustaciones conjuntivales (11,1 %), respectivamente. La conjuntivitis se presentó en el 5,2 %. Los microaneurismas conjuntivales, la queratitis punteada epitelial y la queratitis neurotrófica se comportaron de igual manera con 4,4 % de la muestra. Igual sucedió con la pingüécula y la triquiasis con 3,7 %. Se comportaron con igual frecuencia (2,9 %) la dermatochalasis, el papiloma palpebral y los pliegues en la Descement, seguido por orzuelos y herpes zoster oftálmico (2,2 %), y ectropión, queratitis por herpes simple y rubeosis del iris con 1,5 %. El menor porcentaje lo presentaron las xantelasmas, la úlcera corneal y el ectropión uveal, con solo 0,8 % de la muestra. La catarata se presentó en 18 pacientes de la serie (13,4 %); de ellas, 17 seniles (12,6 %) y solo 1 secundaria a la diabetes (0,8 %).
DISCUSIÓN
En el siglo XXI se habla de una "epidemia global de diabetes", fenómeno relacionado particularmente con la diabetes mellitus tipo 2, 2 que afecta con mayor frecuencia al sexo femenino y a grupos de edades mayores de 50 años. En el estudio predominó la diabetes tipo 2 en mujeres mayores de 50 años, lo que coincide con la bibliografía revisada.1 Muchos autores no le confieren importancia a la edad y el sexo en la aparición de complicaciones asociadas a la diabetes, pero sí al tiempo de evolución de esta. El tiempo de evolución de la diabetes mellitus se ha establecido como el factor de riesgo fundamental relacionado con la aparición de complicaciones; a medida que este aumenta, mayor es la probabilidad de sufrir una complicación.1 En el estudio predominó la diabetes en los pacientes con menos de 5 años de evolución de esta, lo que no coincide con la literatura revisada.1,3,16 Esto pudiera estar relacionado con el incremento en la incidencia de casos nuevos y la labor educativa desempeñada por el personal de salud que garantiza la asistencia periódica de estos enfermos a la Consulta de Oftalmología, y con esto se realiza el diagnóstico precoz, el tratamiento adecuado de la patología y se logra mejor calidad de vida del paciente.2,4
La literatura reporta estudios sobre la película lagrimal en pacientes diabéticos tipo 2, que encontraron disfunción de esta en aspectos cualitativos y cuantitativos.10, 11,16 En conjuntiva se describen alteraciones vasculares en la región límbica similares a las encontradas en retina, de gran importancia para el diagnóstico y evolución de la diabetes y sus complicaciones, ya que estos preceden a los retinianos. Los cambios degenerativos se consideran patognomónicos para la diabetes. Los anexos se afectan en 4-6 % de los casos, con predominio de las infecciones e inflamaciones. Los cambios en la córnea se presentan en el 20 % de los pacientes y como regla no conducen a la reducción considerable de la agudeza visual. Los cambios iridianos pueden ser de origen vascular, inflamatorios o distróficos y generalmente están asociados a la evolución tórpida y prolongada de la enfermedad. Se corresponde con daño en el segmento posterior.6,8,9,14
En el estudio predominó el ojo seco entre las enfermedades oculares, con una incidencia de 76,1 %, influido por factores como la edad, el sexo, las inflamaciones y las condiciones ambientales.16 Se describe que entre el 47 y el 64 % de los pacientes diabéticos presentan síntomas de ojo seco en algún momento de su vida.11 Numerosos estudios han demostrado que los pacientes diabéticos cursan con inestabilidad lagrimal y signos de metaplasia escamosa conjuntival, independientemente del tipo de diabetes.11,15 Manaviat publica una incidencia del 54,3 % de ojo seco en pacientes diabéticos. Dogru afirma que los pacientes diabéticos tipo 2 con neuropatía periférica y mal control metabólico presentan ojo seco. Similares resultados obtuvo Yu en pacientes diabéticos tipo 2 con retinopatía. Otros autores describen en diabéticos tipo 1 una disminución de la secreción total y refleja, sin cambios ni en la secreción basal ni en la prueba de rotura de la película lagrimal. Nuestros resultados coinciden con estudios nacionales y extranjeros.1,10
La secreción lagrimal comienza a disminuir a partir de los 30 años de edad pero sobrepasa las necesidades normales; solo se hace sintomática en situaciones de sobrexposición.17 El nivel crítico entre la producción y las necesidades se alcanza alrededor de los 45 años y la producción decrece alrededor de los 60 años cuando la secreción comienza a ser insuficiente para los requerimientos en situaciones normales.18,19 Los andrógenos son hormonas que presentan propiedades antinflamatorias; actúan sobre el tejido de la glándula lagrimal e influyen en la producción acuosa de la lágrima. Con el envejecimiento el nivel sistémico disminuye y se hace crítico en mujeres que tienen ya bajos niveles de andrógenos en su estado normal. Estos también influyen en las glándulas de Meibomio, que poseen receptores para ellos y, por tanto, sobre la producción lipídica de la lágrima.20
Por otra parte, los pacientes diabéticos son propensos a enfermedades inflamatorias de los párpados (blefaritis y orzuelos), lo que se relaciona con la resistencia disminuida del organismo a infecciones endógenas y exógenas. Estas inflamaciones crónicas influyen en el adecuado funcionamiento de la porción lipídica de la lágrima, que favorece la evaporación y aumenta la osmolaridad de esta.16,21,22
La blefaritis se presentó con gran frecuencia en el estudio. Existen ojos que aun teniendo secreción lagrimal normal o incluso excesiva, la superficie ocular no puede aprovecharla (ojos tantálicos). Existen tres grupos: el primero donde se encuentran epiteliopatías, que hacen hidrófoba la superficie ocular (distrofia, deficiencia limbal, conjuntivalización corneal, raros casos de queratitis endocrina por diabetes o paratiroidismo). Otro grupo por incongruencia ojo/párpado (coloboma palpebral, ectropión, lagoftalmos, parálisis palpebral, exoftalmos, párpado fláccido, conjuntivochálasis, protrusión local por pterigion o quiste dermoide, fisura palpebral antimongoloide, sueño con ojos entreabiertos) y el último grupo donde existe evaporación ambiental excesiva por circunstancias ambientales (aire acondicionado, ventiladores, abanicos, viento, andar aprisa sin gafas). En este estudio predominaron enfermedades como pterigion, pingüecula y ectropión, sumada además la evaporación ambiental excesiva por circunstancias ambientales que hoy forman parte de la vida cotidiana, que influyeron en la sequedad ocular de la serie de casos. El estudio coincide con la bibliografía revisada y con estudios nacionales y extranjeros.16
Los cambios producidos en la córnea de los pacientes diabéticos son por lo general manifestación de la polineuropatía, consecuencia de las alteraciones metabólicas y de la microcirculación. Es frecuente una disminución de la sensibilidad corneal y la escasa respuesta cicatricial epitelial. La hipostesia produce falta de estímulo para el crecimiento epitelial. Esto, asociado a la existencia de anomalías en los complejos de unión (hemidesmosomas) y a la membrana basal epitelial engrosada, favorece la aparición de las lesiones corneales. También el sistema inmune deprimido facilita habitualmente en estos pacientes la sobreinfección de úlceras, a menudo polimicrobianas, así como la infección ocular herpética.21,23 En el estudio predominó la queratitis punteada epitelial, la queratitis neurotrófica por herpes zoster y herpes simple, los pliegues en la Descement y la úlcera corneal, lo que coincide con estudios anteriores y con la bibliografía consultada.
En la conjuntiva predominaron los cambios vasculares (tortuosidad vascular conjuntival y microaneurismas) y degenerativos (incrustaciones blanco-amarillentas conjuntivales) sobre las infecciones. Esto confirma que a través de un adecuado examen oftalmológico es posible pronosticar el progreso de la enfermedad y por tanto prevenir la aparición de retinopatía. Los cambios degenerativos se localizan en la hendidura palpebral y en las partes externas e internas. Se manifiestan en forma de incrustaciones blanco-amarillentas pequeñas aisladas (patognomónicas para la diabetes); o en forma de focos porosos más grandes de aspecto amorfo. Con más frecuencia se observa la impregnación del tejido de la conjuntiva por la sustancia amorfa de color blanquecino amarillento.23
La literatura consultada describe dos tipos de cataratas en pacientes diabéticos: la senil y la diabética. La catarata diabética es poco frecuente, bilateral, con aspecto lechoso, sin estrías radiadas ni opacidades centrales. Se presenta en el 0,4 % de los diabéticos y es más frecuente en casos severos. En el estudio fue poco frecuente la catarata secundaria a la diabetes, lo que coincide con la bibliografía revisada.8,13,14,23 La diabetes mellitus es un problema de salud real. Las personas diabéticas presentan con frecuencia daño ocular, como ojo seco, blefaritis, queratitis, entre otros, por lo que deben consultar al oftalmólogo periódicamente.
Conflicto de intereses
La autora declara que no existe conflicto de intereses en el presente artículo.
REFERENCIAS BIBLIOGRÁFICAS
1. Llerena Rodríguez C, Jorge A. Factores de riesgo y severidad de la retinopatía diabética. Rev Cubana Med Mil. 2013 [citado 8 de septiembre de 2014];42(2):181-90. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-65572013000200007&lng=es
2. International Diabetes Federation. IDF Diabetes Atlas. Bruselas, Bélgica: 2014 [citado 8 de septiembre de 2014]. Disponible en: http://www.idf.org/diabetesatlas/6e/the-global-burden
3. Hernández Pérez A, Tirado Martínez OM, Rivas Canino MC, Licea Puig M, Maciquez Rodríguez JE. Factores de riesgo en el desarrollo de la retinopatía diabética. Rev Cubana Oftalmol. 2011 [citado 8 de septiembre de 2014];24(1):86-99. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-21762011000100009&lng=es
4. Colectivo de autores. Programa nacional de prevención de ceguera por retinopatía diabética en Cuba. 2013 [citado 29 de marzo de 2014]. Disponible en: http://www.vitreoretina.sld.cu
5. MINSAP. Anuario estadístico 2013 [citado 12 de noviembre de 2014]. Disponible en: http://www.sld.cu/servicios/estadisticas
6. Fowler MJ. Complications of diabetes. Clin Diab. 2011;29(3)1-10.
7. Winter I, Yoston D. Retinopatía diabética: un asunto de todos. Rev Salud Ocul Comunit. 2012 [citado 29 de marzo de 2014];5(10):[aprox 4 p.]. Disponible en: http://www.bajavision.org/bnoviembre12/articulo.asp?id=146
8. Suárez-Rodríguez B, Llull-Tombo M, Curbelo-Gómez M, Díaz-Alfonso L, Martínez-Díaz A. Presencia de afecciones oftalmológicas en pacientes con diabetes mellitus tipo 2. Medisur. 2011 [citado 23 de noviembre de 2014];9(6):[aprox. 5 p.]. Disponible en: http://www.medisur.sld.cu/index.php/medisur/article/view/1877
9. Redondo Piñó LR, Maciques Rodríguez JE, Pérez Muñoz ME, Licea Puig M. Asociación de la diabetes mellitus con el glaucoma crónico simple. Rev Cubana Endocrinol. 2013 [citado 8 de septiembre de 2014];24(3):314-22. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1561-29532013000300007&lng=es
10. Yu L, Chen X, Qin G, Xie H, Lu P. Tear film function in type 2 diabetic patients with retinopathy. Ophthalmologica. 2008;222:284-91.
11. Figueroa-Ortiz LC. Estudio de la función lagrimal y la superficie conjuntival en pacientes diabéticos. Arch Soc Esp Oftalmol. 2011;86(4):107-12.
12. Fuentes-Páez G. Falta de concordancia entre los cuestionarios y las pruebas diagnósticas en el síndrome de ojo seco. Arch Soc Esp Oftalmol. 2011;86(1):3-7.
13. Rodríguez Alonso Y, Fouces Gutiérrez Y, Ruiz Miranda M, Irarragorri Dorado CA, Cárdenas Díaz T, Hormigó Puertas I. Caracterización de la cirugía de catarata en pacientes con retinopatía diabética. Rev Cubana Oftalmol. 2012 [citado 8 de septiembre de 2014];25(1):94-103. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-21762012000100012&lng=es
14. Llerena Díaz AY, Pérez Rodríguez AE. Principales afecciones oftalmológicas en el municipio de Guanes, Pinar del Río. Rev Cubana Oftalmol. 2010 [citado 8 de septiembre de 2014];23(1):122-35. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-21762010000100012&lng=es
15. Zuazo F. Conjunctival impression cytology in patients with normal and impaired OSDI scores. Fundación Oftalmológica Los Andes. 2014 [citado 31 de octubre de 2016];89(10):[aprox 7 p]. Disponible en: https://www.clinicalkey.es/service/content/pdf/watermarked/1-s2.0-S2173579414002023.pdf?locale=es_ES
16. Merayo Lloves J. Conceptos actuales en ojo seco. Del síndrome a la enfermedad. Madrid: Grupo Español de Superficie Ocular y Cornea (GESOC). 2012 [citado 13 de diciembre de 2013]. Disponible en: http://www.lasuperficieocular.com/ficheros/ojoseco.pdf
17. Logaraj M, Madhupriya V, Hegde SK. Computer vision syndrome and associated factors among medical and engineering students in Chennai. Ann Med Health Sci Res. 2014 [citado 26 de mayo de 2014];4(2):[aprox 7 p]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3991936/
18. Kartar Singh D, Deepak Kumar A, Sanjeev Kumar Sh. Clinical efficacy of Ayurvedic management in computer vision syndrome: A pilot study. Ayu. 2012 [citado 26 de mayo de 2014];33(3):[aprox 8 p]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3665100/
19. Smita A, Dishanter G, Anshu Sh. Evaluation of the factors which contribute to the ocular complaints in computer users. J Clin Diagn Res. 2013 [citado 26 de mayo de 2014];7(2):[aprox 7 p]. Disponible en: http://www.ncbi.nlm.nih.gov/pmc/articles/PMC3592304/
20. Berenguer Subil J. NTP 289: Síndrome del edificio enfermo. Factores de riesgo. Madrid: Ministerio de Trabajo y Asuntos sociales. 2009 [citado 26 de mayo de 2014]. Disponible en: http://www.insht.es/InshtWeb/Contenidos/Documentacion/FichasTecnicas/NTP/Ficheros/201a300/ntp_289.pdf
21. Sánchez Salorio M, Díaz-Llopis M, Benítez del Castillo JM, Rodríguez Ares MT. Manifestaciones oftalmológicas de las enfermedades generales. LXXVII Ponencia Oficial de la Sociedad Española de Oftalmología; 2001. Capítulo IX:270-80.
22. Knop E, Knop N, Millar T, Obata H, Sullivan DA. The international workshop on meibomian gland dysfunction: report of the Subcommittee on Anatomy, Physiology and Pathophysiology of the Meibomian Glad. Invest Ophthalmol Vis Sci. 2011;52:1938-78.
23. Kanski Jack J. Oftalmología clínica. Madrid: Elsevier; 2004. p. 698-9.
Recibido: 15 de diciembre de 2016.
Aprobado: 15 de enero de 2017.
Yey Fano Machín. Policlínico "Mario Muñoz Monroy". La Habana del Este. La Habana, Cuba. Correo electrónico: yey@infomed.sld.cu