Introducción
Las enfermedades del sistema respiratorio representan un importante problema de salud pública. La enfermedad pulmonar obstructiva crónica (epoc) es una entidad de alta prevalencia a nivel mundial con estimaciones de un 15 %, caracterizada por unos síntomas respiratorios y una limitación del flujo aéreo persistentes, debido a anomalías de las vías respiratorias, generalmente causadas por una exposición sustancial a partículas o gases nocivos.1
La Organización Mundial de la Salud (OMS), en un estudio de la carga global de la enfermedad, informó una prevalencia de 251 millones de casos de epoc a nivel mundial en el 2016. Se estima que esta produjo 3,17 millones de muertes en 2015, es decir, el 5 % de todas las muertes a nivel mundial en ese año. Más del 90 % de las muertes por epoc ocurren en países de bajos y medianos ingresos.2) Se estima, además, que para el 2030 esta enfermedad ocupará la tercera posición entre las causas de mortalidad, solo antecedida por las enfermedades cardiovasculares y el cáncer.3
En 2018, en Cuba se reportó un total de 4 079 fallecidos por enfermedades crónicas de las vías respiratorias inferiores, con una tasa de mortalidad ajustada de 36,2 por cada 100 000 habitantes. Superó la tasa nacional, La Habana, con una tasa de 42,3 por cada 100 000 habitantes.4
Por otra parte, según datos recogidos en el Departamento de Registros Médicos del Hospital Clínico Quirúrgico Docente “Dr. Salvador Allende”, durante el quinquenio 2014-2019, se egresaron 950 casos con diagnóstico de epoc, de los cuales 144 fueron fallecidos, lo que representa una letalidad del 15,2 %.
Es incuestionable la relevancia de la epoc como problema de salud con cifras de morbilidad y mortalidad en aumento, aun con los sustanciales avances farmacológicos y del conocimiento de la enfermedad alcanzados. A pesar de ello, existen pocos estudios clínicos epidemiológicos de la mortalidad por epoc en Cuba.
Tales argumentos motivaron la realización de esta investigación, cuyo objetivo fue determinar los factores asociados con la muerte en pacientes con epoc pertenecientes al Hospital Clínico Quirúrgico Docente “Dr. Salvador Allende”, en el periodo comprendido desde el 1 de enero al 31 de diciembre de 2019.
Método
Se realizó un estudio epidemiológico observacional analítico de casos y controles, en el Hospital Clínico Quirúrgico Docente “Dr. Salvador Allende” ubicado en el municipio Cerro (La Habana, Cuba), durante el periodo comprendido desde el 1 de enero hasta el 31 de diciembre de 2019.
Fueron incluidos todos los pacientes con diagnóstico de epoc confirmado al egreso, con 40 o más años de edad, ingresados tanto en salas de hospitalización como en el bloque crítico. Se excluyeron los pacientes en cuyas historias clínicas fuesen detectados sesgos. Quedó el universo constituido por 93 individuos, que fueron estudiados en su totalidad. Constituyeron los casos los 34 pacientes fallecidos; los 59 pacientes restantes fueron los controles.
Se estudiaron las variables: edad, sexo, tabaquismo, hipertensión arterial, diabetes mellitus, cor pulmonale crónico, cáncer, grado de epoc (ligero: disnea de esfuerzo, tos, expectoración; moderado: disnea en reposo, tos y aumento en la expectoración; grave: disnea sostenida, sibilancias, aumento y cambios en las características del esputo, dolor torácico y/o hemoptisis), causa de hospitalización (neumonía adquirida en la comunidad, neumonía intrahospitalaria, bronconeumonía, insuficiencia cardiaca, cor pulmonale crónico, otras), sitio de hospitalización (sala de hospitalización, bloque crítico) y necesidad de ventilación mecánica invasiva.
La información se obtuvo del registro estadístico hospitalario diario, las historias clínicas seleccionadas y los certificados de defunción, según los criterios de inclusión. Los datos se tabularon y analizaron mediante el programa estadístico IBM SPSS 20 para Windows, con significación estadística para p < 0,05. El análisis estadístico incluyó medidas de frecuencias (absolutas y relativas) y de asociación (incluyendo la evaluación de la significación estadística de la asociación encontrada). Dado que este estudio de casos y controles no tuvo una base poblacional, las medidas de frecuencia que se obtuvieron fueron las de frecuencia de exposición.
El presente estudio contó con la aprobación del Comité de Ética de Investigación y del Consejo Científico del Hospital Clínico Quirúrgico Docente “Dr. Salvador Allende”. Se respetaron los principios éticos promulgados en la Declaración de Helsinki en torno a las investigaciones en seres humanos.
Resultados
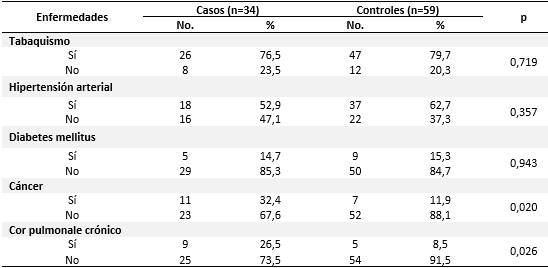
La edad media fue de 72,7 años en los casos (desviación estándar - σ: ± 8,8) y de 69,5 años en los controles (σ: ±10.8). La edad no se comportó como factor de riesgo para fallecer por epoc (OR: 2,0; IC 95 %: 0,7-5,8; p=0,172). En ambos grupos de estudio predominaron las mujeres: 61,8 % en los casos y 52,5 % en los controles. No se comprobó que el sexo esté asociado al fallecimiento por epoc (OR: 0,7; IC 95 %: 0,3-1,6; p=0,388).
La mayoría de los pacientes no presentaron cáncer como comorbilidad (67,6 % para los casos y un 88,1 % en los controles). Sin embargo, se quiere resaltar que el cáncer se comportó como un factor de riesgo, incrementando en 3,6 veces la probabilidad de fallecer con epoc (OR: 3,6; IC 95 %: 1,2-10,3; p=0,02).
El 73,5 % de los casos y el 91,5 % en los controles no presentó cor pulmonale crónico, a pesar de lo cual esta variable se asoció significativamente a la muerte por epoc (OR: 3,9; IC 95 %: 1,2-12,8; p=0,026), considerándose que, cuando está presente, se tienen aproximadamente cuatro veces la probabilidad de fallecer por epoc (Tabla 1).
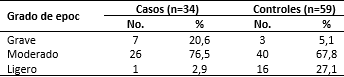
La mayoría de los pacientes en ambos grupos presentó una epoc moderada (76,5 % en los casos y el 67,8 % en los controles) como se muestra en la tabla 2.
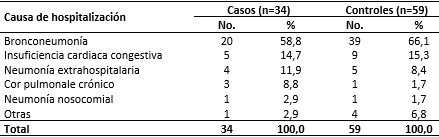
La bronconeumonía fue la causa de hospitalización más frecuente en los dos grupos de estudio (58,8 % de los casos y 66,1 % de los controles) (Tabla 3), seguida por la insuficiencia cardiaca congestiva, con un 14,7 % y un 15,3 % para los casos y controles, respectivamente. En la categoría “Otras” se incluyó la enfermedad hepática (para el grupo de los casos), así como los accidentes vasculares encefálicos, la arteriosclerosis, la osteoporosis y las arritmias (para el grupo de los controles).
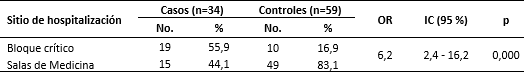
Los casos fueron, en su mayoría, ingresados inicialmente en cuidados intensivos e intermedios (55,9 %), mientras que el 83,1 % de los controles fueron ingresados en salas de Medicina. Se comprobó que el sitio de hospitalización se comportó como un factor de riesgo a la muerte por epoc, al incrementar esta posibilidad en 6,2 veces (Tabla 4).
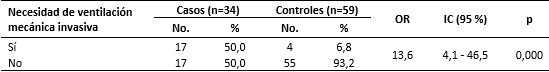
La ventilación mecánica invasiva se empleó en el 50 % de los casos y solo en el 6,8 % de los controles (Tabla 5). La necesidad de ventilación mecánica invasiva se comportó como un factor asociado significativamente (p < 0,05) a la muerte en pacientes con epoc, incrementando en 13,6 veces esta probabilidad.
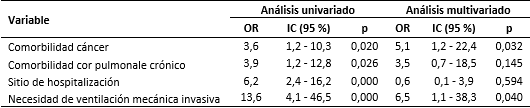
En la tabla 6 se muestra el análisis de riesgo comparativo univariado y multivariado mediante regresión logística con aquellas variables en las que inicialmente se encontró asociación estadísticamente significativa, lo que permitió hacer un ajuste de factores de confusión. Debe destacarse que, después de la realización del análisis multivariado, solamente se comportaron como factores asociados a la muerte en los pacientes con epoc: la comorbilidad cáncer y la necesidad de ventilación mecánica invasiva, con un incremento de esta probabilidad en 5,1 y 6,5 veces, respectivamente.
Discusión
Cuando se analiza la variable edad, los resultados de esta investigación son concordantes con los del estudio de Miravitlles, et al.5, en el que se estimó que en 2014, entre los 21,4 millones de españoles con una edad entre 40 y 80 años, había 2 185 764 que presentaban epoc con una edad promedio de 62,9 años.
La mortalidad por epoc es mayor en cuanto mayor es la edad de los pacientes. Rodríguez-Pérez, et al.6) describieron que la edad es, junto con el volumen espiratorio forzado en el primer segundo (VEF1), el mejor predictor de mortalidad a 3 años en pacientes con epoc, con un promedio de edad de 70,1 (± 2,5) años. En esta investigación la edad no se comportó como un factor de riesgo para el fallecimiento por epoc, lo cual puede guardar relación con el bajo número de pacientes, lo que impidió que se detectara una diferencia estadísticamente significativa.
De igual modo, se ha reportado5 el sexo masculino como un factor de riesgo, aunque no ha sido este un planteamiento libre de polémicas. En el presente estudio el sexo no se asoció de forma estadísticamente significativa a la mortalidad por epoc, lo cual pudo deberse al predominio de las féminas para ambos grupos.
Los resultados de esta investigación coinciden con González-Rodríguez, et al.7, que expusieron que, en el mundo, hasta un 30 % - 70 % de los pacientes con epoc continúa fumando, a pesar de estar diagnosticados y de haber sido advertidos por su médico sobre la conveniencia de abandonar el consumo del tabaco.
Pride y Soriano8 explican que la diferencia en las tasas de mortalidad por enfermedades vasculares se hace inapreciable entre fumadores y no fumadores a partir de los 75 años, mientras que el incremento se mantiene en el caso de epoc y el cáncer de pulmón en fumadores. Este efecto paradójico se ha discutido previamente. Así, contrariamente a la enfermedad cerebrovascular, cuyo riesgo disminuye rápidamente tras dejar de fumar, el riesgo de fallecer por cáncer de pulmón o epoc decae mucho más lentamente en los exfumadores.
Vale resaltar que, aunque el hábito tabáquico es el principal factor de riesgo para la aparición de la epoc, no se comporta así para el hecho de fallecer a causa de esta entidad, pues la mayoría de los pacientes son, de hecho, fumadores activos. En este sentido, los resultados de este trabajo coinciden: el tabaquismo no se comportó como factor de riesgo para fallecer a causa de una epoc.
Según se plantea en el estudio de Rodríguez-Pérez, et al.6, la coexistencia de epoc con otras enfermedades ha sido reconocida como un factor de mal pronóstico. Hay varios estudios que muestran una alta prevalencia de la enfermedad cardiovascular en pacientes con epoc. En el estudio CCECAN9, por ejemplo, se estimaron los riesgos en relación con la mortalidad cardiovascular de los pacientes con epoc sobre el grupo control. Los pacientes con epoc presentaron alta prevalencia de hipertensión arterial (72 %), obesidad (41 %) y diabetes mellitus tipo 2 (39 %).
El índice de Charlson se emplea para cuantificar la relevancia de las comorbilidades en los pacientes con epoc, pero este índice no considera algunas enfermedades concomitantes frecuentes en este grupo de individuos. Las entidades, en orden de relevancia sobre el empeoramiento del pronóstico de pacientes con epoc, son: cáncer (pulmón, esófago, páncreas o mama), ansiedad, otros tipos de cáncer, cirrosis hepática, fibrilación o flutter auricular, diabetes mellitus con neuropatía, fibrosis pulmonar, insuficiencia cardiaca congestiva y úlcera péptica.10
De las comorbilidades analizadas, la única que se comportó como factor de riesgo en este estudio fue la presencia de cáncer, ya que el cor pulmonale crónico, que inicialmente se mostró como factor que incrementaba el riesgo de fallecer por epoc, dejó de comportarse como tal cuando se realizó el ajuste de posibles factores de confusión mediante la técnica estadística de regresión logística multivariante.
Probablemente fallecer con epoc es y será mucho más frecuente que morir de epoc. Determinar la causa última del fallecimiento de los pacientes con epoc, incluso cuando la muerte ocurre en el ámbito hospitalario, es complejo y, a menudo, de escaso interés para el clínico. En general, se trata de pacientes mayores, con varias enfermedades crónicas que interactúan entre sí, en los que antiguamente había poco que ofrecer o esperar.11
Hasta fechas recientes se asumía que la principal causa de mortalidad en la epoc era el fallo respiratorio, pero si se analiza la información disponible se puede establecer que, en los estadios leves y moderados, las principales causas de muerte son las enfermedades cardiovasculares y el cáncer, con un predominio de causas respiratorias a medida que aumenta la gravedad de la obstrucción al flujo aéreo.1
Se ha comprobado que la gravedad de la epoc está asociada a las exacerbaciones, especialmente con la mortalidad cuando estas exacerbaciones son graves. Este aspecto es relevante ya que no todas las exacerbaciones afectan en la misma medida a la mortalidad. La gravedad de la epoc está determinada por las propias características de la exacerbación, pero de forma muy directa, con la propia gravedad basal del paciente.
Los pacientes con epoc sufren un promedio de 2,4 a 3 exacerbaciones al año, con un elevado consumo de fármacos; alrededor del 10 % - 17 % de las exacerbaciones necesitan hospitalización. La mortalidad por epoc generalmente está relacionada con una exacerbación; sin embargo, no hay una definición universalmente aceptada para esta.
Según la Global Initiative for Chronic Obstructive Lung Disease1, las exacerbaciones de la epoc son episodios importantes en el manejo de esta ya que influyen negativamente en el estado de salud, las tasas de hospitalización y de reingreso, y la progresión de la enfermedad. Son episodios complejos que suelen asociarse a un aumento de la inflamación de las vías aéreas, un aumento de la producción de moco y un notable atrapamiento de aire. Estos cambios contribuyen a aumentar la disnea, síntoma clave en una exacerbación.
Las exacerbaciones que requieren hospitalización tienen una mortalidad entre el 3 % y el 4 %, que puede llegar al 11 % - 24 % en los admitidos en la unidad de cuidados intensivos (UCI), puede ser más elevada en pacientes mayores de 65 años.12 La letalidad encontrada en esta investigación (36 %) fue mayor, lo que puede ser atribuido a que la casi totalidad de los pacientes fueron catalogados como graves/moderados y que la mayoría de los casos (fallecidos) ingresaron inicialmente en el bloque crítico o requirieron ser trasladados a dicha unidad por empeoramiento de su cuadro clínico, a lo que se añade el hecho de que la mitad tuvo necesidad de ventilación mecánica invasiva, variable que se asoció a un incremento significativo de fallecer por epoc.
En cuanto a las causas de hospitalización, predominaron las respiratorias, con un papel preponderante de la bronconeumonía o la neumonía, lo cual coincide con los resultados del estudio de Alfonso-Guerra, et al.13
Respecto al sitio de hospitalización, un aspecto destacable del estudio de Iribarren-Diarasarri, et al.14, coincidente con esta investigación, es el análisis de la mortalidad en el subgrupo de pacientes que precisaron ingreso en la UCI durante el seguimiento. Su supervivencia fue inferior de forma estadísticamente significativa a la del resto de la población estudiada, y el ingreso en la UCI fue, además, un factor pronóstico independiente en el análisis multivariante, a pesar de que la mortalidad en dicha unidad fue baja.
Montserrat-Capdevila, et al.15 encontraron una relación estadísticamente significativa entre el diagnóstico de epoc y la mortalidad intrahospitalaria por los diagnósticos al ingreso de insuficiencia cardiaca, cardiopatía isquémica, neumonía, entre otras causas.
En la investigación de Soriano, et al.16 se expuso que el 34 % de los pacientes, en un estudio experimental clínico-epidemiológico de epoc, había fallecido en unidades de cuidados intensivos por presentar complicaciones como la bronconeumonía de origen bacteriano, el síndrome de distrés respiratorio agudo y el broncoespasmo severo. En ese estudio se plantea que no es posible separar la estancia del paciente en el bloque crítico y las causas que permitieron que su estado se agravara de tal manera que fuera conducido a este tipo de atención especializada. Teniendo en consideración estos elementos, cualquier análisis al respecto es extremadamente complejo por los sesgos que genera la multicausalidad en el fallecimiento de los pacientes con epoc.
El estudio de las circunstancias que caracterizan el último período de la vida de los pacientes con epoc es un terreno prácticamente “virgen”. Esto se debe, en parte, a la presencia de comorbilidades y a que las estadísticas habituales reflejan únicamente la causa fundamental de muerte, pero no incorporan las causas secundarias y acompañantes.17
Diversos estudios indican que los datos obtenidos de los certificados de defunción infravaloran la importancia de la epoc como causa de muerte. Según los datos del National Center for Health Statistics (NCHS), por ejemplo, en un 8,2 % de todos los fallecimientos registrados entre los años 1979 y 1993 en Estados Unidos, constaba la epoc en el certificado de defunción; sin embargo, en menos de la mitad esta fue considerada la causa fundamental del óbito.17
Entre las limitantes del estudio se encontró que el número relativamente pequeño de los pacientes incluidos pudo haber influenciado el poder para detectar el efecto de ciertas variables relevantes citadas en la literatura, como la comorbilidad cor pulmonale crónico y el sitio de hospitalización.
Otra limitante fue la dificultad técnica para valorar el estado nutricional de los pacientes, producto a los impedimentos que la epoc presupone al intentar obtener el peso y la talla, realizar el cálculo del índice de masa corporal y realizar estudios espirométricos para evaluar integralmente la severidad de la enfermedad.
Por último, también estribaron limitaciones en el propio diseño de un estudio de casos y controles, así como en el sesgo de información -en este caso en particular, puede estar magnificado por la propia edad de los pacientes- a causa de la no infrecuente imposibilidad de validar la información ofrecida, muchas veces proporcionada por los familiares de los pacientes investigados, razón por la cual no fue posible estudiar la variable reingreso hospitalario.
A pesar de estas limitantes, los autores del estudio consideran que este aporta información novedosa y valiosa derivada del análisis de los resultados.