Introducción
La lepra es una de las enfermedades más antiguas conocidas en el ser humano. La primera referencia escrita se encuentra en la India, en el libro Susruta Shamita, 600 años a. C y era denominada Kushtha. También aparece citada en textos tan antiguos como el Papiro Ebers, en Egipto. Asociado al comercio, a las guerras y a las peregrinaciones religiosas, logró extenderse por los países mediterráneos como Grecia, con descripciones exactas por Areteo de Capadocia, donde se le llamó lepra. Las tropas de Alejandro Magno iniciaron la diseminación durante la conquista de la India y Persia, posteriormente las legiones romanas la difundieron por todo Europa y la península Ibérica. Por su parte, los conquistadores españoles fueron los responsables de su propagación en América y luego en África.1
La Organización Mundial de la Salud (OMS) informó que en el 2017 se registraron en todo el orbe 211 009 nuevos casos de lepra, según cifras oficiales provenientes de 159 países de cada una de las regiones. Sobre la base de los 193 118 afectados de finales de ese año, la tasa de detección de enfermos fue de 0,3/10 000 habitantes.2
También se conoce como enfermedad de Hansen en honor a quien descubrió la bacteria en 1873, causada por el Mycobacterium leprae. Presenta varias formas clínicas y estados reaccionales que dependen de la inmunidad específica del huésped. Es una enfermedad granulomatosa crónica, infectocontagiosa, no hereditaria, endémica en los países subdesarrollados de Asia, África y América Latina, que puede afectar a las personas, independientemente de la edad, el sexo, el color de la piel, la condición social o el clima. En cuanto al período de incubación, no existe un patrón preciso debido al desconocimiento exacto de su inicio, ya que los primeros síntomas apenas se perciben y, según se describe, varían de 9 meses a 20 años y el promedio es probablemente de 3 a 5 años.3,4
El mecanismo de trasmisión de la lepra es aún motivo de controversia, pero se acepta que el contacto con un enfermo resulta una condición necesaria para que tenga lugar la infección. Debe tenerse en cuenta la interacción de 2 factores: la infectividad del paciente y la susceptibilidad, probablemente genética, de la persona expuesta. Se considera a la lepra como enfermedad poco contagiosa, no hereditaria o congénita y los hijos de madres infectadas están saludables si no se exponen al contagio.4
Una vez realizado el diagnóstico clínico y epidemiológico del paciente, debe ser clasificado para que pueda seleccionarse el esquema de tratamiento adecuado. Esta clasificación se hace teniendo en cuenta los síntomas de la enfermedad, a saber:5
Paucibacilares: pacientes hasta con 5 lesiones en la piel
Multibacilares: pacientes con más de 5 lesiones en la piel
Los indicadores de salud que muestra Cuba, a partir del triunfo de la Revolución son comparables con los de países desarrollados. Según el Anuario Estadístico de Salud, en 2018 hubo 220 nuevas notificaciones de lepra, 35 menos en relación con el año anterior, para una tasa de 2,0, donde la de tipo dimorfa fue la más frecuente, para una tasa de incidencia de 0,8, seguida de la lepromatosa. De estos, 5 fueron menores de 15 años, igual al mismo período del año anterior. Del total de diagnosticados, 24 correspondieron a la provincia de Santiago de Cuba y de ellos 13 al municipio del mismo nombre, contra 31 en igual período del año anterior, por lo que hubo una disminución de 18 afectados, muy por debajo de la media anual que es de 23 en este territorio.6
Teniendo en cuenta que la lepra constituye una de las prioridades de investigación en el área de salud, dada su repercusión biológica, económica y social para el individuo, la familia y la comunidad, se realizó el presente estudio con el objetivo de describir algunas de las características clínicas y epidemiológicas de los pacientes con esta enfermedad durante el período 2005-2019.
Métodos
Se realizó un estudio descriptivo y retrospectivo de los 11 pacientes diagnosticados con lepra en el Policlínico Docente Ramón López Peña de Santiago de Cuba en el período 2005-2019, con el objetivo de caracterizarles según variables clínicas y epidemiológicas.
Para la recolección de datos (por los propios autores para minimizar los sesgos interobservadores) se utilizó el método de la revisión documental. Se utilizaron como fuentes las siguientes: encuestas epidemiológicas del paciente con lepra (modelo 18-129 del MINSAP), historias epidemiológicas (modelo 84-05) y registros existentes en la vicedirección de higiene y epidemiología del área de salud. Para el procesamiento de la información se creó una base de datos mediante el sistema SPSS, versión 11.5 para Windows, donde se tabularon las encuestas. Entre las variables analizadas figuraron:
Sexo
Grupos de edades
Formas clínicas según la clasificación de Madrid y la clasificación sanitaria
Tiempo de diagnóstico
Grado de incapacidad
Modo de detección
Fuente de infección y factores de riesgo
El análisis de los resultados se expresó en números absolutos y porcentajes para su mejor interpretación.
Resultados
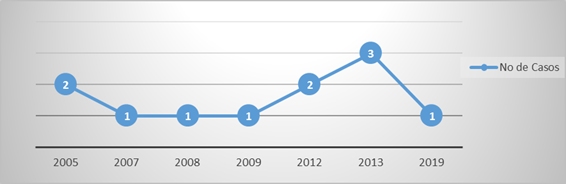
Durante el período analizado, la incidencia de la enfermedad de Hansen en la mencionada área de salud fue de forma descendente y muestra de ello es que desde el 2014 hasta el 2018 no hubo pacientes diagnosticados (Fig.).
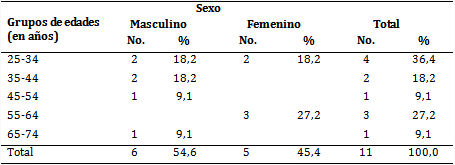
Como se muestra en la tabla 1, predominaron el grupo de edad de 25-44 años (54,5 %) y el sexo masculino (54,6 %).
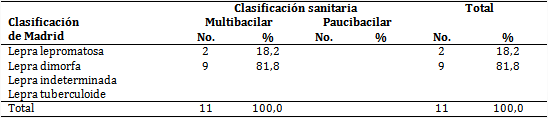
La mayoría de los pacientes (tabla 2) padecieron lepra dimorfa (9, para 81,8 %) y en el total de estos se observó la forma clínica multibacilar.
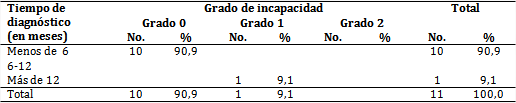
Por otra parte, el grado 1 de discapacidad estuvo presente en un solo paciente (9,1 %) diagnosticado después de los 12 meses (tabla 3).
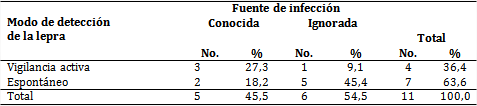
El modo de detección de la lepra predominante fue el espontáneo (63,6 %) y en 45,4 % de ellos no se conocía la fuente de infección (tabla 4).
Las condiciones higiénicas desfavorables y el hacinamiento fueron los factores de riesgo de mayor relevancia en el estudio.
Discusión
Entre los años 2005-2019 fue inestable la notificación de pacientes con la enfermedad, con picos importantes en 2013; asimismo, en 8 años del período analizado no hubo afectados, lo cual sugiere, a juicio de los autores, pasividad en los servicios sanitarios o incumplimiento de las disposiciones programáticas, unido quizás a otros elementos sociales, así como de organización y funcionamiento de los servicios de salud. Estos períodos de silencio, lejos de inferir que la enfermedad está en fase de eliminación, parecen mostrar que la pesquisa no es adecuada, como lo muestran Hidalgo et al7) en su serie, donde se evidenció inestabilidad en el informe de casos. Otros estudios realizados en Venezuela revelan disminución progresiva de la tasa de detección de lepra por años.8
Por otra parte, la enfermedad se diagnostica con mayor frecuencia en las etapas intermedias de la vida, con más de 60 % de los enfermos entre los 30 y 40 años de edad, etapa en la que el individuo se encuentra en plena actividad laboral y social, lo cual se correspondió con lo descrito en estudios internacionales;3,8,9,10 sin embargo, atendiendo a la bibliografía consultada,11 el grupo de edad más representativo en Cuba fue el que incluyó a los mayores de 60 años, pero en otras investigaciones, el rango oscila entre los 22 a los 83 años.12
Aunque en estos estudios no concuerdan los grupos etarios predominantes, sí coinciden en que existe una mayor incidencia en adultos que en niños. Al respecto, los autores consideran que esto se debe a la amplia cobertura con la vacuna BCG a todos los recién nacidos y a la interrupción de las fuentes de infección por la terapia multidroga utilizada en el país.
Los hombres continúan siendo los más afectados por la enfermedad y los resultados de esta investigación son semejantes a lo encontrado en otras publicaciones,8,9,10,11 como también lo describieron Obregón et al13 en su estudio sobre discapacidad por lepra, donde 54,1 % de los pacientes eran del sexo masculino.
Con respecto a las diferentes formas clínicas, según la clasificación de Madrid, prevaleció la dimorfa; hallazgo que difiere de lo registrado en otras series donde primaron la lepromatosa 10,11) y la indeterminada.7
En la presente investigación predominó la forma multibacilar, como también lo señalan Hidalgo et al7 y Cantillo et al,14 con 79,7 y 64,3 %, respectivamente; mientras que en otros estudios3,10 sobresalió la paucibacilar.
El diagnóstico tardío de la enfermedad constituye un elemento de mal pronóstico si se tiene en cuenta que esta puede haber evolucionado hacia formas más graves, con el consecuente incremento de secuelas en el individuo. Muchas veces los médicos no sospechan la existencia de lepra cuando atienden a personas con síntomas sugestivos de la enfermedad y, por tanto, no las remiten a tiempo a los especialistas en dermatología, de manera que el diagnóstico se realiza tardíamente, lo que trae consigo algún grado de discapacidad con secuelas para la vida futura del paciente, unido al riesgo de transmisión a personas susceptibles en la comunidad.
Resulta válido destacar que la detección oportuna de la enfermedad disminuye el riesgo de desarrollar discapacidad, lo cual cobra singular importante ya que esta puede interferir en el trabajo y en la vida social, lo que equivale a pérdidas económicas y traumas psicológicos que privan al individuo de realizar actividades laborales y sociales. Los resultados del estudio en cuanto al diagnóstico tardío de esta enfermedad y sus consecuencias guardan relación con lo planteado en la bibliografía médica consultada.15
Otros autores consideran que las discapacidades provocadas por la lepra tienen alta prevalencia, la mayoría clasificadas de grado 2, lo cual afecta la calidad de vida de los pacientes.13
En esta serie preponderó el diagnóstico precoz de la enfermedad, por lo que la proporción de los pacientes con algún grado de discapacidad en el momento del diagnóstico no fue significativa. Esta importante reducción puede deberse al buen funcionamiento del Programa Nacional de Control de Lepra; hallazgos que difieren de los encontrados por Gascón et al,3 quienes al analizar el tiempo transcurrido entre el inicio de los síntomas y el diagnóstico de la enfermedad, el mayor porcentaje fue de 1- 3 años, tiempo necesario para el inicio de la discapacidad.
Por otra parte, la forma predominante para la detección de los pacientes con lepra fue la espontánea, no por el sistema de salud, a través de la búsqueda de casos entre los contactos y la población de riesgo, lo que concuerda con lo encontrado en otras provincias del país.14
Los estudios de controles de focos, no demostraron ser muy útiles en esta investigación para el seguimiento de los afectados, pues la mayoría de los diagnósticos fueron espontáneos, lo cual demuestra que no hay sistematicidad e intencionalidad en la búsqueda activa de las formas clínicas de los enfermos; hallazgos que difieren de los obtenidos por otros autores,11 quienes sí diagnosticaron cada vez más temprano mayor número de casos, lo que permitió tratarlos oportunamente.
Cuando se analizan las características sociodemográficas del área de salud en estudio se destacan las malas condiciones de las viviendas y hacinamiento, de manera que, desde el punto de vista epidemiológico, son factores que se relacionan con este tipo de enfermedad. Según estudios previos, las condiciones socioeconómicas pueden influir en las formas de enfrentar los problemas de salud.10,12
Se concluye que a pesar de la existencia de pacientes con lepra en dicha área de salud, se observó un período de silencio epidemiológico, que unido a los factores de riesgo presentes, aumentan la posibilidad de contagio y pone en peligro los objetivos establecidos para su erradicación.