Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Angiología y Cirugía Vascular
versión On-line ISSN 1682-0037
Rev Cubana Angiol Cir Vasc vol.16 no.1 La Habana ene.-jun. 2015
ARTÍCULO ORIGINAL
Implante de células madres hematopoyéticas en pacientes con isquemia crónica de los miembros inferiores
Hematopoietic stem cells implantation in patients with chronic ischemia of lower limbs
MCs. Teresita Feito Castex,I Dr. Conrado Perurena Llamosa,I Dr. José Luis Aparicio Suárez, MCs. Maria de Jesús Bustillo Santandreu,I MCs. Felicia García SecoI
I Hospital "Arnaldo Milián Castro". Santa Clara. Villa Clara. Cuba.
II Universidad de Ciencias Médicas de Villa Clara. Santa Clara. Villa Clara. Cuba.
RESUMEN
Introducción: la enfermedad arterial periférica de los miembros inferiores es un síndrome común que afecta a un elevado porcentaje de la población adulta mundial, asociada con la disminución de la capacidad funcional.
Objetivo: determinar el comportamiento del implante de células madre hematopoyéticas en pacientes con isquemia crónica de miembros inferiores.
Métodos: se realizó un estudio prospectivo de tipo cuasi-experimental en 159 pacientes con isquemia crónica de los miembros inferiores, mayores de 40 años, atendidos en el Servicio de Angiología del Hospital "Arnaldo Milían Castro" a los que se le realizó un implante de células madre hematopoyéticas. Las variables estudiadas fueron: edad, sexo, factores de riesgo, dolor en reposo, tiempo de marcha libre de dolor, mejoría de las lesiones isquémicas, si hubo amputación mayor después del trasplante, reaparición de manifestaciones isquémicas severas. Los criterios de evaluación del tratamiento fueron: respuesta primaria (cuatro semanas) y avanzada (24 semanas), recaída y fracaso terapéutico.
Resultados: la sintomatología más frecuente antes de la implantación fue la claudicación arterial intermitente a menos de 200 metros (IIb) y las lesiones isquémicas (IV), después de la implantación se observó en la mayoría de los pacientes un aumento en la distancia de claudicación arterial intermitente a más de 200 metros (IIa). Solo en 13 pacientes hubo un fracaso terapéutico al requerir de una amputación mayor.
Conclusiones: el implante de células madre hematopoyéticas en pacientes con isquemia crónica de miembros inferiores es una buena alternativa terapéutica para el tratamiento de la enfermedad arterial periférica y la disminución del índice de amputaciones.
Palabras clave: enfermedad arterial periférica, isquemia, células madre hematopoyéticas, implante, amputación.
ABSTRACT
Introduction: the peripheral arterial disease of lower limbs is a common syndrome that affects a high percentage of world adult population and is associated to a decrease of the functional capacity.
Objective: to determine the behavior of hematopoietic stem cells implantation in patients with chronic leg ischemia.
Methods: a quasi-experimental prospective study was conducted in a sample of 159 patients aged over 40 years, who suffered from chronic leg ischemia. All of them had been treated at the angiology service of "Arnaldo Milian Castro" hospital and had undergone hematopoietic stem cells implantation. The study variables were age, sex, risk factors, pain at rest, pain-free time of walking, improvement of ischemic lesions, post-transplant major amputation and reoccurrence of severe ischemic manifestations. The evaluation criteria of the treatment were primary response (four weeks) and advanced (24 weeks), relapse and therapeutic failure
Results: the most frequent symptoms before the implantation was the intermittent arterial claudication in less than 200 meter distance (IIb) and ischemic lesions (IV). After the implantation, an increase in the distance of intermittent arterial claudication was observed in more than 200 meter (IIa) distance. Therapeutic failure was just observed in patients who required a major amputation.
Conclusions: the hematopoietic stem cells implantation in patients with chronic leg ischemia proved to be a good therapeutic alternative for the treatment of peripheral arterial disease, thus reducing index of amputations.
Keywords: peripheral arterial disease, ischemia, hematopoietic stem cells, implantation, amputation.
INTRODUCCIÓN
La enfermedad arterial periférica de los miembros inferiores es un problema de salud importante no solo por su impacto directo sino por la naturaleza sistémica del proceso de enfermedad y en muchos casos se hace necesaria la amputación de las extremidades inferiores aumentando así el riesgo de muerte.1La arteriosclerosis obliterante es la causa más común de enfermedad oclusiva arterial en los adultos. Su incidencia crece anualmente y se registra en el 15 a 20 % de los sujetos mayores de 70 años de edad.2-4
En general, se plantea que el objetivo terapéutico de la isquemia crónica de los miembros inferiores consiste en aliviar la sintomatología, particularmente el dolor, evitar la progresión de la enfermedad y disminuir el índice de amputaciones. Se señala que la meta principal en la mayor parte de los pacientes con isquemia crítica es la preservación de la extremidad afectada.5
Un proceder alternativo introducido recientemente en Cuba, es el suministro de células que pueden influir en la liberación de los factores de crecimiento o bien actuar directamente en el mecanismo angiogénico. La biotecnología permite el desarrollo de técnicas avanzadas basada en la manipulación celular y ofrecer una última esperanza a los pacientes cuya única salida es la amputación de su miembro comprometido.
La implantación de células madre media la liberación de factores de crecimiento, o bien progenitores de células endoteliales capaces de actuar directamente en el mecanismo angiogénico. El autotrasplante de células mononucleares que es aplicado en el tejido isquémico de los miembros inferiores, se realiza al tener en cuenta la potencialidad de las mismas de proporcionar células progenitoras endoteliales y de secretar varios factores angiogénicos; su implantación en los tejidos isquémicos debe contribuir a la angiogénesis y la regeneración tisular y por tanto, a la recuperación de la circulación en la extremidad afectada.6
Los resultados obtenidos hasta el momento, con esta terapéutica, pueden ser considerados como un nuevo logro de la medicina cubana y del Sistema Nacional de Salud.
Por un lado, en Cuba hay experiencia y se han obtenidos resultados satisfactorios con este tipo de tratamiento,2,3 y por otro, existe interés por parte del Hospital Universitario "Arnaldo Milían Castro" de Villa Clara, de aplicar la terapia génica.
Es objetivo de esta investigación, determinar el comportamiento del implante de células madre hematopoyéticas en pacientes con isquemia crónica de los miembros inferiores.
MÉTODOS
Se realizó un estudio prospectivo de tipo cuasi-experimental en el Hospital Universitario "Arnaldo Milián Castro" en el período comprendido entre mayo de 2007 y diciembre de 2013. Este estudio forma parte de un proyecto ramal aprobado en el 2011 por resolución rectoral No. 28.
La población disponible para el estudio fue de 612 pacientes con el diagnóstico de insuficiencia arterial crónica de miembros inferiores, ambulatorios u hospitalizados, atendidos en el Servicio de Angiología y Cirugía Vascular de dicho centro hospitalario. Se realizó un muestreo no probabilístico intencional por criterios (de inclusión, exclusión, y de salida). La muestra quedó conformada por 159 pacientes, todos estuvieron de acuerdo en participar en el estudio mediante firma del consentimiento informado para participar en el estudio, después de haber escuchado del médico en que consistía la investigación y sus beneficios. A cada paciente se le llenó un modelo de recogida de datos.
Criterios de inclusión
Fueron los siguientes:
- Pacientes en estadio IIb-IV según la clasificación de Fontaine2 sin criterio de cirugía revascularizadora:
- Cuando presentaban tracto, flujo y corriente de entrada o de salida malo.
- Cuando hemodinámicamente el signo de Bóer se encontraba por debajo de 0,3.
- Cuando radiológicamente no presentaban vasos distales o cuando la poplítea se encontraba sin colaterales (poplítea ciega).
- Pacientes en los que falló la cirugía de revascularización.
- Pacientes que ofrecieron su consentimiento para participar en el estudio.
- Pacientes con más de 40 años de edad.
Criterios de exclusión
Fueron los siguientes:
- Pacientes con enfermedades oncoproliferativas que contraindicaran la aplicación del tratamiento génico.
- Enfermedades crónicas descompensadas.
- Evidencia de infección que contraindicaran alguna de las etapas requeridas para la implantación de las células de la médula ósea.
- Contraindicaciones para la anestesia.
Criterios de salida
Fueron los siguientes:
- Pacientes que decidieron abandonar el tratamiento.
- Pacientes que fallecieron durante el tratamiento.
Se recogieron las variables: sexo, edad, factores de riesgo (dislipidemia, hipertensión arterial, tabaquismo, diabetes mellitus, dolor en reposo, tiempo de marcha libre de dolor, mejoría de las lesiones isquémicas, si hubo amputación mayor después del trasplante, la reaparición de manifestaciones isquémicas severas. Algunas variables fueron recogidas en el estado basal, a las cuatro y 24 semanas del implante de las células madre hematopoyéticas.
Las células madre hematopoyéticas se obtuvieron mediante la movilización a la sangre periférica de las células mononucleares autólogas, para esto se utilizó la aplicación subcutánea del factor estimulador de colonias de granulocitos (Leukocim, CIMAB, SA, Cuba o Hebervital, Heber SA, Cuba). Este producto se administró en una dosis total 40 µg/kg de peso corporal, subdividida en cuatro subdosis de 10 µg/kg de peso corporal cada 12 h, la última aplicada entre 4 y 6 h antes de la autodonación de sangre. Las células madre se extraen de la sangre periférica mediante la canalización en los miembros superiores de una vena superficial; el volumen total logrado de la extracción fue de 500-600 mL y se utilizaron de bolsas cuádruplex y de gelofusine para la separación celular. El volumen total fue procesado para la obtención de las células mononucleadas.
Método de separación de las células mononucleares
La concentración de estas células se hizo por el método manual y para ello, se realizó sedimentación con cámara climatizada, con la bolsa cuádruplex, es decir las líneas de salida de las bolsas hacia abajo. Para la sedimentación se colgó la bolsa de un porta suero y se pasó por gravedad los eritrocitos hacia bolsa satélite. Al finalizar el proceso quedaron las bolsas más pequeñas con las células madre y las bolsas satélites, una con los eritrocitos, la otra con el plasma y la grasa. Se sellaron las conexiones entre las bolsas previamente a la separación de las bolsas y de esta forma mantener el sistema cerrado sin riesgo de contaminación. El concentrado celular se mantuvo en refrigeración de 2-6 °C hasta el momento de su uso en el acto quirúrgico para su implantación en el paciente.
Implantación de las células mononucleares en la extremidad isquémica
La implantación de las células mononucleares en la extremidad isquémica se realizó en el salón de operaciones con anestesia general endovenosa, al tener en cuenta el nivel de oclusión de cada paciente. Antes de la inyección de las células mononucleadas, los sitios de implantación estaban separados 2 cm entre sí, correctamente identificados y marcados para garantizar la uniformidad del método. La inyección se realizó con jeringuillas de 20 mL desechables y agujas No. 18. En cada sitio de implantación el volumen mínimo de inyección fue de 0,5 mL y el máximo 1 mL, aplicado de forma intramuscular profunda. El número de las implantaciones varió en dependencia de la cantidad de mililitros de sangre donadas.
La respuesta al tratamiento fue evaluada a las cuatro y a las 24 semanas. Se compararon los resultados de cada momento con los datos basales.
Para determinar el comportamiento a la terapia génica, se tuvo en cuenta el tipo de respuesta alcanzada, ya fuera primaria, respuesta avanzada, recaída y fracaso terapéutico, definiéndolas como:
Respuesta primaria. Mejoría a las cuatro semanas de las variables dolor en reposo, tiempo de marcha libre de dolor y por la mejoría de las lesiones isquémicas, comparadas con los resultados obtenidos previos al tratamiento.
Respuesta avanzada. Mejoría a las 24 semanas, comparadas con los resultados iniciales y con los de las cuatro semanas en las variables dolor en reposo, tiempo de marcha libre de dolor y por la mejoría de las lesiones isquémicas.
La mejoría a las 24 semanas se consideró como aquella mejoría obtenida a las cuatro semanas que se mantuvo estable o que se incrementó, o bien a las mejorías observadas en aquellos parámetros que no fueron vistos en las cuatro semanas.
Recaída. A la reaparición de manifestaciones isquémicas severas después que el paciente hubo logrado al menos una respuesta parcial. Esta se considerará temprana si ocurre antes de las cuatro semanas post implantación y tardía si aparece después de las 24 semanas.
Fracaso terapéutico. A la ausencia de respuesta a las 24 semanas, a la amputación mayor después del trasplante o en cualquier momento hasta las 24 semanas, y a la recaída temprana.
Se conformó una base de datos con los resultados, los que se procesaron estadísticamente. Se calculó el promedio para las variables cuantitativas y los porcentajes para las variables cualitativas. Con el estadígrafo ji-cuadrada se realizaron las pruebas de independencia entre variables y la de homogeneidad entre los grupos. Se trabajó con el 95 % de confiabilidad (a= 0,05).
RESULTADOS
Se encontró predominio de pacientes en el grupo de edades con más de 60 años (69,9 %), con franca superioridad del sexo masculino (70,5 %). Existió asociación estadística significativa entre la edad y el sexo, lo que quiere decir que la distribución de masculinos y femeninos se comportó de forma diferente respecto a la edad. Se observa que en los masculinos la mayoría tenían más de 60 años y en los femeninos la proporción de menores y mayores de 60 años es casi igual, lo que significa que los hombres son más viejos que las mujeres (tabla 1).
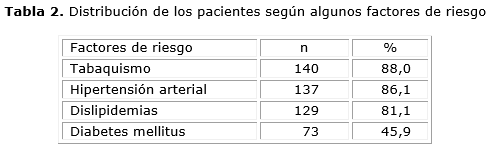
Entre los factores de riesgo de la enfermedad vascular periférica se encontró un predominio del tabaquismo y de la hipertensión arterial, con 140 (88,0 %) y
137 pacientes (86,1 %) respectivamente (tabla 2).
Se observó un predominio de pacientes con la oclusión en el sector femoro-poplíteo combinado con el distal, debido quizás porque, al no tener tracto de salida, no fue posible realizarle una cirugía revascularizadora (tabla 3).
En sentido general, se produjo una mejoría de la sintomatología después del implante, la que se incrementó en la misma medida que pasaba el tiempo hasta un año. De tal forma que los pacientes que presentaban un estadio IIb (n= 99) de la enfermedad arterial periférica (claudicación cerrada) mejoraron su condición al pasar al estadio IIa (claudicación abierta) y los que presentaban dolor de reposo (n= 15). Al año solo quedaron tres con esta condición. Además, aquellos con lesiones isquémicas (n= 45), al año solo cuatro presentaban esta condición. En estos dos últimos grupos fue donde hubo un total de 13 amputaciones, más significativa en aquellos pacientes con lesiones isquémicas.
El estadígrafo Ji-cuadrada permitió saber si había homogeneidad antes y después del tratamiento (al mes) respecto a la claudicación, donde p= 0,0031, que indica que mejoraron significativamente los pacientes pues disminuyó la claudicación a menos de 200 metros. También se calculó Ji-cuadrada para saber si hubo homogeneidad entre la etapa pretratamiento y a los seis meses, donde la mejoría fue significativa p= 0,0000, se observó que disminuyó el dolor de reposo y la claudicación antes de los 200 metros (tabla 4).
La mayoría de los pacientes mostraron una respuesta avanzada o primaria al tratamiento con el 52,4 y 35,9 % respectivamente (tabla 5).
DISCUSIÓN
La arteriosclerosis obliterante es la causa más frecuente de enfermedad oclusiva arterial en los adultos y su forma más común es la ateroesclerosis. Esta enfermedad afecta alrededor del 15 % de los adultos sobre los 55 años de edad y el sexo masculino es el más afectado, 7 lo que está en correspondencia con los resultados encontrados en esta investigación.
El consenso de la Sociedad de Trans Atlantic recoge que en Norteamérica los factores de riesgo que con más frecuencia pueden producir la arterioesclerosis y, por tanto, la isquemia crónica de los miembros inferiores, son el tabaquismo, las concentraciones elevadas de colesterol, la hipertensión arterial y la diabetes.8 Lo que está acorde con los resultados obtenidos en los estudios realizados en Europa por la Sociedad Española de Angiología y Cirugía Vascular sobre las enfermedades vasculares donde encuentran un predominio del hábito de fumar, la hipertensión arterial y las dislipidemias.9
Aboyans y otros,10 en un estudio realizado en pacientes con enfermedad arterial subclínica con arterias incompresible para determinar si ambas condiciones eran factores pronóstico a largo plazo en aquellos pacientes con un by pass coronario, encuentran que el 26 % de los pacientes eran diabéticos y el 64 % tenían síndrome coronario.
Hernández y otros,11 en 981 pacientes con isquemia crítica tratados con autotrasplante de células madre adultas, encuentran que el 70 % es fumador, el 75 % hipertensos, el 55 % presentaban dislipidemias, el 33 % cardiópatas y el 60 % tenían dos o más factores asociados. En esta misma línea de investigación, León y otros12 en 50 pacientes con insuficiencia arterial crónica de los miembros inferiores en estadios IIb, según la clasificación de Le Fontaine, tratados con implante de células madre antólogas encuentran que el 74 % fumaba, hipertensos el 82 %, con diabetes mellitus el 30 % y presentaban cardiopatía isquémica el 36 %.
En nuestros resultados, la mayoría de los pacientes eran fumadores e hipertensos, luego, coincidimos con los anteriores.
En un estudio realizado en 1 560 pacientes con isquemia critica de miembros inferiores en los estadios III y IV de la clasificación de Fontaine, encuentran que la ubicación de la obstrucción arterial tenía cierto valor predictivo, debido a que las obstrucciones de los troncos distales se asociaban con una tasa más alta de amputación (15,4 %), y que la obstrucción de la arteria femoral superficial se asociaba a una menor mortalidad en relación a las lesiones más proximales, con el 9,8 y 19,3 % respectivamente.13
Adam y otros,14 en su estudio sobre la enfermedad vascular periférica realizado en 118 pacientes de Gran Bretaña e Irlanda, encuentran que el 55,6 % presentan oclusión del sector femoro-poplíteo, el 29,7 % en los vasos distales y el 14,7 % en el sector aorto-ilíaco. Estos datos están en concordancias con los resultados hallados en esta investigación, ya que en la muestra estudiada predominaron los pacientes con oclusión del sector femoro-poplíteo combinado con oclusión distal de la pierna al no tener posibilidades de una revascularización.
Reunanen A y colaboradores,15 señalan que el 5 % de los hombres y el 2,5 % de las mujeres mayores de 60 años, presentan una claudicación arterial intermitente.
El haber encontrado en este trabajo que el síntoma que predominó (62,3 %) previo al implante fue la claudicación arterial intermitente cerrada (IIb; menos de 200 metros), seguida en porcentaje (28,3 %) por las lesiones isquémicas (IV), está en correspondencia con los hallazgos de Cuevas y otros,16 en una muestra de 530 pacientes, donde 420 (67,3 %) son claudicantes y el 32,7 % presentan una isquemia crítica.
Se han publicado muy pocos resultados de ensayos clínicos donde se utilice la terapia celular con células mononucleares de la médula ósea como un proceder angiogénico alternativo en pacientes para el tratamiento de la isquemia crítica de los miembros inferiores. Sin embargo, los conocimientos actuales sobre la medicina regenerativa, y en particular, el uso de la terapia celular, con la finalidad de promover la angiogénesis para la restauración de tejidos isquémicos, apoyan fuertemente la opinión de que este nuevo tipo de tratamiento puede contribuir significativamente al manejo de los enfermos con isquemia crónica de los miembros inferiores y disminuir la necesidad de amputación.17-18
En el estudio mencionado anteriormente,11 405 pacientes tienen criterios de amputación mayor antes del implante, porque la isquemia crítica está en los estadio III y IV, después del implante se amputa solo el 43 % (n= 175) porcentaje muy superior al alcanzado en este trabajo, donde el porcentaje de amputación fue de 8 %, por otro lado, está publicado otro estudio,12 donde solo un paciente (2 %), es amputado, pero es bueno aclarar que su diseño incluyó solo a pacientes con estadio IIb de la enfermedad arterial periférica y esto posiblemente es un factor determinante en los excelentes resultados alcanzados. En general, los resultados encontrados en la evolución clínica y hemodinámica de los pacientes con insuficiencia arterial crónica de los miembros inferiores en estadio II, tratados con autotrasplante de células madre mononucleares hematopoyéticas de sangre periférica, son esperanzadores.
En los estudios que han aplicado la terapia celular, como una alternativa de tratamiento de la isquemia de los miembros inferiores, se observa una coincidencia en los resultados referente al planteamiento de una mejoria de los síntomas clínicos después de aplicada dicha terapia, independientemente de la procedencia de las células, la vía de administración o el estadio de la enfermedad en que se seleccionan los pacientes en cada estudio.19,20
Es conocido que la distancia de claudicación es la causa principal por la que los pacientes acuden a solicitar ayuda médica. Por otra parte, la claudicación invalidante interfiere en el ritmo de vida cotidiano y social del enfermo y limita, incluso, la realización de aquellas actividades que demandan un menor esfuerzo, lo que trae aparejado un desequilibrio físico y emocional. Al lograr una mejoría en la distancia de claudicación, es decir, que el paciente pueda caminar una mayor distancia sin dolor ni calambres, contribuye a aumentar el nivel de satisfacción, dada la influencia directa de esta en la calidad de vida de los pacientes.
Como conclusión podemos señalar que el implante de células madre hematopoyéticas a pacientes con isquemia crónica de miembros inferiores es una buena alternativa terapéutica eficaz para el tratamiento de la enfermedad arterial periférica y la disminución del el índice de amputaciones.
Agradecimientos
Los autores agradecen al alumno Yaniel A. Reyes Feito su contribución en la realización de este trabajo.
REFERENCIAS BIBLIOGRÁFICAS
1. Parra B AJ. Enfermedad arterial periférica: Recomendaciones actuales de tratamiento [internet] Bogotá, Colombia: Departamento de Medicina Preventiva y Social Pontificia Universidad Javeriana;2009. [actualizado 14 May 2009; citado 20 Nov 2013]:[aprox. 11p.]. Disponible en: http://preventiva.wordpress.com/2009/05/14/enfermedad-arterial-periferica-recomendaciones-actuales.tratamiento
2. Cabrera M, Fernández J, Marrero I, Ramírez N, Álvarez K, Guerra T, et al. Autotrasplante de células madre hematopoyéticas en miembros inferiores isquémicos de pacientes con ateroesclerosis obliterante en los estadios III-IV de la clasificación de Fontaine. Experiencia en Cienfuegos. Rev Cubana Hematol Inmunol Hemoter. 2009 [citado 2 Abr 2011];25(Supl) Disponible en: http://bvs.sld.cu/revistas/hih/vol25_04_09/hih02409.htm
3. Artaza H, García S, Hernández P, Fernández N, González AI, González T, et al. Implante de plaquetas en pacientes con insuficiencia arterial crónica de los miembros inferiores, estadio IIb. Rev Cubana Hematol Inmunol Hemoter [resúmenes de la Jornada Científica conjunta del Instituto de Hematología e Inmunología (IHI) y el Hospital General Docente "Enrique Cabrera"]. 2011 [citado 20 May 2012];27(4). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-02892011000400011&lng=es&nrm=iso&tlng=es
4. Hernández Ramírez P. Medicina regenerativa II: Aplicaciones, realidad y perspectivas de la terapia celular. Rev Cubana Hematol Inmunol Hemoter. 2006 [citado 11 Abr 2008];22(1). Disponible en: http://scielo.sld.cu/scielo.phpscript=sci_arttext_pid=S086402892006000100002&lng=es_nrm=iso>
5. Peix A, Hidalgo J, Dórticos E, Llerena L, Paredes A, Torres M, et al. Reparación del miocardio mediante la terapia con células madre. Alasbimn J. 2006 [citado 1 Oct 2012];32(8). Disponible en: http://worldwidescience.org/topicpages/a/autologous+cell+therapy.html
6. Baganet A, Pérez E, Hernández P, Dorticós E, Luaces L, del Valle L. Implante de células mononucleares hematopoyéticas en necrosis aséptica de la cadera. II Simposio Internacional de Medicina Regenerativa. Rev Cubana Hematol Inmunol Hemoter. 2009 [citado 20 May 2012];25(Supl). Disponible en: http://bvs.sld.cu/revistas/hih/vol25_04_09/hih02409.htm
7. García S, Artaza H, Hernández P, Blanco A, Goicoechea P, Atencio E, et al. Implante intralesional de plaquetas en el pie diabético isquémico. Rev Cubana Hematol Inmunol Hemoter [resúmenes de la Jornada Científica conjunta del Instituto de Hematología e Inmunología (IHI) y el Hospital General Docente "Enrique Cabrera"]. 2011[citado 20 May 2012];27(4). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-02892011000400011&lng=es&nrm=iso&tlng=es
8. Marc EM, Sidawy A. Consideraciones básicas de la pared arterial en la salud y la enfermedad. En: Rutherford RB, editor. Vascular Surgery. Philadelphia, PA: Saunders; 2006. p. 71-2.
9. Vaquero-Morillo, F. Cirugía endovascular. En: Sociedad Española de Angiología y Cirugía Vascular (SEACV), editores. Tratado de enfermedades vasculares (SEACV). Barcelona: Viguera Editores; 2004.
1O. Aboyans V, Lacroix P, Postil A, Gux J, Rollé F, Cornu E, et al. Sub clinical peripheral arterial disease and incompressible ankle arteries are both long-term prognostic factors in patients undergoing coronary artery bypass grafting. J Am Col lCardiol. 2005;46:815-20.
11. Hernández P, Artaza H, Díaz AJ, Cortina LD, Lam RM, Pol N, et al. Autotrasplante de células madre adultas en miembros inferiores con isquemia crítica. Rev Española Investigaciones Quirúrgicas. 2007;X(4):204-11.
12. García M G, Arismendi I. Trasplante de células madre autólogas en pacientes con isquemia critica no revascularizable. Rev Colomb Cir Vasc [internet]. 2007 [citado 14 enero 2013];7(7). Disponible en: http://www.incelma.com/pdf/celulas%20madre.pdf
13. Bertele V, Roncaglioni MC, Pangrazzi J, Terzian E, Tognoni EG. Clinical outcome and its predictors in 1 560 patients with critical leg ischaemia. Chronic Critical Leg Ischaemia Group. Eur J Vasc Endovasc Surg. 1999;18:401-10.
14. Adam DJ, Gillies TE, Kelman J, Allan PL, Chalmers RT. Vascular Surgical Society of Great Britain and Ireland. Duplex surveillance does not enhance infra-inguinal prosthetic bypass graft patency. Br J Surg. 1999;86:705-7.
15. Reunanen A, Takkunen H, Aromaa A. Prevalence of intermittent claudication and its effect on mortality. Acta Med Scand. 1982;211:249-56.
16. Cuevas Ruiz B, Fonseca Legrand JL, Hermida Fernández G, Gallardo Hoyo Y. La terapia celular en el tratamiento de la isquemia crítica de extremidades inferiores. Rev Electron Biomed [internet]. 2006 [citado 20 de mayo 2012];2:65-71. Disponible en: http://biomed.uninet.edu/2006/n2/bcuevas.html
17. Ballester Santovenia JM, Hernández Ramírez P, Macías-Abraham C, Cao Fonticoba W. Development of the Hematology in Cuba. Rev Cubana Hematol Inmunol Hemoter. 2011 [citado 2 Ene 2013];27(1). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-02892011000100002&lng=es
18. Hernández Ramírez P, Alfonso Simón A, Aparicio Suárez JL, Artaza Sanz H, Baganet Cobas A, Blanco Díaz Á et al. Experiencia cubana con el uso terapéutico de células madre adultas. Rev Cubana Hematol Inmunol Hemoter. 2011 [citado 2 Ene 2013];27(1). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-02892011000100012&lng=es
19. Cortina Rosales L, Hernández Ramírez P, López de Roux M, Artaza Sanz HM, Dorticós Balea E, Macías Abraham C, et al. Aislamiento de células mononucleares de sangre periférica para trasplante de células madre. Método simplificado. Rev Cubana Hematol Inmunol Hemoter]. 2008 [citado 2 Abr 2011];24(3). Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0864-02892008000300004&lng=es
20. Aparicio Suárez JL, Alfonso Simón A, Rivera Ramos O, Reyes C. Extensión de la medicina regenerativa en Cuba. Experiencias Villaclareñas. Rev Cubana Hematol Inmunol Hemoter. 2009 [citado 2 Abr 2011];25(Supl) Disponible en: http://bvs.sld.cu/revistas/hih/vol25_04_09/hih02409.htm
Recibido: 6 de marzo de 2014.
Aprobado: 27 de mayo de 2014.
Teresita Feito Castex. Hospital "Arnaldo Milián Castro". Santa Clara. Villa Clara. Cuba.
Dirección electrónica: teresitafc@hamc.vcl.sld.cu