Introducción
La diabetes mellitus (DM) se ha convertido en una epidemia mundial en incremento constante, en relación con el gran número de personas con sobrepeso, obesidad y la inactividad física.1) La prevalencia mundial de la diabetes en adultos ha aumentado a más de 88 % en comparación con las cifras del año 2000, hoy en día se calcula que 9,3 % de los adultos entre las edades de 20 a 79 años padecen la enfermedad, que asciende a aproximadamente 463 millones de personas a nivel mundial.2)
La Federación Internacional de la Diabetes (IDF) publicó que en el año 2017 en Honduras se registraron 285 800 casos de personas con DM con una prevalencia de 6 % en adultos.3
La DM se considera un factor de riesgo para desarrollar una enfermedad arterial periférica en las extremidades inferiores (EAP) y su diagnóstico indica la presencia de una arteriosclerosis sistémica, lo que significa un peligro adicional en estos pacientes y conlleva a realizar un tratamiento intensivo de los factores de riesgo cardiovascular.1,4) Debido a que la prevalencia de la EAP aumenta progresivamente con la edad, es razonable suponer que su presencia y la del “pie isquémico” podrían convertirse en una de las más frecuentes complicaciones de la DM en un futuro próximo.4,5
Entre el 12 y el 20 % de los pacientes con EAP presentan DM, de tal forma que su riesgo de padecer arteriopatias periféricas es entre 2 a 4 veces superior al de la población general.6) Además, la enfermedad en estos pacientes es más grave, presenta una mayor proporción de amputaciones, aparece en edades más tempranas y causan también una mayor mortalidad.7)
Según los datos del Instituto Nacional del Diabético (INADI), Honduras, los pacientes con diagnóstico de pie diabético, tienen como morbilidad a la EAP (72,1 %).8 Su detección se ve dificultada, ya que a menudo la enfermedad es asintomática,9 por lo tanto, es necesario en la atención primaria emplear pruebas no invasivas para establecer el diagnóstico de EAP y esto se puede lograr con la medición del índice de presiones tobillo-brazo (ITB).10,11
El ITB es una medición de diagnóstico clínico simple, de bajo costo. Tiene una sensibilidad de 90 % y especificidad de más del 95 %, con valor pronóstico e ideal para realizarse en el consultorio médico de atención primaria, de forma temprana con fin de prevenir la morbilidad y mortalidad vascular.12) Se presentan consensos importantes a nivel internacional sobre la utilización de esta herramienta, la Fundación Cardiológica del Colegio Americano, recomienda realizar el cribado para la enfermedad con el ITB en todos los pacientes mayores de 65 años, los pacientes con edad entre 50 a 64 años con ateroesclerosis y pacientes con DM menores de 50 años con factores de riesgo adicional,13) aspectos que concuerdan con los criterios de la Asociación Europea de Cirugía Vascular,14 mientras que la Asociación Americana de la Diabetes (ADA) recomienda la evaluación de los pacientes con DM mayores de 50 años, menores de 50 años con factores de riesgo cardiovascular o aquellos con más de 10 años de evolución de DM.5,15
Por todo lo anterior y considerando la escasa información en Honduras sobre la enfermedad arterial periférica en pacientes con DM tipo 2, fue objetivo de este trabajo caracterizar la enfermedad arterial periférica en dichos pacientes y determinar su relación con las variables clínicas estudiadas.
Métodos
Se realizó un estudio descriptivo de corte transversal en una muestra de 266 pacientes con DM de los 750 que asistieron entre febrero y marzo de 2018, a la Clínica del Diabético del Hospital de “San Lorenzo” (Valle, Honduras).
Para el cálculo del tamaño de la mestra, se utilizó el procedimiento en la página en línea “Survey Monkey”.16) Quedó una muestra con un intervalo de confianza de 95 % y un margen de error esperado de 5 % La selección de la muestra fue aleatoria y sistemática según el cumplimiento de los criterios de inclusión y exclusión, donde el número de cita fue K= 3 (18/6) y el número de partida al azar estuvo entre 1-3. En el caso de que el paciente no cumpliera con los criterios de inclusión, el paciente seleccionado es el número siguiente.
Los criterios de inclusión fueron: pacientes con diagnóstico de DM de tipo 2, sin diagnóstico previo de EAP de miembros inferiores y mayores de 50 años. Todos los pacientes incluidos dieron su consentimiento informado-firmado para participar en el estudio. Fueron excluidos 14 pacientes del estudio por tener un ITB >1,3 (no valorable) y aquellas situaciones que imposibilitan la medición del ITB. (Fig.).
Se realizó una prueba piloto en 58 pacientes con una herramienta de recolección de datos sociodemográficos y clínicos, y se realizaron las correciones pertinentes por el grupo investigativo.
Los datos se obtuvieron mediante la herramienta elaborada aplicada de forma directa a cada paciente y del expediente clínico. A todos se les indicó la medición del ITB y se les aplicó el cuestionario de Edimburgo. Para la determinación del ITB se utilizó un ecodoppler portátil bidireccional de 8 MHz (Facelake, Model: Sonolibe B. Transducer CD8.0, EE. UU.) y un esfigmomanómetro de mercurio calibrado (Welch Allyn Model: DS44-11CB, EE. UU.).
Se midió la presión arterial sistólica (PAS) en la arteria tibial posterior y pedía de ambos miembros inferiores y en la arteria braquial de ambos miembros superiores. Se obtuvó el valor del ITB de los participantes en el estudio para su interpretación. Se utilizó el menor valor de ITB de los miembros explorados de cada paciente y se consideró el valor menor de 0,9 en ITB para confirmar el diagnóstico de EAP en los pacientes con DM.10,17
Se utilizaron las medidas de tendencia central y el coeficiente de correlación lineal de Pearson18 (tabla 1) para las variables cuantitativas como valores de ITB, la edad y tiempo de evolucion de DM tipo 2. Para las variables cualitativas como sexo, tabaquismo, hipertensión arterial (HTA), índice de masa corporal (IMC), dislipidemia, antecedentes de cardiopatía isquémica, enfermedad cerebrovascular, enfermedad renal diabética y sintomas de miembros inferiores (dolor al reposo, parestesias y claudicacion intermitente) las frecuencias absolutas y relativas. Se utilizó la prueba Ji-cuadrada ((2) para establecer medidas de asociación entre las variables cualitativas, se calculó el odds ratio (OR) y la prueba exacta de Fisher para la significación estadística entre las variables cualitativas y se calculó el coeficiente de correlación de Pearson (r) y coeficiente de determinacion (r2) para variables cuantitativas. Se utilizó el Programa Estadístico para las Ciencias Sociales (SPSS) versión 19.0. Se trabajó con una confiabilidad del 95 % (α= 0,05).
Para cumplir con los aspectos éticos, el protocolo fue aprobado por el comité de ética de la Facultad de Medicina y Cirugía de la Universidad Católica de Honduras y autorizado para su aplicación por el personal administrativo y de docencia del Hospital de “San Lorenzo”.
Resultados
Se encontró un predominio del sexo femenino con respecto al masculino (72,2 % vs. 27,8 %), con edades superiores a los 60 años (62,2 ± 7,6) y con más de 10 años de duración de la DM de tipo 2 (10,3 ± 6,7). Al contrario de los hombres, las mujeres mostraron elevada frecuencia de valores bajos de ITB (41,2 % vs. 27,8 %) (tabla 1).
Tabla 1 Características sociodemográficas según los resultados del índice de presiones tobillo-brazo

DE: desviación estándar; p: nivel de significación estadística; NS: no significativo. OR: odds ratio; r: coeficiente de correlación de Pearson;
r2: coeficiente de determinación. Los resultados para la edad, el tiempo de evolución de la DM y el IMC se expresaron en media ± DE.
Los porcentajes se calcularon sobre el total de la muestra en cada grupo.
Se observó una elevada frecuencia de EAP de miembros inferiores en la muestra estudiada, el 57,5 % de los pacientes con DM (n = 153) tenía un ITB normal, mientras que en el 37,2 % (n = 99) presentó un ITB bajo.
Considerando la clasificación de EAP de los pacientes evaluados con ITB bajo, prevaleció la forma leve con 31,2 % (n= 83), en el 6 % (n= 16) la enfermedad fue moderada, no existieron pacientes con la forma grave de la enfermedad (tabla 2).
Tabla 2 Gravedad de la enfermedad arterial periférica de miembros inferiores en los pacientes con DM de tipo 2 según los valores del índice de presiones tobillo-brazo

Se constató que los factores de riesgo cardiovascular más frecuentes en los pacientes con ITB bajo fueron la HTA (44,6 %) y la dislipidemia (43,1 %). Al contrastar los grupos con ITB normal se encontró en el grupo con ITB bajo una frecuencia significativamente mayor (p < 0,040) de pacientes hipertensos, no se halló lo mismo en el caso de la dislipidemia (tabla 3).
Tabla 3 Distribución de los factores de riesgo cardiovascular según los resultados del índice de presiones tobillo-brazo
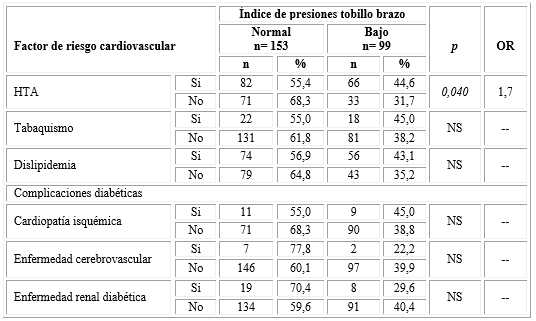
p: nivel de significación estadística; NS: no significativo; OR: odds ratio. Los porcentajes se calcularon sobre el total de la muestra en cada grupo.
El 69,7 % (n= 69) de los 99 pacientes evaluados con diagnóstico de EAP presentaron síntomas clínicos en sus extremidades inferiores, mientras que el 30,3 % (n= 30) de los pacientes con DM eran asintomáticos. Los síntomas que se identificaron en los pacientes con la EAP sintomática fueron el dolor al reposo (12,1 %) y parestesias en los miembros inferiores (32,3 %).
El cuestionario de Edimburgo para la detección de claudicación intermitente fue positivo en el 44,4 % de los pacientes que presentan EAP y fue negativo en el 70,9 % de los que no la presentan.
Se constató que para la EAP de los miembros inferiores constituyeron factores de riesgo el sexo femenino (OR= 1,9; IC95%: 1,05-3,47; p = 0,031, (2 = 4,222) y la HTA (OR= 1,7; IC95%: 1,02 - 2,92; p= 0,04, (2= 4,237), mientras que las variables correlacionadas con ella fueron la edad (r= - 0,291,
r2= 0,08, p= 0,003) y el tiempo de la evolución de la DM, en los pacientes con ITB normal (9,42 ± 6,6) y entre los que tenían un ITB bajo (11,66 ± 6,6) donde r= -0,337, r2= 0,11, p <0,001).
Discusión
La frecuencia de EAP que se obtuvo en este estudio fue de 37,2 %. No hay suficientes estudios en Honduras que relacionen la frecuencia con los valores del ITB en los pacientes con DM. En estudios realizados en España con el mismo tipo de pacientes y método diagnóstico, la prevalencia varía entre 37 19,20) y 40 %.21
Las mujeres tuvieron una prevalencia de arteriopatía periférica significativamente mayor (p<0,05) que los hombres (41,2 % vs. 27,8 %), dos veces más riesgo (OR= 1,9). Estos hallazgos son consistentes con los publicados en otros estudios.22,23
Existe una relación importante entre la edad de los pacientes con DM de tipo 2 y la EAP. Este estudio registró que por cada 10 años por encima de 50 años, el ITB disminuye en 0,04. En numerosos trabajos la edad aparece como el marcador de riesgo más significativo de desarrollar EAP; también ocurre a mayor tiempo de evolución de la DM tipo 2.13,23,24) A medida que avanza el tiempo de padecerla disminuyen los valores de ITB; cada 10 años después del diagnóstico de la DM, el ITB disminuye en 0,065. En estudios poblacionales se ha demostrado que por cada descenso de 0,1 en el ITB, se produce una elevación de 10 % en el riesgo de presentar un evento vascular mayor.25
La presencia de HTA en los pacientes con DM, sobre todo en los de tipo 2, se encontró una correlación significativa como riesgo de desarrollar EAP (OR= 1,7), con respecto a los que no son hipertensos, siendo el 44,6 % de los pacientes con DM e HTA los que presentaban un ITB bajo dentro de este estudio. Aunque la mayoría de los casos cursan de manera asintomática.25 Otros estudios muestran resultados similares al evaluar el riesgo de EAP proporcional a la gravedad de la hipertensión.26,27
No se halló en este estudio una relación importante entre la EAP y la presencia de los factores de riesgo cardiovascular como el tabaquismo, obesidad, dislipidemia, como ocurre en otros estudios,3,20 lo mismo sucedió con la presencia de antecedentes de enfermedad renal diabética, enfermedad cerebrovascular y cardiopatía isquémica, probablemente debido a la población femenina predominante que acudía al centro de atención primaria del paciente con DM, a la baja frecuencia de pacientes con hábito de tabaquismo y al menor porcentaje de pacientes con diagnóstico de DM de más de 10 años de evolución.
Los resultados de la aplicación del cuestionario de Edimburgo demostraron una baja concordancia entre los síntomas de la claudicación intermitente y los valores del ITB (p> 0,05). En este estudio los valores de sensibilidad (44,4 %) y especificidad (71,9 %) encontrados fueron inferiores a los hallados en un estudio realizado en España donde los autores observaron una sensibilidad de 50,7 % para predecir el diagnóstico de arteriopatía y una especificidad de 82,6 %.23
Entre las limitaciones, en primer lugar, el tamaño muestral fue hasta cierto punto pequeño, adecuado para estimar la frecuencia de EAP pero probablemente insuficiente para encontrar diferencias estadísticamente significativas entre ambos grupos en lo que respecta a la distribución de factores de riesgo o enfermedad cardiovascular. En segundo lugar, el carácter transversal del estudio, ya que las asociaciones no son prospectivas; impide establecer correctamente la relación causa-efecto entre EAP y las diferentes variables analizadas. Todas estas limitaciones, solo nos permiten aventurar la hipótesis de que los diferentes factores de riesgos clásicos de EAP, aumentan el riesgo de desarrollar EAP en pacientes con DM de tipo 2.
A modo de conclusión se puede señalar que la enfermedad arterial periférica se encuentra infradiagnosticada a pesar de la elevada frecuencia del índice de presiones tobillo-brazo bajo en pacientes con diabetes mellitus tipo 2; en Honduras hay escasa información, dado que no se implementan los métodos diagnósticos de manera rutinaria en pacientes con factores de riesgo para desarrollar la enfermedad, hasta que se encuentra muy avanzada. Hay relación directa de esta enfermedad con la edad, el sexo femenino, el tiempo de evolución de la diabetes mellitus y la hipertensión arterial. El cribado sistemático a través del índice tobillo-brazo identifica más individuos de alto riesgo candidatos a un control intensivo de sus factores de riesgo cardiovascular y facilita la búsqueda activa de enfermedad vascular en otros territorios.
Recomendamos el uso de esta sencilla exploración en las consultas de la atención primaria, ya que no requiere de equipamiento o habilidades especiales, es bien aceptada por los pacientes, aplicable a sujetos de cualquier edad y sin riesgos para estos.















