Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Médica Electrónica
versión On-line ISSN 1684-1824
Rev.Med.Electrón. vol.38 no.2 Matanzas mar.-abr. 2016
PRESENTACIÓN DE CASO
Tiña negra: un reporte en Matanzas. Cuba
Tinea nigra: a report in Matanzas, Cuba
Dra. Ariadna Margarita González Lorenzo, Dra. Caridad Carballido Lias, Dra. Olga Lidia Bello Camaraza
Hospital Universitario Clínico Quirúrgico Comandante Faustino Pérez Hernández. Matanzas, Cuba.
RESUMEN
La tiña negra es una micosis cutánea superficial causada por un hongo levaduriforme denominado Hortaea werneckii, es frecuente en regiones cálidas y en zonas de playa. Se comunica su aislamiento de la palma de la mano de un niño sin antecedentes de contacto con fuente infecciosa ni de hiperhidrosis que fue tratado con pomada de Whitfield con azufre desapareciendo la lesión al mes sin recidivas. Se considera significativo presentar este caso dada la escasa frecuencia de su diagnóstico.
Palabras clave: tiña, Hortaea werneckii.
ABSTRACT
Tinea nigra is a superficial cutaneous mycosis, caused by the yeasty-form fungus called Hortaea werneckii. It is frequent in warm regions and in beach zones. Its isolation in the hand palm of a boy without antecedents of infectious contact or hyperhidrosis is reported in this article. He was treated with an ointment of benzoic acid, salicylic acid and sulfur; lesions disappeared after a month without recurrence. The presentation of the case was considered significant due to the scarce frequency of this diagnose.
Keywords: tinea, Hortaea werneckii.
INTRODUCCIÓN
La tiña negra (tinea nigra) es una micosis superficial causada por un hongo levaduriforme dematiáceo denominado Hortaea werneckii. La clasificación taxonómica actual de este hongo corresponde a: Reino: Fungi; Phylum: Ascomycota; Clase: Dothideomycetes; Orden: Dothideales y Género: Hortae.(1,2)
En 1891,fue reconocido en Brasil y fue denominado Keratomycosis nigricans palmaris, posteriormente, en 1921, se aisló el agente causal y se nombró Cladosporium werneckii.(3) En 1970, Von Arx transfirió C. werneckii al género Exophiala y lo nombró Exophiala werneckii, también fue llamado Phaeoannellomyces werneckii (P. werneckii), McGinnis y Schell en 1985 lo designaron al género Hortaea.(1)
Micosis de distribución universal, preferentemente en climas tropical y subtropical donde la temperatura media es de 20 ºC con mayor incidencia en Centro y Sudamérica (Panamá, Costa Rica, México Colombia, Venezuela, Brasil, Argentina, Uruguay y Perú), Asia (India, Ceilán y Birmania), Costas de África y el Caribe. (1,4-6) En Cuba se ha reportado en Camagüey, en 1994, en La Habana, en el 2011, y Villa Clara, en el 2012.(3,6-8)
Se considera importante presentar este caso dada la escasa frecuencia de su diagnóstico y la ausencia de reportes en la provincia hasta la fecha.
PRESENTACIÓN DEL CASO
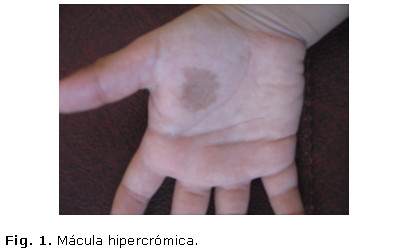
Paciente masculino de 5 años de edad, raza blanca, natural de la ciudad de Matanzas, con antecedentes de buena salud, que asistió a consulta de dermatología por presentar una mancha oscura en la palma derecha, con un mes de evolución, al examinarla visualmente, se constató mácula hipercrómica de 3 cm; bordes irregulares y bien delimitados donde no se apreciaron escamas ni síntomas subjetivos asociados, localizada en la eminencia tenar. (Fig.1)
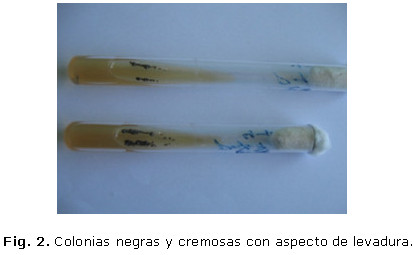
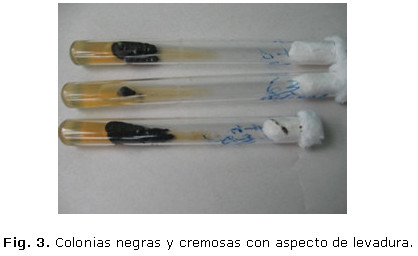
Se indicó estudio micológico. Se tomó la muestra, previa descontaminación de la lesión con alcohol al 70 %, se raspó con bisturí estéril, el material obtenido se trató con KOH al 10 % y al examen microscópico directo se observaron hifas delgadas, tortuosas, color café, se cultivó en Medio Sabouraud con cloranfenicol 0,5 % y cicloheximide incubándose a de 250–300 , a la semana aparecieron colonias pequeñas, negras, cremosas con aspecto de levaduras (figura 2), que con los días (dos semanas) confluyeron, adquiriendo brillo y algunas zonas pequeñas con vellosidades aterciopeladas. (Fig. 3)
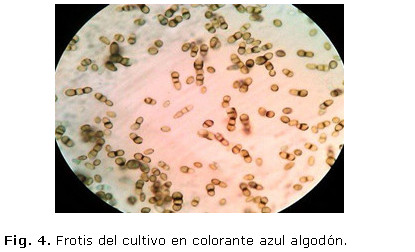
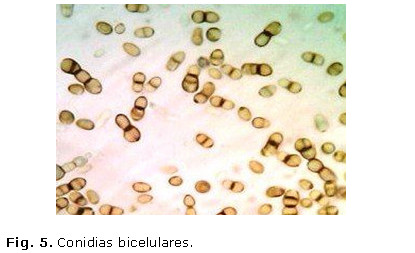
En el frotis del cultivo se observaron escasas hifas septadas oscuras ramificadas y abundantes conidias bicelulares, con un extremo redondeado y el otro ahusado; se confirmó Hortaea werneckii. (Fig. 4 y 5)
Una vez tomada la muestra se inició tratamiento con pomada de Whitfield con azufre (ácido salicílico, ácido benzoico, en vaselina) por el diagnóstico clínico y examen directo presuntivo de tiña negra palmaris. El paciente sanó en un periodo de cuatro semanas, sin recidivas.
DISCUSIÓN
La tiña negra es considerada una micosis poco frecuente. No obstante, se desconoce su verdadera incidencia ya que no se reportan los casos y al ser asintomática los pacientes no acuden a consulta.(6)
Se presenta en cualquier raza, ambos sexos, principalmente en mujeres blancas; menores de 20 años de edad, aunque otros consideran que aparece en intervalo amplio de edades desde la niñez a la adultez.(4,9)
Desde que se tiene conocimiento de la condición halofílica del hongo, es decir que requiere condiciones estrictas de alta salinidad y su aislamiento en playas y desalinadoras, se explica porqué la mayor parte de los reportes son precisamente de regiones cercanas al mar, se ha aislado de un manglar y del silicón de un equipo de buceo marino.(5,10,11) La ciudad de Matanzas está próxima al mar y teniendo en cuenta el habitad del hongo, se considera que el contacto infectante ocurrió en este paciente a pesar de no referirlo en el interrogatorio.(5)
El factor predisponente más común es la hiperhidrosis y las fuentes de infección son: suelo, detritus vegetal, madera de zonas tropicales, contacto habitual con arena, pescado seco y plantas acuáticas. Se relaciona con viajes a la playa. Su vía de entrada es a través de pequeños traumatismos con material contaminado, lo que explica porqué la región palmar de la mano es la topografía más frecuente. El periodo de incubación no está bien determinado, pero fluctúa entre 15 y 20 días, aunque puede ser hasta siete semanas o hasta varios años posterior al contacto.(4,5) La hiperhidrosis no se constata como factor predisponente en el paciente de este caso.
Las lesiones se presentan como máculas o manchas de color negro a café de bordes bien definidos, generalmente únicas, que crecen lentamente en semanas o meses, de forma centrífuga, asintomáticas, no descamativa o con descamación leve, compromete con mayor frecuencia palmas y plantas, pero también puede encontrarse en zonas cervicales, torácicas y en ambas extremidades.
El aspecto estético es el motivo principal de la consulta. Se deben diferenciar de lesiones pigmentadas catalogadas como nevus o melanoma maligno, pigmentación post-inflamatoria, erupciones secundarias a fármacos o lesiones químicas como impregnación por uso de nitrato de plata.(1,3,5,6,12)
Se sugiere realizar dermatoscopia, que brinda un diagnóstico tan preciso como el de un procedimiento invasor. El patrón dermatoscópico es: presencia de pigmento no melanocítico, que es parte del crecimiento del hongo negro, con zonas irregulares y espículas que siguen los surcos de la piel, no se realiza dermatoscopia en este paciente.(1,3,5,13)
La respuesta al tratamiento de la tiña negra, generalmente es buena, debido a que las lesiones son superficiales y limitadas.
Se recomienda tratamiento tópico con fungicidas o queratolíticos, durante dos a tres semanas. Son efectivos: soluciones de tintura de yodo al 1 %, ácido salicílico al 3 % y ungüento de Whitfield.(14) También se han administrado imidazoles tópicos, como bifonazol, clotrimazol y ketoconazol, con buenos resultados, de igual manera con terbinafina, butenafina y ciclopiroxolamina, aunque Gupta, et al.(15) comunicaron un caso cuyo agente fue sometido a ensayos de susceptibilidad in vitro demostrándose resistencia a fluconazol y sensibilidad a itraconazol.(1,5,15)
Se coincide con otros autores en que la localización más frecuente es la región palmar y que la respuesta al tratamiento es satisfactoria en corto periodo de tiempo con preparados queratolíticos y antimicóticos.(1,3,5,6,14,15)
Se recomienda que a todo paciente con diagnóstico presuntivo de tiña negra palmaris se le indique estudio micológico que permita confirmar el diagnóstico y conocer la incidencia de esta micosis.
REFERENCIAS BIBLIOGRÁFICAS
1- Cabrera R, Sabatini N, Urrutia M, Sepúlveda R. Tiña negra (tinea nigra): comunicación de un caso alóctono en Chile. Rev Chilena Infectol [Internet]. 2013 [citado 12 May 2015];30(1):90-3. Disponible en: http://www.scielo.cl/scielo.php?pid=S0716-10182013000100016&script=sci_arttext
2- NCBI [Internet]. Taxonomy Browser: Hortaea wernerckii. [citado 12 May 2015]. Disponible en: http://www.ncbi.nlm.nih.gov/Taxonomy/Browser/wwwtax.cgi?mode=Undef&id=91943&lvl=3&lin=s&keep=1&srchmode=1&
3- Sánchez Macias LR, Zacarías Chaljub MC, García Retana PP. Tiña negra palmar. Presentación de un paciente. Policlínico norte Placetas, Villa Clara. Medicentro [Internet] 2012 [citado 12 May 2015];16(2). Disponible en: http://www.medigraphic.com/pdfs/medicentro/cmc-2012/cmc122i.pdf
4- Ruiz Rivas KM. Tiña negra palmaris. Dermatología Rev Mex [Internet]. 2009 [citado 12 May 2015];53(6) Disponible en: http://www.medigraphic.com/pdfs/derrevmex/rmd-2009/rmd096i.pdf
5- Chávez López MG, Estrada Chávez G, Estrada R, Bonifaz A. Tiña negra. Comunicación de cinco casos en Acapulco. Dermatol Rev Mex [Internet]. 2013 [citado 12 May 2015]; 57:473-78. Disponible en: http://new.medigraphic.com/cgi-bin/resumenMain.cgi?IDARTICULO=46454
6- López Pérez M, Truffín Truffín EG, Rodríguez Pérez R. Tiña negra palmar. Presentación de un paciente. Medicentro [Internet]. 2011 [citado 12 May 2015];15(4). Disponible en: http://www.medicentro.sld.cu/index.php/medicentro/article/view/372
7- Veloz Padrón G, Ferrá Torres TM, Castañon Hernández S, Martínez de Santelice Gabriel MC. Tiña negra: su incidencia en el Hospital Manuel Ascunce Domenech. Camagüey, Cuba. 1994. Dermatol rev mex [Internet]. 1994 [citado 12 May 2015];38(1):27-30. Disponible en: http://bases.bireme.br/cgi-bin/wxislind.exe/iah/online/?IsisScript=iah/iah.xis&src=google&base=LILACS&lang=p&nextAction=lnk&exprSearch=135216&indexSearch=ID
8- Rivero Reyes E, Barrios Martínez Z, Moriyón Cecilia N, Ramos Lugo M. Tiña Negra Palmaris; una dermatomicosis infrecuente. Rev cienc méd habana [Internet]. 2011 [citado 12 May 2015];17(1). Disponible en: http://bases.bireme.br/cgi-bin/wxislind.exe/iah/online/?IsisScript=iah/iah.xis&src=google&base=LILACS&lang=p&nextAction=lnk&exprSearch=135216&indexSearch=ID
9- Julián González R, Vargas de Julián V. Tiña negra en localización anatómica no habitual inusual. An Pediatr (Barc) [Internet]. 2013 [citado 12 May 2015];79(5):340-41. Disponible en: http://www.sciencedirect.com/science/article/pii/S1695403313000878
10- Chen J, Xing XK, Zhang LC, Xing YM, Guo SX. Identification of Hortaea werneckii isolated from mangrove plant Aegiceras comiculatum based on morphology and rDNA sequences. Mycopathologia. 2012;174(5-6):457-66. Citado en PubMed; PMID: 22864562.
11- Cabañes FJ, Bragulat MR, Castellá G. Hortaea werneckii isolated from silicone scuba diving equipment in Spain. Med Mycol. 2012;50:852-57.Citado en PubMed; PMID: 22548240.
12- Lai-Cheong J, McGrath J. Tinea. N Engl J Med [Internet]. 2010 Dec. 23 [citado 14 Sep. 2015];363(26):[aprox. 1 p.]. Disponible en: http://www.nejm.org/doi/full/10.1056/NEJMicm1003685
13- Paschoal FM, De Barros JA, De Barros DP, de Barros JC, Filho CD. Study of the dermatoscopic pattern of tinea nigra: report of 6 cases. Skinmed. 2010;8(6):319-21. Citado en PubMed: PMID: 21413646.
14- Rossetto AL, Cruz RC. Tinea nigra: successful treatment with topical butenafine. An Bras Dermatol [Internet]. 2012 [citado 12 May 2015];87:939-41. Disponible en: http://www.scielo.br/scielo.php?pid=S0365-05962012000600025&script=sci_arttext
15- Gupta G, Burden A D, Shankland G S, Fallowfield M E, Richardson M D. Tinea nigra secondary to Exophiala werneckii responding to itraconazole. Br J Dermatol. 1997;137:483-4. Citado en PubMed; PMID: 9349366.
Recibido: 15 de junio del 2015.
Aceptado: 7 de septiembre del 2015.
Ariadna Margarita González Lorenzo. Hospital Universitario Clínico-Quirúrgico Cdte Faustino Pérez Hernández. Carretera Central. Km 101.Matanzas, Cuba. Correo electrónico: ariadna.mtz@infomed.sld.cu