Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
MediSur
versión On-line ISSN 1727-897X
Medisur vol.13 no.3 Cienfuegos myo.-jun. 2015
ARTÍCULO ORIGINAL
Fiebre de origen desconocido. Estudio de 52 casos
Fever of Unknown Origin. A Study of 52 Cases
Roberto Gabriel Albín Cano , William Pérez Fernández , Fermín Yorley Morales Rodríguez , Juan Cabrera Hernández , Abel Santiago Quesada Yaque , Laura Rivero Fernández de Alaiza
Hospital Clínico Quirúrgico Freyre de Andrade, La Habana, La Habana, Cuba
RESUMEN
Fundamento: la fiebre de origen desconocido es un síndrome clínico de alta complejidad diagnóstica. En Cuba solo se han publicado dos estudios clínicos con referencia a este tema, por lo cual resulta importante la compilación de una serie de casos en los que se aplicó un método diagnóstico certero para determinar las causas más frecuentes.
Objetivo: describir las causas más frecuentes de fiebre de origen desconocido.
Métodos: estudio descriptivo de serie de casos realizado en 52 pacientes ingresados en el Hospital Clínico-Quirúrgico Freyre de Andrade entre los años 2000-2010, con diagnóstico de fiebre de origen desconocido. Se analizaron: edad, sexo, estudios complementarios (variables de investigaciones humorales, microbiológicas, de imagen y biopsias), resultados obtenidos y conducta médica acorde a estos, diagnóstico de cada paciente, tratamiento impuesto y evolución clínica posterior.
Resultados: del total de pacientes, 37(71 %) tenían infecciones, nueve con endocarditis infecciosa. Nueve pacientes (16 %) tuvieron neoplasias, siete de ellas hematopoyéticas. En tres pacientes (6 %) se diagnosticó enfermedad inflamatoria no infecciosa.
Conclusiones: la primera causa de fiebre de origen desconocido son las infecciones bacterianas principalmente endocarditis infecciosa y tuberculosis. La segunda causa son las neoplasias malignas hematopoyéticas y principalmente el linfoma no Hodgkin.
Palabras clave: fiebre de origen desconocido, diagnóstico.
ABSTRACT
Background: fever of unknown origin is a clinical syndrome of great diagnostic complexity. Only two clinical studies related to this subject have been published in Cuba, hence it is important the compilation of a series of cases where an accurate diagnostic method was applied to determine its most common causes.
Objective: to describe the most frequent causes of fever of unknown origin.
Methods: a case-series study of 52 patients admitted to the Freyre de Andrade Clinical-Surgical Hospital with a diagnosis of fever of unknown origin was conducted from 2000 to 2010. The study variables included: age, sex, complementary studies (variables from humoral, microbiological and imaging investigations and biopsies), results obtained and medical management established according to them, diagnosis of each patient, treatment and clinical course.
Results: of all patients, 37(71 %) had infections, nine suffered from infectious endocarditis. Nine (16 %) had neoplasms; seven of them were hematopoietic. Three patients (6 %) were diagnosed with non-infectious inflammatory disease.
Conclusions: the first cause of fever of unknown origin is bacterial infection, primarily infectious endocarditis and tuberculosis. The second cause is hematopoietic neoplasm and particularly the non-Hodgkin’s lymphoma.
Key words: fever of unknown origen, diagnosis.
INTRODUCCIÓN
La fiebre es un síndrome común a un gran número de enfermedades que incluyen las de etiología infecciosa y neoplásica. En la práctica clínica actual la enfermedad causante de fiebre puede determinarse con el examen clínico. En ocasiones la fiebre desaparece sin secuelas al cabo de varios días. No obstante, el diagnóstico etiológico de la fiebre prolongada es a veces muy difícil, incluso cuando se hospitaliza al paciente con el objetivo de estudiarlo. Cuando la fiebre se prolonga se convierte en un reto diagnóstico que pone a prueba todas las habilidades diagnósticas del médico. Por esta razón surgió el concepto del síndrome de fiebre de origen desconocido (FOD). La fiebre de origen desconocido fue definida por Petersdorf and Beeson en 1961 como: En la mayor parte de los pacientes con FOD la enfermedad causal suele ser una enfermedad frecuente, pero con una forma de presentación no habitual y difícil de diagnosticar. La mayor parte de los estudios mundiales reportados con series de pacientes con FOD, arrojan una preponderancia de la etiología infecciosa como causa del síndrome y el segundo lugar lo ocupan las neoplasias vs enfermedades inflamatorias no infecciosas de naturaleza inmune. Nuestro país solo cuenta con dos estudios de series de casos realizados en el Hospital Clínico-Quirúrgico Hermanos Ameijeiras por un grupo de especialistas del Servicio de Medicina Interna de dicha institución. El primer estudio se publicó al inicio de las década de los 90 y el segundo salió a la luz en el 2009, este último realizado en pacientes mayores de 60 años de edad, es decir, en una población más selectiva.3,4 En ambos estudios la primera causa de FOD fue el cáncer y la segunda, las enfermedades infecciosas. En una revisión de la literatura nacional impresa y electrónica realizada por los autores de este estudio, no encontramos estudios en relación con este tema realizados en otros centros hospitalarios del país. En nuestro hospital, con nivel secundario de atención médica, ingresan un promedio anual de 4-6 pacientes con FOD y no se ha diseñado un algoritmo diagnóstico para un estudio más eficiente de los pacientes. Tampoco está diseñado un algoritmo diagnóstico en otros centros del país, excepto el Hospital Hermanos Ameijeiras. La ausencia de un diseño de conducta diagnóstica estándar trae como consecuencia demoras en el estudio de los pacientes, egresos precoces sin una definición diagnóstica con reingresos posteriores y en estos casos una pérdida de la continuidad del estudio con posibles errores en su interpretación. Este estudio pretende describir las causas más frecuentes de fiebre de origen desconocido y compararlas con otros estudios a nivel nacional e internacional.
MÉTODOS
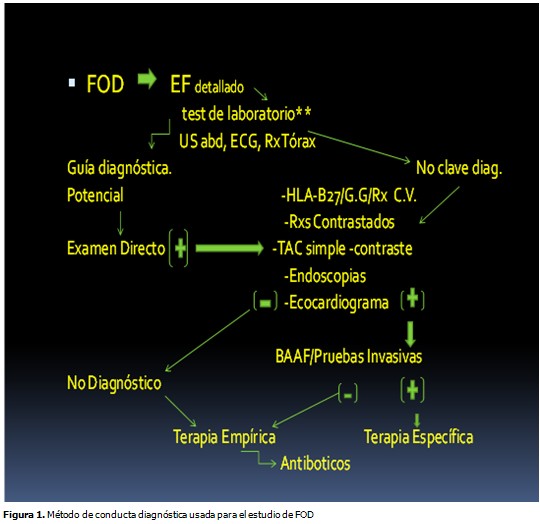
Se realizó un estudio descriptivo de serie de caso, el cual incluyó 52 pacientes diagnosticados como FOD, en el hospital Clínico-Quirúrgico Freyre de Andrade ubicado en el municipio Centro Habana de la provincia Ciudad de la Habana. El mismo incluyó un periodo de diez años comprendido entre 2000 y 2010. Criterios de inclusión: se incluyeron en el estudio los casos de pacientes mayores de 18 años de edad, de sexo masculino o femenino, que reunían las condiciones de tres semanas o más con fiebre comprobada de 38,3 grados Celsius o mayor, más una semana de ingreso hospitalario sin haberse llegado a diagnóstico después de un estudio razonado y adecuado, en correspondencia con el concepto de FOD formulado por Petersdorf and Beeson aceptado internacionalmente.1 La temperatura se obtuvo de la región axilar con termómetro de mercurio por personal especializado de enfermería. El objeto de estudio principal fue la historia clínica (HC) y el método aplicado en la obtención de los datos fue la revisión de cada HC. Estos datos fueron transcritos a un formulario que recoge las siguientes variables: datos de identidad personal, edad, sexo, y resumen clínico donde se hace énfasis especial en el tiempo de evolución de la fiebre tanto en el período pre-hospitalario como en el período de ingreso. El modelo recogió detalladamente los estudios complementarios (variables de investigaciones humorales, microbiológicas, de imagen y biopsias) realizados en los diferentes períodos evolutivos del ingreso así como los resultados obtenidos y la conducta médica acorde a estos. Finalmente se recogió el diagnóstico de cada paciente analizado, el tratamiento impuesto y evolución clínica posterior. En caso de fallecimiento del paciente, se recogió el informe de la necropsia. El modelo recogió detalladamente los estudios complementarios (variables de investigaciones humorales, microbiológicas, de imagen y biopsias) realizados en los diferentes períodos evolutivos del ingreso así como los resultados obtenidos y la conducta médica acorde a estos. Finalmente se recogió el diagnóstico de cada paciente analizado, el tratamiento impuesto y evolución clínica posterior. En caso de fallecimiento del paciente, se recogió el informe de la necropsia. Se aplicó un algoritmo diagnóstico similar al descrito por Fauci et al,2 pero con algunas modificaciones, pues no se cuenta contamos con medios diagnósticos como tomografía con emisión de positrones o PET y se decidió no emplear terapéutica empírica esteroidea. Se siguió básicamente la siguiente metodología para el estudio de los casos con FOD. (Figura 1). ---El primer día de ingreso: Los estudios microbiológicos fueron: cuatro hemocultivos seriados, exudado nasofaríngeo, tres urocultivos, coprocultivo, test serológico para virus de la inmunodeficiencia humana o VIH, serología VDRL, anticuerpo para hepatitis C, antígeno de superficie , gota gruesa en búsqueda de plasmodium y en dependencia de los signos y síntomas encontrados se realizaron test serológico de mononucleosis, test serológico para citomegalovirus (CMV), test serológico para diagnóstico de toxoplasmosis y test serológico de leptospira. ---Entre el segundo y tercer día se realizaron: rayos X de tórax, ultrasonido abdominal y electrocardiograma (EKG). ---Se esperó el resultado de los análisis indicados y si se obtuvieron datos orientadores de la patología causal de la fiebre, se realizó acorde con la pista diagnóstica: prueba de la tuberculina o Mantoux, determinación de antígeno HLA-B27, rayos X de columna vertebral total, tomografía axial computarizada (TAC) del posible sistema involucrado, estudios de rayos X contrastados, endoscopia, ecocardiograma y/o biopsia en dependencia del órgano afectado. En el caso de no haber una orientación clara o precisa sobre la patología causal se realizó un nuevo interrogatorio y examen físico detallado además de indicar prueba de Mantoux, medulograma y medulocultivo, tomografía axial computarizada (TAC), gammagrafía (GG) ósea y ecocardiograma. Los estudios endoscópicos estuvieron en dependencia de la sintomatología predominante e incluyeron broncoscopia con cepillado y lavado bronquial (que a su vez incluyó examen citológico bronquial, cultivo BAAR, bacteriológico y micológico), endoscopia digestiva superior y laparoscopia. --- Si el caso no se definió y en dependencia de los resultados que arrojaron los complementarios anteriores, se acudió a estudios más invasivos que incluyeron biopsia de piel, biopsia por aspiración con aguja fina (BAAF) ganglionar, BAAF pulmonar o biopsia hepática. ---En casos muy selectivos, se realizó laparotomía exploradora. Los criterios para realizarla fueron: a) No definición del caso a pesar de múltiples estudios invasivos que incluyesen biopsias. b) Los estudios de imagen orientan a un órgano específico como origen de la fiebre donde estuviese contraindicado la BAAF o biopsia a ciegas, o estas no fuesen concluyentes. --- Todos los casos fueron sometidos a revaloración periódica en dependencia de su evolución clínica así como del resultado de los exámenes complementarios indicados. Se realizó un seguimiento de los pacientes una vez egresados del hospital a los tres, 6 meses y un año. Las variables que se utilizaron para el estudio se definen como sigue: Se realizó un conteo total de los casos y luego se determinaron los porcentajes de frecuencia por patologías que fueron incluidos en tablas. Se utilizó el Microsoft Excel 2007 para la confección de gráficos y tablas y Microsoft Access 2007 para crear la base de datos en que se basó el estudio. Los resultados se presentan en tablas mediante números absolutos y porcentaje. La investigación fue aprobada por el consejo científico de la institución.
RESULTADOS
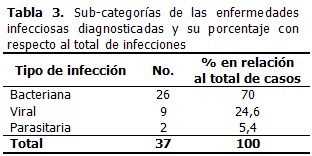
Se estudiaron 52 casos, todos mayores de 18 años, de los cuales, 47 son del sexo masculino y cinco pertenecieron al sexo femenino. Los años en que más enfermos se presentaron fueron el 2000 y 2002, la mayor cantidad de diagnósticos correspondió a las enfermedades infecciosas. (Tabla 1). EI-endocarditis infecciosa, Sida-Síndrome de inmunodeficiencia adquirida, TB- tuberculosis, LES- lupus eritematoso sistémico, LMA-leucosis mieloide aguda, LNH- linfoma no Hodgkin, CMV- citomegalovirus, LH- linfoma Hodgkin, LLC-leucosis linfoide crónica. Las infecciones fueron las principales causas de FOD con un 71 %, seguidas de las causas tumorales con 17 %; el menor porciento correspondió a la facticia. (Tabla 2). Las infecciones se presentaron en 37 casos y dentro de ellas las sepsis de origen bacteriano representaron el mayor número, para un total de 26 (70 % de todas las infecciones), las sepsis de origen viral fueron 9 (24,6 % del total de infecciones) y las enfermedades parasitarias contabilizaron 2 casos (5,4 % de las sepsis). (Tabla 3). De los 37 casos con enfermedades infecciosas, 26 fueron de etiología bacteriana y a su vez, dentro de las causas bacterianas, el diagnóstico más frecuente fue la endocarditis infecciosa pues dicha entidad sumó un total de nueve pacientes los que representaron un tercio de todas las infecciones bacterianas. La tuberculosis (TB) se diagnosticó en cuatro pacientes, dos con TB pulmonar y dos con TB diseminada, representando un 15,3 % de las enfermedades infecciosas bacterianas diagnosticadas. Los abscesos profundos y el sida ocuparon porcentajes similares a la TB. El resto de las infecciones bacterianas que se diagnosticaron siguieron este orden por frecuencia: tres abscesos profundos(un absceso hepático amebiano, un absceso renal por estafilococo aureus y un absceso perineal por anaerobios y pseudomona aeruginosa), tres neumonías atípicas con resolución lenta que resolvieron con terapia antimicrobiana antibacteriana pero en las que no hubo identificación del germen infectante y hubo que hacer múltiples terapias antibióticas, dos bacteriemias con foco de origen no precisado( una por klebsiella y otra por estafilococo aureus), dos brucelosis, dos salmonelosis y un caso con osteomielitis vertebral. Las infecciones de origen viral fueron nueve del total de 37 casos con FOD de etiología infecciosa. De ellas tres casos correspondieron al virus del sida, dos por citomegalovirus (CMV), dos por virus de Epstein-Barr, una pericarditis viral por Coxakie y una por el virus B de la hepatitis. En conjunto, las sepsis de origen viral representaron el 24 % de las entidades infecciosas que ocasionaron FOD. Las infecciones parasitarias contabilizaron dos casos, una fasciola hepática y un caso con larva migrans visceralis a nivel hepático. Del total de casos del estudio (52 enfermos), nueve casos fueron diagnosticados con neoplasias, contabilizando un 17 % en cuanto a las categorías generales causales de FOD. Dentro de las enfermedades tumorales, las neoplasias hematopoyéticas fueron las más frecuentes porque sumaron siete en total: cuatro linfomas no Hodgkin de forma de presentación con infiltración visceral, un linfoma de Hodgkin, una leucosis mieloide aguda y una leucosis linfoide crónica. A los otros dos pacientes con FOD de origen tumoral se les diagnosticó neoplasia de pulmón. Las enfermedades inmunes fueron diagnosticadas en tres pacientes: una con artritis reumatoidea, una con lupus eritematoso sistémico y otro con espondilitis anquilopoyética. Ellas contabilizaron un porcentaje de 6 % y ocuparon el tercer lugar en frecuencia en relación con el número total de casos estudiados con FOD. No hubo diagnóstico en dos pacientes (4 %) y en otro caso se diagnosticó una fiebre ficticia. (Tabla 4). Al analizar los hallazgos en complementarios se pudo apreciar que en los estudios humorales el hemograma, leucograma y eritrosedimentación o VSG se encontraron alterados con frecuencia. También los cultivos de microbiología, así como los estudios de imagen y los estudios invasivos fueron en general muy orientadores para el diagnóstico. (Tabla 5). Exámenes complementarios que nunca fueron positivos: Microbiológicos: Imagen: Estudios contrastados: colon por enema o rayos X, EED, rayos X de senos paranasales. Finalmente, de todos los pacientes, ocho fallecieron, siete con diagnóstico ya realizado e incluyó dos casos de endocarditis infecciosa, dos pacientes con linfoma no Hodgkin, los dos pacientes con tumor pulmonar y otro con sida e histoplasmosis pulmonar. En la necropsia del fallecido sin diagnóstico clínico se encontró una TB sistémica más bronconeumonía y miocarditis a sepsis por gérmenes gram negativos como causa de la FOD.
DISCUSIÓN
La FOD es un síndrome clínico no tan frecuente en la práctica médica diaria, pero tampoco es una rareza. Este estudio de 10 años logró identificar 52 casos, lo que conlleva a un promedio anual en nuestro centro de casi cinco casos por año. Cuando se presenta un caso con FOD, la tensión que genera en el médico de asistencia es alta dado que pone en evidencia su destreza diagnóstica, quién a la vez tiene que conjugarla con las incomodidades e incertidumbres a que se somete el paciente portador de dicho síndrome. Por otra parte, el método de conducta diagnóstica empleado, tiene como objetivo final el diagnóstico y tratamiento de la enfermedad específica causal de la FOD en el menor tiempo posible, lo que impone cierta premura diagnóstica por las consecuencias a las que puede llevar dicha enfermedad. En este estudio encontramos un mayor porcentaje de causas de FOD enmarcadas dentro de las enfermedades infecciosas lo cual coincide con los estudios realizados previamente por múltiples autores de diferentes países.1,2,5,6-12 Pocos estudios han desplazado este grupo de enfermedades como primera causa de FOD y los que así fueron, colocan las infecciones en un segundo lugar como causa de este síndrome. Estos estudios incluyen el de Larson y Petersdorf en 19821 donde las neoplasias superaron a las infecciones por un solo caso y también en los dos estudios realizados en nuestro país: el primero publicado en 1995 por los Dres. Alberto Cruz y Rodríguez Silva,3 en el cual, también las neoplasias superaron a las infecciones, que fueron la segunda causa del síndrome en una serie que incluyó 105 pacientes. El segundo estudio del Hospital Hermanos Ameijeiras, publicado en el 2009 por Roca Campañá et al,4 encontró predominio de las enfermedades tumorales malignas, aunque dicho estudio se realizó en una población de pacientes mayor de 60 años donde suele haber mayor incidencia de enfermedades malignas. Dicho estudio también encontró que las enfermedades infecciosas ocupaban el segundo lugar como causa de FOD. El estudio actual identificó una preponderancia de un 71 % de los casos con enfermedad infecciosa contra un 17 % de enfermedades tumorales las que ocuparon el segundo lugar en frecuencia, seguidas por las enfermedades inflamatorias no infecciosas de origen inmune. La causa infecciosa más frecuente fue la endocarditis infecciosa (EI), una entidad clínica de diagnóstico muy difícil en múltiples ocasiones y que implica tener un alto nivel de sospecha para poder diagnosticarla. La misma sumó un cuarto ( 25 %) dentro de todas las causas infecciosas de FOD y casi un quinto (18 %) del total de casos en esta serie, lo cual coincidió con el estudio de Cruz y Rodríguez Silva ( en relación con el porciento) y con otros estudios foráneos.3,8,18 Es decir, la EI suele ser la enfermedad infecciosa más frecuente que produce FOD. El diagnóstico de EI siempre requirió de un estudio arduo y alto nivel de sospecha, basado en los criterios de diagnósticos de endocarditis.14-16 porque del total de nueve casos diagnosticados, solo en uno fue posible diagnosticarlo con el primer ecocardiograma transtorácico (ET) realizado. El resto de los pacientes requirió al menos de dos ecocardiogramas transtorácicos o finalmente de un ecocardiograma transesofágico para poder confirmar el diagnóstico. En total se realizaron 16 ET, quienes tuvieron una positividad, es decir, se observaron vegetaciones valvulares, en cinco estudios (31 % de positividad). Estos últimos resultados se corresponden con estudios de evaluación del nivel diagnóstico del ecocardiograma transtorácico.13,15 Dos casos necesitaron ecocardiograma transesofágico porque con ET previos no se constataron vegetaciones valvulares. Otros dos casos se diagnosticaron clínicamente siguiendo los criterios mayores y menores de EI porque los ET (uno en un paciente y dos en el otro) habían dado resultados negativos. Ambos pacientes se trataron médicamente como EI y también ambos fallecieron por complicaciones cerebrovasculares, pero en la necropsia se confirmó el diagnóstico de EI. De los nueve pacientes con EI, en ocho se obtuvieron hemocultivos positivos a gérmenes habituales productores de esta enfermedad (dos pacientes con estreptococo Viridans, dos con estafilococo aureus, dos con estafilococo epidermidis y dos con enterococo). Un caso cursó con hemocultivos negativos. Esta utilidad demostrada por los hemocultivos en nuestro hospital no se recoge así en algunos estudios previos de gran significación.1,3,4 Los autores de este trabajo consideran que los hemocultivos son de gran ayuda en el estudio de la FOD porque además, permitió identificar y tratar otros dos pacientes con bacteriemia en los que no se pudo localizar el foco séptico primario, quienes se presentaron como FOD. Ambos casos se recogen en el conteo total de casos reflejados en los resultados. El hemocultivo permitió además aislar el germen bacteriano causal de un paciente con absceso renal por Estafilococo aureus y en un absceso perineal de un anciano producido por Pseudomona aeruginosa. Los casos diagnosticados con tuberculosis (TB) fueron cuatro, enfermedad que ocupó el segundo lugar en frecuencia dentro de las etiologías infecciosas. Dos casos correspondieron a TB pulmonar con esputos BAAR directos con codificación 0 reiteradamente y en los que hubo que esperar por los resultados del cultivo de muestras obtenidas por biopsia por aspiración con aguja fina pulmonar en un caso y el cultivo BAAR del lavado bronquial obtenido por broncoscopia en el otro paciente. El mycobacterium tuberculoso es una bacteria de crecimiento lento y necesita seis semanas para crecer en medio de cultivo y el test cutáneo de tuberculina suele ser negativo en más del 50 % de los pacientes con FOD secundaria a TB.17,18 Los otros dos pacientes tenían TB ganglionar y sistémica. Uno se diagnosticó con sida concomitante y además VDRL positivo por lo cual se le trataron ambas infecciones y desapareció la fiebre, razón por la cual no fue incluido en la FOD por sida. El otro paciente falleció sin diagnóstico definitivo, en la necropsia se comprobó quién además tenía una sepsis generalizada con neumonitis y miocarditis producida por un germen gram negativo. El número de pacientes diagnosticados guardó una proporción similar al encontrado en nuestro país por el estudio anterior de los Dres. Cruz y Rodríguez Silva porque ellos describieron ocho casos dentro de una serie de 105 pacientes.3 Realmente, la TB obtuvo este lugar por escaso margen con respecto a los abscesos profundos y el sida ya que estas entidades clínicas tuvieron un conteo final de tres casos cada una. En esta serie, la TB representó el 11 % de los pacientes con enfermedades infecciosas en general y el 7 % de todas las causas de FOD. Otros estudios incluyen a la TB como la primera causa infecciosa de FOD.3,5,7,11,12,18 En esta serie esto no ocurrió así, lo cual atribuimos a una gran eficiencia actual del programa de pesquisa y diagnóstico precoz de TB y del sida, instaurado en la Atención Primaria de Salud a través de los consultorios de Médicos de Familia y las Clínicas de Atención Primaria en nuestro país.19-21 De los tres pacientes diagnosticados con abscesos profundos uno requirió para diagnóstico definitivo una lumbotomía diagnóstica y terapéutica, tratándose de un absceso renal con hemocultivos positivos a Estafilococo aureus. Otro caso fue un absceso perineal y el último un absceso hepático amebiano profundo que había presentado fiebre por tres meses y fue ingresado previamente en otro centro donde se le había realizado entre otros estudios una laparoscopia y dos biopsias hepáticas. Este caso generó gran incertidumbre por contradicciones en hallazgos imagenológicos con tres ultrasonidos abdominales y una TAC de hígado, por lo cual se decidió finalmente la realización de una laparotomía diagnóstica la cual tampoco arrojó nuevas pistas al diagnóstico. Su evolución posquirúrgica fue sin complicaciones y se mantuvo el estudio insistiendo en la patología hepática y finalmente un nuevo US hepático dio la luz sobre la posibilidad de absceso hepático profundo. Se hizo un drenaje percutáneo y estudios en busca de ameba histolítica que fueron positivos. Se impuso tratamiento con metronidazol y fue curado. La laparotomía exploradora como parte del estudio de la FOD, es una decisión que acarrea mucha controversia en la discusión con nuestros colegas cirujanos concerniente a si dicha intervención tan agresiva tiene lógica. Múltiples estudios la apoyan como una herramienta más en el diagnóstico del origen de la FOD1,2,22 y su rendimiento varía en las diferentes series entre un 60-87 % de positividad. El estudio original de Larson y Petersdorf tiene una recomendación al respecto que se refiere a realizar laparotomía en los casos donde los datos del estudio clínico del paciente orienten a un órgano o estructura en específico, clave para el diagnóstico y que no sea accesible por los medios diagnósticos disponibles en el momento. Los autores de esta investigación están plenamente de acuerdo con este precepto y en este estudio se aplicó correctamente esta conducta aunque desgraciadamente no se hizo diagnóstico en el paciente con el absceso amebiano hepático. También se aplicó este procedimiento para el diagnóstico por biopsia de un paciente con adenopatías profundas intra-abdominales, en quién, con dos BAAF de las mismas, no se logró confirmar el diagnóstico definitivo, el cual fue finalmente un linfoma de Hodgkin. La literatura revisada22,23 no recoge prácticamente ninguna complicación posquirúrgica de importancia de los casos sometidos a laparotomía y esto se comportó así en el estudio que exponemos. Dentro de las sepsis, los dos casos de salmonelosis se confirmaron mediante medulocultivo. Cuando esta enfermedad se presenta en forma de FOD suele ser de diagnóstico muy difícil. Ambos casos eran de áreas rurales que ingerían agua de pozo sin tratamiento alguno. Cursaron con anemia, uno con constipación y otro con diarreas. Los múltiples estudios de imagen negativos decidieron conducta de medulograma y medulocultivo quién al final confirmó el diagnóstico. La utilidad del medulocultivo se demostró con estos casos y así se recoge en la literatura revisada aunque con un porcentaje menor de positividad pero a su vez con muestras que incluyeron más pacientes que en esta serie.22,24 Las sepsis por virus se diagnosticaron mediante serologías respectivas para cada tipo de enfermedad viral en específica: Western Blot para diagnóstico de sida(en los tres casos de sida se descartó fiebre por alguna enfermedad oportunista), serología para virus de Epstein-Barr en el caso de la mononucleosis infecciosa y serología para citomegalovirus (CMV). Estos últimos cuatro casos cursaron con fiebre, esplenomegalia no significativa, linfocitosis periférica y poca o ninguna toma del estado general. El caso con hepatitis viral B, se trató de una mujer con manifestaciones de autoinmunidad como urticaria, artritis periférica y fiebre. En general, los pacientes con sepsis viral cursaron con buen estado general excepto la paciente con hepatitis B. Sabemos que en nuestro medio todos los estudios virológicos demoran en cuanto al resultado, lo que retrasa el diagnóstico. Todos estos casos evolucionaron bien excepto uno de los casos de sida que reingresó seis meses después con bronconeumonía hemorrágica por histoplasmosis pulmonar y falleció. Los dos casos con enfermedades parasitarias se diagnosticaron con laparoscopia diagnóstica, estudio complementario que muestra una alta eficiencia diagnóstica cuando se indica razonadamente.22 En el orden de frecuencia de la etiología de la FOD en esta serie de 52 pacientes, la segunda causa general recayó sobre las enfermedades tumorales y dentro de este gran grupo, las neoplasias hematológicas ocupan la mayor parte de los casos. Este último hallazgo se corresponde con la literatura mundial dedicada a este síndrome y con los dos estudios realizados en nuestro país. Por otro lado, la mayor parte de los estudios de series de paciente con FOD también ubican las neoplasias en el segundo lugar de las entidades que la provocan. De las nueve neoplasias diagnosticadas, siete fueron de origen hematopoyético y dos fueron neoplasias del pulmón. A su vez, del total de cánceres hematopoyéticos, cuatro se correspondieron con linfoma no Hodgkin (LNH) y todos se presentaron con infiltración visceral primariamente, lo cual explica la dificultad que hubo para diagnosticarlos ya que necesitaron en general, biopsia hepática para confirmar dos casos, BAAF de pulmón para otro caso y biopsia intestinal y de ganglios mesentéricos en otro caso que debutó con fiebre prolongada y evolutivamente presentó un síndrome oclusivo intestinal. Este predominio de LNH se observó también en el estudio de Larson y Petersdorf y en otra serie de FOD publicada por Murray et al.25 Cuando la presentación del linfoma es extraganglionar la realización del diagnóstico se retrasa porque el estudio se dirige primero hacia la búsqueda del órgano o sistema involucrado y luego se requieren técnicas invasivas que incluyan biopsia para confirmar el diagnóstico. A veces, en estos pacientes la fiebre pasa a ser el síntoma cardinal y aunque la misma suele ser más frecuente en los linfomas Hodgkin (LH) que en los LNH, se presenta en ambas enfermedades. Por otro lado el LH se inicia en un 90 % de los casos en los ganglios linfáticos y en un 10 % fuera de ellos, mientras que el LNH se inicia en un 75 % en ganglios y un 25 % en regiones extraganglionares.26,27 Cuando el inicio es ganglionar, el diagnóstico suele ser más rápido porque los ganglios periféricos son fácilmente accesibles para realizarles BAAF y biopsia. Sin embargo cuando el compromiso primario es visceral el diagnóstico se retrasa. Los investigadores de este trabajo consideran firmemente que lo antes expuesto es la razón del porqué en esta serie hubo una predominancia o casi exclusividad de los LNH en los casos diagnosticados como linfomas. En el estudio de Cruz y Rodríguez Silva predominaron los diagnósticos de LH sobre LNH. Los casos de la LLC (leucosis linfoide crónica) y LMA cursaron inicialmente sin blastos en periferia lo cual está descrito en la literatura revisada,3 de ahí la dificultad para el diagnóstico definitivo. En ambos casos la biopsia medular confirmó el diagnóstico. De los casos con tumor de pulmón uno se presentó con fiebre crónica y artritis de rodilla izquierda de dos meses de evolución interpretados como manifestaciones paraneoplásicas puesto que fue extirpado el tumor y estos signos remitieron completamente. La tercera causa general de fiebre en el presente estudio fueron las enfermedades inflamatorias crónicas no infecciosas de etiología inmune, aunque con solo tres casos. Curiosamente los tres pacientes eran del sexo masculino pero también nuestra serie tiene pocos casos del sexo femenino, sexo donde predominan las enfermedades inflamatorias crónicas de etiología inmune. Es probable que esta sea la razón del porqué fue difícil diagnosticar estos pacientes y también de porqué hubo pocos casos de enfermedades autoinmunes. No obstante, este resultado coincide con otros estudios reportados de FOD, donde estas enfermedades ocupan el tercer escaño dentro de las causas del síndrome, incluyendo los dos estudios publicados en Cuba.3,4,7,11,12 Por último, solo hubo dos casos que quedaron sin diagnóstico (4 % del total) pero en los que la fiebre desapareció espontáneamente aproximadamente a los 15 días de ingreso. Ambos casos fueron seguidos por consulta externa y tuvieron buena evolución sin recidiva de la fiebre. Casi todas las series de FOD reportadas muestran un mayor número de casos que no se diagnosticaron, con porcentajes que oscilan entre el 12-30 %. La única serie de casos revisada por los autores de este estudio, con un porciento de casos no diagnosticados que coincidió este, fue el de Roca Campañá et al. Atribuimos esta eficacia diagnóstica a una aplicación exhaustiva de la metodología diagnóstica descrita. Del total de 52 casos, fallecieron ocho pacientes, lo que correspondió con una mortalidad de un 15,6 %. Los fallecidos fueron: dos casos con endocarditis infecciosa que murieron por embolismo cerebral, dos casos con linfoma no Hodgkin de alto grado de malignidad y gran extensión tumoral al momento del diagnóstico (esta mortalidad del LNH se correspondió con la encontrada por Petersdorf en esta enfermedad), un caso ya mencionado de sida e histoplasmosis pulmonar, el caso de la TB sistémica asociada a sepsis generalizada por gram negativos y los dos casos diagnosticados con tumor de pulmón, uno de los cuales falleció durante el ingreso inicial y otro un año después de ser intervenido quirúrgicamente quién falleció por insuficiencia respiratoria. No obstante, la mortalidad durante el proceso de estudio de la FOD y sin diagnóstico preciso aún, fue mínima porque solo ocurrió en un caso. Estos resultados son similares a estudios previos. Se puede concluir que en esta investigación se logró precisar que las categorías diagnósticas más frecuentes de FOD son las infecciones seguidas por las neoplasias y las enfermedades inflamatorias crónicas no infecciosas de origen inmune. Dentro de las infecciones el mayor número de casos correspondió a las sepsis bacterianas, fundamentalmente la endocarditis infecciosa. Es válido destacar que la tuberculosis continua siendo una causa frecuente de FOD en nuestro país, sin embargo con una proporción muy inferior al resto del mundo, lo cual es una prueba fehaciente de los resultados positivos alcanzados por nuestro Sistema Nacional de Salud en la lucha contra la TB, mediante el Programa Nacional de Control de la Tuberculosis. Las neoplasias constituyeron la segunda categoría causal de FOD y dentro de ellas las hematológicas, encabezadas por el linfoma no Hodgkin, hallazgo que concuerda con la mayoría de los estudios revisados. A pesar de presentar un escaso número de casos las enfermedades inflamatorias no infecciosas sucedieron a las neoplasias como causas de FOD, no entrando en contradicción con los estudios foráneos y los realizados en Cuba hasta el momento actual. La metodología diagnóstica empleada para el estudio de los pacientes corroboró su efectividad y éxito para el diagnóstico definitivo y certero de causas de FOD. Basamos esto, en el bajo porcentaje de casos sin diagnóstico etiológico en el presente estudio. Entre los exámenes complementarios que fueron muy útiles en el esclarecimiento de las causas de FOD, se encuentran el hemocultivo, el medulograma con medulocultivo, la laparoscopia diagnóstica y las biopsias y citologías. Recomendamos emplear un método diagnóstico similar, adaptado a las condiciones de cada hospital, en el estudio de pacientes con FOD y en trabajos futuros acerca de este síndrome.
REFERENCIAS BIBLIOGRÁFICAS
1. Petersdorf RG, Larson E. FUO revisited. Trans Am Clin Climatol Assoc. 1983;94:44-54
2. Fauci AS, Braunwald E, Kasper DL, Hausser S, Longo D, Jameson JL, Loscalzo J. Harrison´s Principles of Internal Medicine. 17th. ed. New York: McGraw-Hill Medical; 2008
3. Cruz Peña LA, Rodríguez H, Pérez Caballero D. Fiebre de origen desconocido: revisión de 105 pacientes. Rev Cubana Med [revista en Internet]. 1995 [citado 20 Feb 2010];34(3):[aprox. 19p]. Disponible en: http://scielo.sld.cu/scielo.php?pid=S0034-75231995000300003&script=sci_arttext
4. Roca Campañá V, Senra Armas L, Rodríguez Silva H, Jiménez Paneque R, Cepero Rosales B. Fiebre de origen desconocido en pacientes mayores de 60 años. Reporte de 40 casos. Rev Cubana Med [revista en Internet]. 2009 [citado 27 Mar 2012];48(1):[aprox. 19p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0034-75232009000100004
5. Colpan A, Onguru P, Erbay A, Akinci E, Cevik MA, Eren SS, Bodur H. Fever of unknown origin: analysis of 71 consecutive cases. Am J Med Sci. 2007;334(2):92-6
6. Bleeker Rovers CP, van der Meer JW, Oyen WJ. Fever of unknown origin. Semin Nucl Med. 2009;39(2):81-7
7. Yu KK, Chen SS, Ling QX, Huang C, Zheng JM, Cheng Q, et al. Fever of unknown origin: report of 107 cases in a university hospital. Int J Clin Exp Med. 2014;7(12):5862-6
8. Schneidewind A, Ehrenstein B, Salzberger B. Infections as causes of fever of unknown origin. Internist (Berl). 2009;50(6):659-67
9. Qing M, Jin M. Fever of unknown origin in China: evaluation of 918 cases during a ten-year-period of study. BMC Emerg Med. 2012;12 Suppl 1:A2
10. Mir T, Dhobi N, Koul N, Saleh T. Clinical profile of classical Fever of unknown origin. Caspian J Intern Med. 2014;5(1):35-9
11. Chin C, Chen YS, Lee SS, Wann SR, Lin HH, Lin WR, et al. Fever of unknown origin in Taiwan. Infection. 2006;34(2):75-80
12. Bandyopadhyay D, Bandyopadhyay R, Paul R, Roy D. Etiological Study of Fever of Unknown Origin in Patients Admitted to Medicine Ward of a Teaching Hospital of Eastern India. J Glob Infect Dis. 2011;3(4):329-33
13. Chirillo F, Pedrocco A, De Leo A, Bruni A, Totis O, Meneghetti P, Stritoni P. Impact of harmonic imaging on transthoracic echocardiographic identification of infective endocarditis and its complications. Heart. 2005;91:329-33
14. Sexton DJ, Calderwood SB, Baron EL. Infective endocarditis: Historical and Duke criteria [Internet]. Philadelphia: Wolters Kluwer Health; 2014 [citado 13 Feb 2015]. Disponible en: http://www.uptodate.com/contents/infective-endocarditis-historical-and-duke-criteria
15. Schiller NB, Ristow B. Role of echocardiography in infective endocarditis [Internet]. Philadelphia: Wolters Kluwer Health; 2012 [citado 13 Feb 2015]. Disponible en: http://www.uptodate.com/contents/role-of-echocardiography-in-infective-endocarditis
16. Fowler VG, Bayer MS. Infective Endocarditis. En: Goldman L, Schafer A, editores. Goldman´s Cecil Medicine. 24th. ed. Philadelphia: Editorial Elsevier Saunders; 2012: p. 464-8
17. Montoro E, Suárez O, Valdivia J. Micobacterias. En: Llop A, Valdés Dapena M, Zuazo B. Microbiología y Parasitología Médicas. La Habana: Editorial Ciencias Médicas; 2009: p. 365-76
18. Bor DH, Weller PF, Thorner AR. Etiologies of fever of unknown origin in adults [Internet]. Philadelphia: Wolters Kluwer Health; 2013 [citado 13 Feb 2015]. Disponible en: http://www.uptodate.com/contents/etiologies-of-fever-of-unknown-origin-in-adults
19. Armas Pérez L, Torres Delis Y, González Ochoa E. Fortalecimiento de la calidad de los registros para vigilancia de la tuberculosis y otras enfermedades respiratorias. Gaceta Médica Espirituana [revista en Internet]. 2010 [citado 22 Feb 2015];12(3):[aprox. 7p]. Disponible en: http://bvs.sld.cu/revistas/gme/pub/vol.12.(3)_09/p9.html
20. Ministerio de Salud Pública. Programa Nacional de Control de la Tuberculosis en Cuba. La Habana: Editorial Ciencias Médicas; 2009
21. Mora Llanos MM, Gómez Murcia PR, González Molina L, Rodríguez Villar E, Acosta Díaz M, González Borges O. Control externo indirecto de la calidad de las láminas de baciloscopia del programa de tuberculosis. Matanzas, 1997-2009. Rev Méd Electrón [revista en Internet]. 2013 [citado 22 Feb 2015];35(3):[aprox. 12p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1684-18242013000300003
22. Mourad O, Palda V, Detsky AS. A comprehensive evidence-based approach to fever of unknown origin. Arch Intern Med. 2003;163(5):545-51
23. Ozaras R, Celik AD, Zengin K, Mert A, OzturkK R, Cicek Y, Tabak E. Is laparotomy necessary in the diagnosis of fever of unknown origin?. Acta Chir Belg. 2005;105(1):89-92
24. Hot A, Jaisson I, Girard C, French M, Durand DV, Rousset H, Ninet J. Yield of bone marrow examination in diagnosing the source of fever of unknown origin. Arch Intern Med. 2009;169(21):2018-23
25. Murray HW, Mann JJ, Genecin A, McKusick WA. Malignant lymphomas: patients with fever of unknown origin. JAMA. 1982;241:921
26. Freedman A, Friedberg J, Aster J. Clinical presentation and diagnosis of non-Hodgkin lymphoma [Internet]. Philadelphia: Wolters Kluwer Health; 2012 [citado 13 Feb 2015]. Disponible en: http://www.uptodate.com/contents/clinical-presentation-and-diagnosis-of-non-hodgkin-lymphoma
27. Larquin Comet JI, Risco Almenares GM, Alarcón Martínez Y, Álvarez Hidalgo R. Linfoma no Hodgkin extraganglionar. Reporte de un caso. AMC [revista en Internet]. 2008 [citado 20 Feb 2015];12(2):[aprox. 8p]. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S1025-02552008000200012
Recibido: 09 de abril de 2012.
Aprobado: 15 de mayo de 2015.
Roberto Gabriel Albín Cano. Especialista de I Grado en Medicina Interna. Profesor Instructor. Hospital Clínico-Quirúrgico Freyre de Andrade. La Habana. Correo electrónico: roberto.albin@infomed.sld.cu