Introducción
El brote de la nueva neumonía por coronavirus (COVID-19) se desarrolló inicialmente en una de las ciudades más grandes, Wuhan, provincia de Hubei de China, desde principios de diciembre de 2019 ha sido declarada la sexta emergencia de salud pública de preocupación internacional por la Organización Mundial de la Salud, y posteriormente denominada enfermedad por coronavirus 2019.1
Hasta el 29 de abril de 2020 se reportaron 183 países con casos de COVID-19, con 3 052 370 casos confirmados y 216 563 fallecidos, para una letalidad de 7,09 %. En la región de las Américas se reportan 1 252 601 casos confirmados, el 41,04 % del total mundial, con 71 085 fallecidos y una letalidad de 5,67 % (+0,09). Cuba acumuló 47 347 muestras realizadas y 1 501 positivas (3,2 %), desde el pasado 11 de marzo. Se encontraban ingresados en hospitales para vigilancia clínico epidemiológica 2 954 pacientes, incluidos 2 157 sospechosos. Otras 6 972 personas se vigilaban en sus hogares, desde la atención primaria de salud.2
El objetivo de la presente investigación es describir las características del trabajo durante la pandemia de COVID-19 en endoscopia digestiva.
Material y Métodos
Se realizó una revisión bibliográfica en la que se consultaron como fuentes de información las disponibles en el Centro Nacional de Información de Ciencias Médicas (Infomed) de Cuba.
Se realizó una búsqueda de artículos nacionales e internacionales en bases de datos como Pubmed/ Medline, SciELO y otras revistas de acceso abierto.
Se utilizaron los buscadores Google y Google Scholar.
Se seleccionaron aquellos artículos bajo una búsqueda con las palabras claves Endoscopy, gastroenterology, COVID-19, SARS-CoV-2, Coronavirus.
Para el desarrollo de la presente investigación se seleccionaron 14 fuentes bibliográficas en idioma inglés y español.
Desarrollo
SARS-CoV-2/Nuevo Coronavirus (COVID-19) se ha convertido en una pandemia mundial. La transmisión de persona a persona ocurre a través de secreciones respiratorias, aerosoles, heces y superficies ambientales contaminadas.3,4 La transmisión puede ocurrir en individuos sintomáticos y asintomáticos.5
La presentación clínica de COVID-19 puede variar de leve a síntomas inespecíficos respiratorios, a disfunción orgánica grave, como síndrome de dificultad respiratoria aguda (SDRA) que puede conducir a la muerte. La mayoría de los casos de COVID-19 parecen ser leves. Los síntomas más comunes son fiebre (83-98 %), tos (46-82 %), mialgia/fatiga (11- 44 %) y dificultad para respirar (31 %). Factores de riesgo para enfermedades más graves que requieren la hospitalización son la edad y tener afecciones médicas crónicas subyacentes tales como diabetes, enfermedad pulmonar y enfermedad cardiovascular.6 Los primeros informes sugieren que para casos más severos, la mediana del tiempo desde el inicio del primer síntoma hasta el desarrollo de la dificultad para respirar y la necesidad de hospitalización osciló entre 5 y 8 días. La frecuencia informada de diarrea entre los pacientes con COVID-19 ha variado del 2 al 33 % y fue uno de los síntomas prominentes reportados por el primer caso en los Estados Unidos.7
Transmisión fecal
En febrero de 2020 Xiao F et al,4) demostró en su investigación que entre los 73 pacientes hospitalizados infectados por SARS-CoV-2, 39 (53,42 %), entre ellos 25 hombres y 14 mujeres, dieron positivo para SARS-CoV-2 ARN en heces. La edad de los pacientes con ARN de SARS-CoV-2 positivo en las heces osciló entre 10 meses y 78 años. El tiempo de duración de las heces positivas varió de 1 a 12 días. Además, 17 (23,29 %) pacientes permanecieron positivos en las heces después de resultar negativo en muestras respiratorias. Este resultado proporciona evidencia de infección gastrointestinal de SARS-CoV-2 y su posible ruta de transmisión fecal-oral.
Modo potencial de transmisiones de SARS-CoV-2 durante la endoscopia
Las características del virus y su transmisión hacen que la endoscopia sea una ruta potencial para infección. Las posibles rutas de transmisión del SARS-CoV-2 incluyen: 1. persona a persona, 2. gotitas respiratorias, 3. aerosoles generados durante la endoscopia y 4. contacto con entorno contaminado y fluidos corporales. Se debe instituir cuidado adicional cuando se manipulan muestras de sangre pues el virus ha sido detectado en la sangre de pacientes con COVID-19.7
Estratificación de pacientes que acuden a servicio de Endoscopia
Repici A, et al.8 publicó que el riesgo de exposición del personal de endoscopia no se limita a estos procedimientos, sino que sugiere una posible transmisión fecal-oral tomando en consideración la detección reciente de SARS-CoV en muestras de biopsia y heces. Esto podría ser aún más relevante dado que la transmisión del virus puede ocurrir durante el período de incubación en pacientes asintomáticos; por tal razón recomienda evaluarlos de forma individual, según su posible riesgo de infección y los clasifica de la siguiente forma (Tabla 1):
Tabla 1 - Clasificación del riesgo potencial de infección por SARS-CoV-2 en pacientes sometidos a examen endoscópico

Sin embargo, Crespo J, et al.9 en su trabajo aborda las recomendaciones durante el restablecimiento de la actividad de los servicios digestivos en España y estratifica a los pacientes que acudan a las unidades de endoscopia de la siguiente forma (Tabla 2):
Tabla 2 Estratificación del riesgo de trasmisión de infección por SARS-CoV-2 en pacientes sometidos a endoscopia digestiva

Procedimientos endoscópicos
La sociedad interamericana de endoscopia (SIED) recomienda limitar la actividad endoscópica a aquellos casos que son urgentes. Revisar la actividad endoscópica programada de cada centro para decidir si puede diferirse o no. En este caso, alentar a la población a no llevar a cabo procedimientos electivos durante el brote activo.10
Desde el punto de vista del riesgo de la infección, según el proceder endoscópico, se deben distinguir dos tipos de procedimientos en función de la capacidad de generar aerosoles:11
Generadores de aerosoles, aquellos vinculados a la endoscopia alta (CPRE, gastroscopia, ecoendoscopia alta, enteroscopia alta), se consideran de alto riesgo. Si es posible, se deben sedar todas las exploraciones altas para disminuir el riesgo de generación de aerosoles.
No generadores de aerosoles, aquellos vinculados a endoscopia baja (colonoscopia, enteroscopia baja, ecoendoscopia baja) o por ostomías, se consideran de bajo riesgo.
Además los procederes endoscópicos han sido clasificados según su prioridad (Tabla 3):12
Tabla 3 Clasificación de los procederes endoscópicos según su prioridad
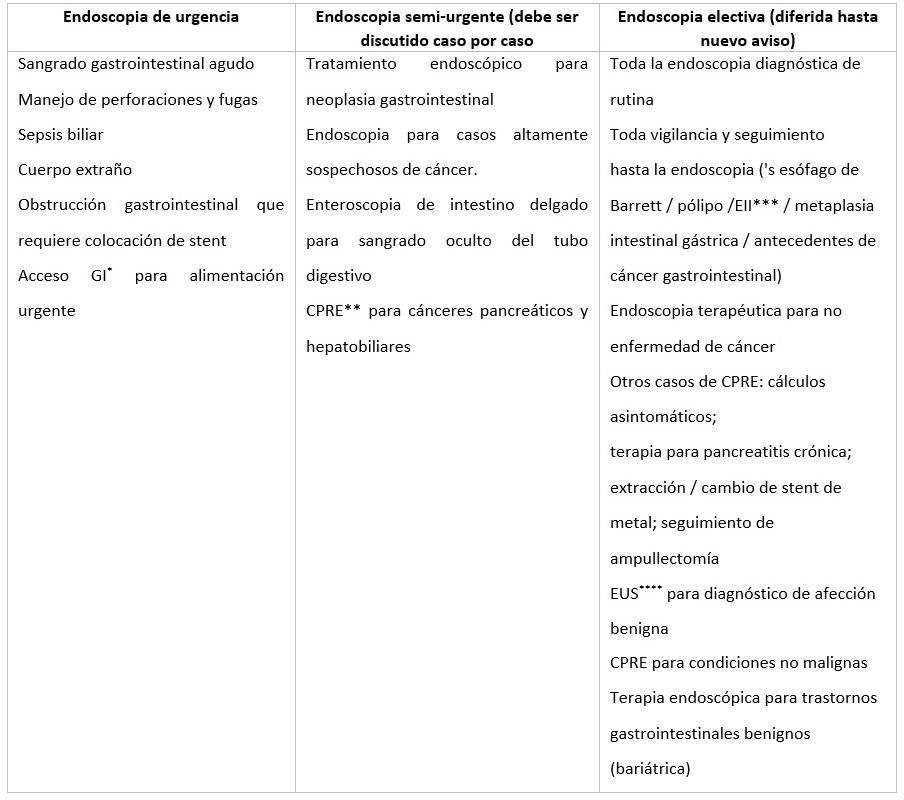
Leyenda: *GI: Gastrointestinal, ** CPRE: Colangiopancreatografia Retrógrada Endoscópica; *** EII: Enfermedad Inflamatoria Intestinal, **** EUS: Ultrasonido Endoscópico.
Departamento de endoscopia
Recomendaciones propuestas por la SIED.10
Se recomienda medir la temperatura a todas las personas que ingresan a la Unidad de Endoscopia. Si la temperatura supera los 37,3 °C. informar al comité de enfermedades infecciosas o al hospital correspondiente responsable.
Mantenga un registro de todo el personal que ingresa y sale de la Unidad de Endoscopia, con el nombre completo y el número de contacto.
Una vez que el endoscopista tenga guantes, solo se puede tocar el tubo de endoscopia.
Para desbloquear el dispositivo de endoscopia del procesador al final del examen, el endoscopista colocará el dispositivo en la bandeja correspondiente. La enfermera, con guantes y medios de protección personal nuevos (limpios), desconecta el dispositivo del procesador, desconecta los botones del procesador (de acuerdo con la rutina de servicio) y lleva la bandeja al área de desinfección.
El área del informe/ computadora/ teléfono debe mantenerse con la máxima higiene y solo debe tocarse con las manos limpias. Esta área debe limpiarse con alcohol también entre cada procedimiento, incluido el teclado, el mouse y el teléfono.
Desinfecte adecuadamente los teléfonos móviles con alcohol isopropílico y evite ingresar a la sala de endoscopia con teléfonos móviles.
Use zapatos apropiados dentro de las salas de endoscopia y no los traiga a otras instalaciones/ hogar.
Se recomienda que los miembros de la familia y sus acompañantes no accedan a las áreas de espera, áreas de preendoscopia, salas de endoscopia o sala de recuperación.
Disminuya el número de pacientes en el área de recuperación (post-procedimiento) manteniendo la distancia mínima de seguridad.
Se recomienda el manejo apropiado del material desechable y el reprocesamiento mediante lavado y desinfección de alto nivel con actividad demostrada contra virus encapsulados (como los coronavirus), siguiendo las pautas institucionales y los productos disponibles.
Realice la limpieza y desinfección de camillas, torres de endoscopia, respiradores y áreas de contacto después de cada procedimiento, con la solución desinfectante adecuada disponible en cada centro.
Protección del personal de endoscopia
Es importante usar equipos de protección personal (EPP) completo para todos los procedimientos endoscópicos ante una pandemia como esta, especialmente en áreas donde se están implementando estrategias de mitigación de la comunidad, ya que nadie tiene un riesgo realmente bajo. Idealmente, una máscara N95 y un protector facial deberían usarse con otro EPP estándar para todos los casos de endoscopia y purificadores de aire, para casos conocidos de COVID-19 positivos si el caso no puede diferirse absolutamente.13 Un estudio de China mostró que ningún personal médico que trabajara en departamentos de alto riesgo que usara máscaras N95 y practicara una higiene estricta de las manos, independientemente del estado de infección del paciente, se infectó.14
Conclusiones
La COVID-19 constituye un reto para los sistemas de salud del mundo, los cuales ponen en práctica nuevas estrategias para garantizar la salud de los pacientes y el personal sanitario. Los departamentos de endoscopia digestiva constituyen fuentes importantes de posibles contagios reportados a nivel mundial, por lo que es importante seguir las guías y protocolos de trabajo en el contexto de esta pandemia.














