Mi SciELO
Servicios Personalizados
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista Cubana de Reumatología
versión On-line ISSN 1817-5996
Rev Cuba Reumatol vol.18 no.2 La Habana may.-ago. 2016
ARTÍCULO ORIGINAL DE INVESTIGACIÓN
Morbilidad cardiovascular y evaluación de aterosclerosis en pacientes con lupus eritematoso sistémico
Cardiovascular morbidity and evaluation of aterosclerosis in patients with systemic lupus erythematosus
Zoila Marlene Guibert Toledano I, Gil Alberto Reyes Llerena II, Yanileydys Hernández Muñiz III, Dayana Ugarte Moreno IV, Yaisel Miñoso Arafi V.
I Dra.C. Especialista de primer y segundo grado en Reumatología. Profesora Titular e Investigadora Auxiliar. Centro de Reumatología, Hospital Docente Clínico Quirúrgico 10 de Octubre. Universidad de Ciencias Médicas de La Habana. La Habana, Cuba.
II Dr.C. Especialista de primer grado en Medicina Interna. Especialista de Segundo Grado en Reumatología. Profesor e Investigador Titular. Centro de Investigaciones Médico- Quirúrgicas. Facultad Girón. Universidad de Ciencias Médicas de La Habana. La Habana, Cuba.
III Especialista de primer grado en MGI. Especialista de primer grado en Reumatología. Profesora asistente. Centro de Reumatología. Hospital Docente Clínico Quirúrgico 10 de Octubre. Universidad de Ciencias Médicas de La Habana. La Habana, Cuba.
IV Especialista de primer y segundo grado en Imagenología. Centro de Investigaciones Médico- Quirúrgicas. Facultad Girón. Profesora Auxiliar. Universidad de Ciencias Médicas de La Habana. La Habana, Cuba.
V Especialista de primer grado en Imagenología. Centro de Investigaciones Médico- Quirúrgicas. Facultad Girón. Universidad de Ciencias Médicas de La Habana. La Habana, Cuba.
RESUMEN
Los pacientes con diagnóstico de lupus eritematoso sistémico, tienen un mayor riesgo de presentar enfermedad cardiovascular. La prevalencia incrementada de aterosclerosis en pacientes con lupus eritematoso sistémico constituye una de las explicaciones a esta problemática.
Objetivos: determinar la presencia de aterosclerosis subclínica y posible presencia de factores de riesgo tradicionales para aterosclerosis en pacientes con lupus eritematoso sistémico.
Métodos: se realizó un estudio bicéntrico, prospectivo y descriptivo de casos y controles, de pacientes con diagnóstico de lupus eritematoso sistémico, durante un periodo de dos años (entre Julio del 2010 a Julio del 2012). El estudio incluyó 62 enfermos con lupus eritematoso sistémico y 60 controles, de ellos, 57 sexo femenino con LES (91,9 %) y 5 pacientes masculinos (8,1 %). Asimismo, hubo 54 controles del sexo femenino (90,0 %) y 6 del sexo masculino (10,0 %). La media de edad en el grupo de pacientes con lupus eritematoso sistémico y grupo control fue 40.9 años y 40.4 años, respectivamente, predominando, en ambos casos, el rango entre 35-44 años.
Resultados: se observó placa ateromatosa en 22 enfermos (35.5 %), de los cuales 14 % tuvo algún evento coronario. De los 10 controles con placa, sólo uno tuvo enfermedad arterial coronaria (EAC) (10 %). Los factores de riesgo tradicionales que mostraron asociación con la presencia de placa en pacientes con lupus eritematoso sistémico fueron: hipertensión arterial (HTA) (p=0.003) y dislipidemia; hipercolesterolemia (p=0,038).
Conclusión: La frecuencia de aterosclerosis subclínica y sintomática fue superior en enfermos con lupus eritematoso sistémico comparados con controles. Los factores de riesgo tradicionales que mostraron asociación con la presencia de placa en pacientes con lupus eritematoso sistémico fueron: hipertensión arterial e hipercolesterolemia.
Palabras clave: lupus eritematoso sistémico, aterosclerosis subclínica, aterosclerosis sintomática, enfermedad arterial coronaria.
Abstract
Patients with systemic lupus erythematosus have a significantly increased risk of coronary heart disease. Increased prevalence of atherosclerosis may explain part of this enhanced risk.
The aim of the work: to determine the prevalence of the subclinical atherosclerosis and atherosclerosis traditional risk factors in systemic lupus erythematosus patients versus controls.
Patients and methods: it was performed a prospective and descriptive study with systemic lupus erythematosus patients from two medical institutions, and a control healthy group. The follow-up was for two years (2010-2012). This study involved 57 adult female systemic lupus erythematosus (91.9 %) and 5 male systemic lupus erythematosus (8.1 %). The control group comprised 54 healthy adult females. This investigation involved 62 systemic lupus erythematosus patientswith mean age 40.9 years. The control group comprised 60 healthy adult with mean age 40.4 years. The most prevalent age range in both groups was 35-44 years.
Results: atherosclerotic plaque lesions were seen in 22 patients (35.5 %), from whom 14 % had some coronary event. Among 10 healthy adult with atherosclerotic plaque, only one had coronary heart disease (10 %). Association of traditional risk factors just as: hypertension (p=0.003) and dyslipidemia; hypercholesterolemia (p=0.038) with atherosclerotic plaque lesions was observed.
Conclusions: subclinical and clinical atherosclerosis was more common in systemic lupus erythematosus patients versus control group. Traditional risk factors: hypertension and dyslipidemia; hypercholesterolemia, showed association with atherosclerotic plaque lesions in systemic lupus erythematosus patients.
Keywords: systemic lupus erythematosus, subclinical atherosclerosis, clinical atherosclerosis, Coronary heart disease.
INTRODUCCIÓN
El lupus eritematoso sistémico (LES) es una enfermedad inflamatoria, crónica, multisistémica, que se define por sus múltiples rasgos clínicos y por la casi invariable presencia de autoanticuerpos dirigidos contra uno o más componentes del núcleo celular.1-3 Esta enfermedad, constituye un importante problema de salud en el mundo debido a su impacto en los individuos desde el punto de vista biológico, psicosocial y económico.
Probablemente, la etiología del LES sea múltiple, con varios factores independientes que coinciden en una persona para producir la enfermedad.1,2,4
Ha sido reportada la asociación entre las afecciones reumáticas inflamatorias, con el riesgo incrementado de eventos ateroscleróticos y enfermedad cardiovascular prematura. En este sentido, el LES no ha sido la excepción. Lo anterior ha estimulado la investigación tanto en el campo de las ciencias básicas como en el área clínica, no obstante, la naturaleza exacta de la relación entre la inflamación local y sistémica, sus interacciones con los factores de riesgo tradicionales, así como su papel en la aterogénesis acelerada, constituyen interrogantes aún por resolver.5
La enfermedad cardiovascular es la mayor causa de mortalidad prematura entre pacientes con LES, en proporciones que varían desde 18 % hasta 45 % de mortalidad en dichos pacientes,10 y es que por años se ha considerado que estos enfermos presentan mayor tasa de enfermedad ateroesclerótica (EA).1-4 Por otro lado, los factores de riesgo cardiovascular tradicionales, incluidos: hipertensión arterial, diabetes mellitus, o dislipidemia, son más prevalentes en pacientes con lupus que en la población general, pero, ellos no pueden explicar totalmente la aterosclerosis acelerada en el LES, en otras palabras, existe un número de factores de riesgo no tradicionales que son, precisamente, aquellos relacionados con esta enfermedad.1-4,7 De manera que, y por citar un ejemplo, tanto en los estudios de investigación como en la estrategias preventivas a seguir, debe ser incluido el cigarro o hábito de fumar.7
En general, los pacientes han mostrado un perfil lipídico proaterogénico secundario al uso de corticoides, y muchas veces al síndrome nefrótico concomitante. Del mismo modo, ha sido reportada la obesidad, el sedentarismo y una mayor frecuencia de hipertensión arterial (HTA).6,7
En estudios relacionados con LES y aterosclerosis se observa que, en varios de los casos clínicos presentados, se evidenció la posible relación entre ambas enfermedades.8,9 Más tarde, y a partir de las observaciones de la cohorte de Toronto se observó que en una serie de pacientes que incluyeron once muertes, Urowitz y colaboradores,10 describieron el fenómeno del patrón de mortalidad bimodal en el LES. Esto estuvo basado en la observación de seis enfermos que murieron en el primer año tras el diagnóstico. Estas muertes estaban primordialmente relacionadas con enfermedad activa y sepsis. Los otros cinco pacientes murieron en una media de 8,6 años tras el diagnóstico. De estos últimos, todos tuvieron un infarto del miocardio (IM) reciente, y esta fue la principal causa de muerte en cuatro. Estudios posteriores, en 1985,11 y 1995,12 confirmaron este patrón bimodal.
A partir de lo anterior, se ha prestado más atención a la posible aparición de eventos cardiovasculares y cerebrovasculares en enfermos con LES. De las formas de expresión, características clínicas y severidad, dependerán las decisiones terapéuticas ante cada exacerbación, brote o evento.13
Si seguimos el hilo conductor de la historia del LES en este contexto hallaremos que en un momento dado, la prevalencia del IM, angina y enfermedad vascular periférica reportada fue 10 %.12 Esto ha sido comparable con otros estudios longitudinales procedentes de las cohortes de Baltimore (8,3 %)14 y Pittsburgh (6,7 %).15
Sin embargo, en análisis de regresión se ha observado, que este aumento de factores no es capaz, por sí solo, de explicar la ateroesclerosis acelerada en este grupo de pacientes.16,17 Hoy día se reconoce a la enfermedad aterosclerótica como un padecimiento autoinmune e inflamatorio donde el evento primario o inicial es la disfunción endotelial.18,19
El objetivo de la presente investigación preliminar fue determinar la presencia de aterosclerosis subclínica y sintomática en pacientes con LES comparados con controles sanos, así como la asociación con factores de riesgo tradicionales.
MÉTODOS
Se realizó un estudio prospectivo y descriptivo, de casos y controles, de pacientes con diagnóstico de LES. Los enfermos incluidos fueron captados en la consulta externa del Centro de Reumatología (CR) del Hospital Docente Clínico Quirúrgico 10 de Octubre y Centro de Investigaciones médico-quirúrgicas ( CIMEQ) de la Habana, durante el periodo de un año, 2010 -2011.
El diagnóstico de la enfermedad se realizó de acuerdo a los criterios de clasificación para LES del Colegio Americano de Reumatología (ACR) de 1982.16 La muestra quedó constituida por un total de 62 pacientes, y se tomó como grupo control a personas de la comunidad pareados por edad, sexo y grupo étnico. Ninguna de los individuos del grupo control podía tener enfermedades inflamatorias del tejido conectivo u otra enfermedad que requiera el uso permanente o transitorio de glucocorticoides.
Se operacionalizaron las variables: edad, sexo, grupo étnico, factor de riesgo cardiovascular.
Hipertensión arterial: cifras de tensión arterial sistólica de 140-159 mmHg y de tensión diastólica de 90-99 mmHg constatadas al examen físico, o el antecedente referido por el paciente de uso de medicación habitual para el mantenimiento de cifras tensionales normales.
.- Diabetes mellitus: cifras de glicemia constatadas por laboratorio al azar mayor o igual a 11. 1 mmol/l asociado a síntomas de diabetes, o bien cifras de glicemia en más de una ocasión mayor o igual de 7.0 mmol/l en ayunas, o bien cifras de glicemia a las 2 horas mayor o igual de 11.1 mmol/l durante una prueba de tolerancia a la glucosa. Así como el antecedente referido por el paciente del uso de medicamentación habitual hipoglicemiante,
.- Dislipidemia: Cambios en las concentraciones de los lípidos en sangre, que denota aumento o disminución de una o más clases de lípidos. Para un mejor análisis, en el presente estudio se consideró la clasificación propuesta en el primer consenso nacional de dislipoproteinemias:
.- Hipercolesterolemia, hipertrigliceridemia, hiperlipidemia mixta hipoalfalipoproteinemia, teniendo como valores de referencia los siguientes: Colesteroles totales: (Valor deseado <5,2 mmol/L. Valor límite 5,2 - 6,1 mmol/L Elevado: ≥ 6,2 mmol/L) Triglicéridos:<1,7mmol/L16.
.- Hábito de fumar: se incluye tanto los individuos que consumen tabaco de forma habitual como los que lo hacen de manera esporádica, independientemente del número de cigarrillos al día, profundidad de la calada, tiempo de retención del humo en las vías respiratorias, tipo de tabaco, entre otros aspectos. También, aquellos pacientes que hayan abandonado el hábito practicado durante 10 años o más. No se consideró para este estudio al fumador pasivo,
.- Índice de masa corporal: Para la obtención de esta variable se tuvo en cuenta el peso en kilogramos y la talla en metros al cuadrado aplicando la fórmula validada internacionalmente: IMC= peso (KG)/talla (m2), considerándose sobrepeso por encima de 25 kg/m2 de IMC.
.- Aterosclerosis subclínica: Cuando se constató por Ultrasonido doppler carotideo la presencia de placas focales en arteria carótida común: si medición del complejo íntima-media mayor de 1.3 mm y engrosamiento del complejo íntima-media mayor de 1 mm.
Técnica de realización de la Ecografía Doppler carotídea
Se realizó ultrasonografía doppler carotídea en modo B. Esta técnica fue llevada a cabo por el mismo ecografista quien desconocía el diagnóstico de cada paciente. La misma se desarrolló con el paciente en posición de decúbito supino, colocándose el transductor linear de 7.5 MHz en el cuello del paciente y evitando la compresión de la vena yugular. Se realizó la valoración de la arteria carótida común, en corte longitudinal y en 3 sitios diferentes:
1ro - Bulbo
2do - 1 cm. en sentido descendente y
3ro - Entre las dos mediciones anteriores.
El equipo imagenológico empleado fue ¨ATORA¨.
De acuerdo a datos previamente publicados, el complejo íntima-media se consideró patológico cuando era mayor de 1.0 mm; se determinó la presencia de placa cuando dicha medición era mayor de 1.3 mm 21.
Técnicas y procedimientos de análisis, elaboración y procesamiento estadístico de los datos
El análisis de los resultados se efectuó con la utilización del paquete estadístico: SPSS versión 13.0 para Window.
Se realizó el cálculo de números absolutos y porcentajes para las variables demográficas: sexo, edad, grupos étnicos. Además se calculó la media y la desviación estándar a la variable edad.
Se realizó el cálculo de frecuencias absolutas y relativas para evaluar el comportamiento de la aterosclerosis subclínica y sintomática en pacientes y controles, con un nivel de significación de 0,05.
Para el análisis de la asociación de los factores de riesgo tradicional y la presencia de placa ateromatosa se efectuó chi – cuadrado, con un nivel de significación de 0,05.
El proyecto de investigación y el informe final se confeccionaron en Microsoft Office Word versión 2003 y los mismos fueron representados en cuadros y gráficos.
Datos demográficos
La presente investigación incluye 62 pacientes con diagnóstico de LES y 60 controles. Participan en este estudio 57 pacientes mujeres con LES (91,9 %) y 5 pacientes masculinos (8,1 %). Asi mismo, hubo 54 controles del sexo femenino (90,0 %) y 6 del sexo masculino (10,0 %). La media de edad en el grupo de pacientes con LES, fue bastante semejante al grupo control, 40.9 años y 40.4 años, respectivamente (Gráfico 1)
Gráfico 1. Distribución de los casos y controles de acuerdo al sexo
RESULTADOS
En la tabla 1, se aprecia la distribución de pacientes y controles de acuerdo a la presencia de aterosclerosis subclínica y sintomática. Se observó que 22 pacientes con LES presentaron placa ateromatosa, así como 10 pacientes del grupo control; 35.5 %, 16.7 %, respectivamente, resultando significativo desde el punto de vista estadístico.
De las 22 pacientes con placa, hubo 3 casos con antecedente de enfermedad arterial coronaria, 14 %. En el caso de los controles, de 10 personas con placa sólo una presentó evento coronario, representando 10 %. Es importante aclarar que todas las pacientes y controles que presentaron evento arterial coronario estaban comprendidas en la etapa postmenopaúsica.
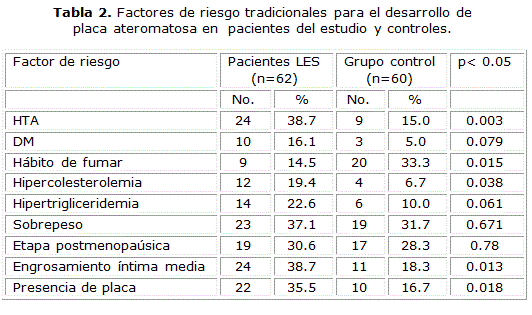
En la tabla 2 se muestran los posibles factores de riesgo tradicionales para aterosclerosis subclínica o EAC: hipertensión arterial (HTA), diabetes mellitus (DM), hábito de fumar, hipercolesterolemia, hipertrigliceridemia, sobrepeso, menopausia, así como la presencia de engrosamiento íntima-media y presencia de placa, tanto en pacientes con LES como controles. En el caso de la HTA, se apreció un mayor número de enfermos en los pacientes con LES 24 (38.7 %), comparados con los controles 9 pacientes (15.0 %). Al realizarse análisis estadístico de chi-cuadrado, resultó significativa la presencia de HTA en los pacientes con LES.
La DM estuvo presente en 10 pacientes (16.1 %) y en 3 casos controles, 5.0 %, p de 0.079, siendo la misma más frecuente en el grupo de pacientes con LES. No hubo significación estadística.
El hábito de fumar estuvo presente en 9 pacientes con LES (14.5 %) y en 20 controles (33.3 %), p de 0.015. Al realizarse análisis estadístico, este factor de riesgo, resultó significativo para los controles, no así en los pacientes con LES.
La hipercolesterolemia fue encontrada en 12 casos LES (19.4 %), y 4 controles (6.7 %), la misma resultó significativa en los enfermos al realizarse análisis estadístico, con significación de 0.038.
La hipertrigliceridemia predominó en el grupo de pacientes con 14 casos (22.6 %). Estuvo presente en 6 controles (10.0 %). Este factor de riesgo no resultó significativo en los pacientes después de realizarse estudio de chi-cuadrado.
Aunque se detectó un mayor número de enfermos con sobrepeso; 23 casos (37.1 %), comparados con 19 controles (31.7 %), este factor de riesgo no fue significativo desde el punto de vista estadístico en los pacientes con LES del presente estudio.
La menopausia como factor de riesgo, no mostró diferencia entre ambos grupos, de manera que hubo 19 pacientes (30.6 %) y 17 controles (28.3 %). No hubo significación estadística.
El engrosamiento íntima-media (EIM) pudo apreciarse en 24 enfermos (38.7 %) y 11 controles (18.3 %), resultando significativo al realizarse análisis estadístico.
Como se reflejó anteriormente, la presencia de placa fue observada en ambos grupos, comportándose de la siguiente forma: 22 pacientes (35.5 %) y 10 controles (16.7 %).Hubo significación estadística.
ANÁLISIS Y DISCUSIÓN DE LOS RESULTADOS
En el presente estudio hubo predominio del sexo femenino tanto en los pacientes con diagnóstico de LES como en los controles (Gráfico 1). En observaciones publicadas, el LES suele ser más frecuente en dicho sexo en 78-96 %, principalmente en la tercera y cuarta décadas de la vida. 22-27
El presente estudio mostró una mayor frecuencia de presencia de placa o aterosclerosis subclínica en los pacientes lúpicos comparados con los controles; 35.5 % frente a 16.7 %, respectivamente, lo cual resultó significativo (Tabla1).
En pacientes con LES, Roman y col (n=197)28, Thompson y col. (n=217) 29 y Anania col. (n=114), 30 reportaron una frecuencia de 37 a 43 % de presencia de placa en arteria carótidas al compararse con 15 a 30 % en controles sanos. Es decir, son cifras muy cercanas a lo observado en este estudio.
El LES ha sido identificado como un factor de riesgo independiente para aterosclerosis subclínica, observándose que más de la tercera parte de los pacientes con esta enfermedad, muestran evidencia de placas en arterias carótidas, tal y como se ha constatado en esta investigación.31
Más recientemente se ha seguido reportando una frecuencia elevada de lesión por placa ateroesclerótica en pacientes con LES.32-35 A partir de los conocimientos adquiridos en el manejo de las manifestacionesde esta entidad, la enfermedad cardiovascular ha aparecido como una de las principales causas de morbilidad y mortalidad en estos pacientes.36
En el caso de la aterosclerosis sintomática o EAC, esta predominó en 13,6 % de los pacientes con LES, frente a los casos controles; 10 % (tabla 1). Esta cifra es semejante a la observada en otros estudios clásicos, en los que la prevalencia del IM, angina y enfermedad vascular periférica reportada en pacientes con LES oscila entre 6,7 % a 10%.14,15,37,38
Las investigaciones epidemiológicas han demostrado que la ateroesclerosis es más prevalente y de aparición prematura en pacientes con LES.31,39 El riesgo relativo para el IM es de 5 a 8 veces mayor en estos casos que en la población general, y puede ser superior a 50 en mujeres entre 35 a 44 años de edad.
Dentro de las primeras observaciones relacionadas con este aspecto está la de Urowitz y cols. en 1976. En esta se reporta que, en pacientes con LES, existe la curva bimodal de mortalidad, en la que los eventos cardiovasculares constituyen la primera causa de mortalidad "tardía".10 Posteriormente, distintos autores confirmaron esta observación, describiendo porcentajes de mortalidad por esta causa de hasta 45 %.11,12
Estudios publicados han evaluado la prevalencia de enfermedad ATE cardiovascular, medida como infarto agudo del miocardio (IAM), coincidiendo todos en que estos pacientes presentaban tasas de IAM más altas y a menor edad en comparación a la población general.40,41
Ya desde hace varios años se ha venido publicando acerca de la relación existente entre cifras elevadas de tensión arterial e hipercolesterolemia, en término de riesgo, con enfermedad ateroesclerótica en pacientes con LES. Uno de los ejemplo fue el estudio de cohorte realizado en Baltimore en 229 pacientes con LES, donde se reportaron 29 eventos cardiovasculares en el grupo de pacientes, los cuales presentaban cifras elevadas de colesterol, antecedentes de HTA, entre otros parámetros 29
En este estudio se apreció mayor número de pacientes con LES que presentaban HTA; 24, 38.7 %, comparados con el grupo control; 9 casos, 15.0 %. La presencia de HTA en los pacientes con LES resultó significativo. (Tabla 2).
La HTA es uno de los grandes factores de riesgo, con independencia de la edad, el sexo o la raza. Las cifras de presión arterial, tanto sistólicas como diastólicas, se correlacionan con la incidencia de enfermedad coronaria y ACV.42,43
En un estudio publicado recientemente acerca de la prevalencia de factores de riesgo cardiovascular tradicionales en pacientes hospitalizados con LES, la HTA estuvo entre los que tenían una mayor prevalencia, junto a la dislipidemia y Diabetes mellitus, al ser comparados con el grupo control de individuos sanos.44 Igualmente, fue publicada una revisión y análisis de los principales predictores de eventos cardiovasculares en pacientes con LES. Esto se basó en la identificación y análisis sistemático de estudios elegibles sobre esta enfermedad y eventos cardiovasculares publicados en PubMed y Cochrane, entre enero del 2008 y diciembre del 2012. Dentro de los más importantes predictores de riesgo cardiovascular tradicionales observados en pacientes con LES estuvieron la HTA y la hiperlipemia. 45
La hipercolesterolemia fue encontrada en 12 enfermos (19.4 %) y 4 controles (6.7 %), la misma resultó significativa en los enfermos con significación de 0.038 (Tabla 2). Varios trabajos publicados, han detectado hipercolesterolemia que varía desde 11 % - 66.6 %.37,46-48
La asociación entre el colesterol sérico y la incidencia de CI se ha demostrado en estudios experimentales y epidemiológicos.44,45.Igualmente, ha sido documentada su asociación a un incremento del riesgo de enfermedad cardiovascular.49,50
Un estudio publicado sobre progresión en el EIM y aparición de placa carotidea en mujeres lúpicas, determinó, como factores de riesgo para la progresión de la placa, la presencia de altos niveles de LDL, triglicéridos y el hábito de fumar, así como el bajo nivel socioeconómico y cultural. 51
En el presente estudio los factores de riesgo tradicionales HTA e hipercolesterolemia fueron significativos en los pacientes con LES y presencia de aterosclerosis sintomática, observándose semejanza a estudios de cohorte internacionales.2,44,45,52
En esta investigación hubo sólo 2 enfermos LES que teniendo EIM no presentaron la lesión de placa ateromatosa. En el caso del grupo control sólo un paciente tuvo EIM sin placa (Tabla 2). Es bien conocido el papel que tiene la medición del complejo íntima-media para la determinación de aterosclerosis, así como su papel predictor de futuros eventos vasculares.32 Es preciso tener presente que dicha lesión puede existir incluso en ausencia de placa ateromatosa,32 tal y como fue observado en esta investigación, aunque el análisis de su medición no constituyó objetivo de la misma. No obstante, la profundización futura en esta área deberá tener en cuenta este aspecto para evaluar ateroesclerosis en pacientes con LES en un número mayor de enfermos y controles.
Estos datos reportados nos motivan a estudios futuros de elementos inherentes al LES y su asociación con la presencia de aterosclerosis como el tiempo de evolución, presencia de daño acumulado y terapéutica esteroidea.
En resumen, los resultados mostrados reflejan que la aterosclerosis y la EAC son hechos frecuentes en pacientes con LES, y que del mismo modo, factores de riesgo tradicionales como la hipertensión arterial y la hipercolesterolemia, están ligados a la aterosclerosis subclínica en esta enfermedad. Esto nos convoca a la persistencia, por parte de los especialistas de reumatología, en el pesquisaje y control de dichos parámetros en nuestros enfermos.
CONCLUSIÓN
La frecuencia de aterosclerosis subclínica y sintomática fue superior en enfermos con LES comparados con controles. Los factores de riesgo tradicionales que mostraron asociación con la presencia de placa en pacientes con LES fueron: hipertensión arterial e hipercolesterolemia.
REFERENCIAS BIBLIOGRÁFICAS
1. Battagliotti CA, Kilstein J, Gentiletti AA, Pons Estel B. Lupus Eritematoso Sistémico. Aspectos clínicos y terapéuticos. 2da Edic. Buenos Aires : editorial Carlos Battagliotti; 1998.
2. Petri M. La cohorte de Lupus de Hopkins. Puesta al día. Clínic Rheumatic Disease of North America (Edición Española). 2000; (2): 203-17.
3. Edward D. Harris, Jr, Alph C. Budd, Gary S. Fir, Mark C. Genovese, John S. Ser, Shaun Ruddy, Clement B. Sledge. Kelley Tratado de Reumatología.7ma ed. Madrid, España: Elsevier Sciencie; 2006.
4. Font J. Khamashta M, Vilardell M. Lupus Eritematoso Sistémico. Segunda parte, Capítulo VI. Editorial MRA, S.L. B-25499, Barcelona, 1996; p. 73-239.
5. Mason JC, Libby P. Cardiovascular disease in patients with chronic inflammation: mechanisms underlying premature cardiovascular events in rheumatologic conditions. Eur Heart J. 2014 Nov 27.
6. Cisternas M. Ateroesclerosis en Enfermedades Reumatológicas. ¿Mito o Realidad?. Reumatología 2006; 22 (1):9-13.
7. Iaccarino L, Bettio S, Zen M, Nalotto L, Gatto M, Ramonda R, Punzi L, Doria A. Premature coronary heart disease in SLE: can we prevent progression? Lupus. 2013 Oct;22(12):1232-42.
8. Hetjmancik MR, Wright IC, Quint R, et al. The cardiovascular manifestations of systemic lupus erythematosus. Am Heart J 1964; 68: 119-130.
9. Jensen G, Sigurd B. Systemic lupus erythematosus anda cute myocardial infarction. Chest 1973; 64:653-654.
10. Urowitz MB, Bookman AAM, Koehler BE, et al. The bimodal mortality pattern of systemic lupus erythematosus. Am J Med 1976; 60:221-225.
11. Rubin LA, Urowitz MB, Gladman DD. Mortality in systemic lupus erythematosus: the bimodal mortality pattern revisited. QJM 1985; 55:87-98.
12. Abu-Shakra M, Urowitz MB, Gladman DD, et al. Mortality studies in systemic lupus erythematosus. Results from a single center. I. Causes of death. J Rheumatol 1995; 22: 1259 – 1264.
13. Liang MH, Socher SA, Roberts WN, et al. Measurements of systemic lupus erythematosus activity in clinical research. Arthritis Rheum. 1988; 31: 817-25.
14. Manzi S, Meilahn EN, Rairie JE, et al. Age-specific incidente rates of myocardial infarction and angina in women with systemic lupus erythematosus: comparison with the Framingham Study. Am J Epidemiol 1997; 145:408-415.
15. Rahman P, Urowitz M, Gladman D, Bruce I, Genest J. Contribution of tradicional risk factors to coronary artery disease in patients with systemic lupus erythematosus. J Rheumatol 1999; 26:2363-8.
16. Esdaile J, Abrahamowicz M, Grodsicky T, et al. Traditional Framingham risk factors fail to fully account for accelerated atherosclerosis in systemic lupus erythematosus. Arthritis Rheum 2001; 2001(10):2331-37.
17. Ross R. Atherosclerosis – An inflammatory disease. N Engl J Med 1999; 340:115-126.
18. Tan EM, Cohen AS, Fries J. The 1982 revised criteria for the classification of systemic lupus erythematosus. Arthritis Rheum. 1982; 25:1271-1277.
19. Gustafsson JT, Svenungsson E. Definitions of and contributions to cardiovascular disease in systemic lupus erythematosus. Autoimmunity. 2014 Mar;47(2):67-76.
20. Doria A, Shoenfield Y, Gambari PF. Risk factors for subclinical atherosclerosis in a prospective cohort of patients with systemic lupus erythematosus. Ann Rheum Dis. 2003; 62:1071-7.
21. MA Garcia, JC Marcos, AI Marcos, BA Pons-Estel, D Wojdyla, A Arturi, JC Babini. Male systemic lupus erythematosus in a Latin-American inception cohort of 1214 patients. Lupus. 2005 14: 938– 46.
22. Bernardo A. Pons-Estel, Luis J. Catoggio, Mario H. Cardiel, Enrique R. Soriano, Silvana Gentiletti, Antonio R. Villa, on behalf of the Grupo Latinoamericano de Estudio del Lupus (GLADEL).The GLADEL Multinational Latin American Prospective Inception Cohort of 1214 patients with Systemic Lupus Erythematosus. Ethnic and disease heterogeneity among Hispanics. Medicine. 2004; 83 (1):1-17.
23. McCarty DJ, Manzi S, Medger TA, Ramsey – Goldman R, La Porte RE, Kwoh CK. Incidence of systemic lupus erythematosus . Race and gender differences. Arthritis Rheum 1995; 38: 1260 – 70.
24. Pons-Estel GJ, Alarcón GS, Hachuel L, Boggio G, Wojdyla D, Pascual-Ramos V on behalf of GLADEL. Anti-malarials exert a protective effect while Mestizo patients are at increased risk of developing SLE renal disease: data from a Latin-American cohort. Rheumatology (Oxford). 2012; 51(7):1293-8.
25. Cooper GS, Parks CG, Treadwell EL. Differences by race, sex and age in the clinical and immunologic features of recently diagnosed systemic lupus erythematosus patients in the southeastem United States. Lupus 2002; 11: 161-7.
26. Molina JF, Drenkard C, Molina J, Cardiel MH, Uribe O, Anaya JM, et al. Systemic lupus erythematosus in males. A study of 107 Latin American patients. Medicine 1996; 75: 124-130.
27. Lorenz MW, von Kegler S, Steinmetz H, Markus HS, Sitzer M. Carotid intima-media thickening indicates a higher vascular risk across a wide age range: prospective data from the Carotid Atherosclerosis Progression Study (CAPS). Stroke 2006; 37: 87–92.
28. Roman MJ, Shanker B, Davis A, Lockshin MD, Sammaritano L, Simantov R, Crow MK, Schwartz JE, Paget SA, Devereux RB, Salmon JE. Prevalence and correlates of accelerated atherosclerosis in systemic lupus erythematosus. N Engl J Med. 2003; 16:2399–2406.
29. Petri M, Pérez-Gutthann S, Spence D, Hochberg MC. Risk factors for coronary artery disease in patients with systemic lupus erythematosus. Am J Med. 1992; 93:513-9.
30. Anania C, Gustafsson T, Hua X, Su J, Vikström M, de Faire U, et al. Increased prevalence of vulnerable atherosclerotic plaques and low levels of natural IgM antibodies against phosphorylcholine in patients with systemic lupus erythematosus. Arthritis Res Ther. 2010;16:R214.
31. Tazi Mezalek Z, Harmouche H, Ammouri W, Maamar M, Adnaoui M, Cacoub P. Atherosclerosis in systemic lupus erythematosus. Presse Med. 2014;43(10 Pt 1):1034-47.
32. Frerix M, Stegbauer J, Kreuter A, Weiner SM. Atherosclerotic plaques occur in absence of intima-media thickening in both systemic sclerosis and systemic lupus erythematosus: a duplexsonography study of carotid and femoral arteries and follow-up for cardiovascular events. Arthritis Res Ther. 2014 Feb 19; 16(1).
33. Fadda S, Nassar H, Gamal SM, Al-Azizi H. Subclinical atherosclerosis in systemic lupus erythematosus patients and its relationship to disease activity and damage indices. Z Rheumatol. 2014; 8.
34. Eder L, Gladman DD, Ibañez D, Urowitz MB. The correlation between carotid artery atherosclerosis and clinical ischemic heart disease in lupus patients. Lupus. 2014 Oct; 23(11):1142-8.
35. Ammirati E, Bozzolo EP, Contri R, Baragetti A, Palini AG, Cianflone D.et al. Cardiometabolic and immune factors associated with increased common carotid artery intima-media thickness and cardiovascular disease in patients with systemic lupus erythematosus. Nutr Metab Cardiovasc Dis. 2014 Jul;24(7):751-9.
36. Knight JS, Kaplan MJ. Cardiovascular disease in lupus: insights and updates. Curr Opin Rheumatol. 2013; 25(5):597-605.
37. Abu-Shakra M, Urowitz MB, Gladman DD, et al. Mortality studies in systemic lupus erythematosus. Results from a single center. I. Causes of death. J Rheumatol 1995; 22: 1259 – 1264.
38. Petri M. Detection of coronary artery disease and the role of traditional risk factors in the Hopkins Lupus cohort. Lupus 2000; 9:170-5.
39. McMahon M, Skaggs B. Pathogenesis and treatment of atherosclerosis in lupus. Rheum Dis Clin North Am. 2014 Aug;40(3):475-95.
40. Ward M. Outcomes of hospitalizations for myocardial infarction and cerebrovascular accident in patients with systemic lupus erythematosus. Arthritis Rheum 2004; 50 (10):3170-6.
41. Stary HC, Chandler AB, Dinsmore RE, Fuster V, Glagov S, Insull W Jr, et al. A definition of advanced types of atherosclerotic lesions and a histological classification of atherosclerosis. A report from the Committee on Vascular Lesions of the Council on Arteriosclerosis, American Heart Association. Circulation. 1995; 92:1355-74.
42. Lahoz C, Mostaza J M. La ateroesclerosis como enfermedad sistémica. Rev. Esp Cardiol. 2007; 60(2): 184-95.
43. Toros H, Castellanos R, Fernández-Britto JE. La asociación de dislipidemia y trombosis en la inestabilización de la placa aterosclerótica. Rev cubana inv biomed 2005; 24(3).
44. Liu L, Zhang T, Ye Y, Zhang S, Chen L. Analysis of traditional cardiovascular risk factors in patients with systemic lupus erythematosus. Zhonghua Xin Xue Guan Bing Za Zhi. 2014 Sep;42(9):753-8.
45. Ballocca F, D'Ascenzo F, Moretti C, Omedè P, Cerrato E, Barbero U. et al. Predictors of cardiovascular events in patients with systemic lupus erythematosus (SLE): a systematic review and meta-analysis. Eur J Prev Cardiol. 2014;19.
46. Estévez del Toro M. Prevalencia de enfermedad vascular aterosclerótica en pacientes con lupus eritematoso sistémico. Reumatol Clín 2008; 4 (1):13-8.
47. Gladman DD, Urowitz MB. Morbidity in systemic lupus erythematosus. J Rheumatol. 1987;14 Suppl 13:223-6.
48. Bellomio V, Spindler A, Lucero E, et al. Metabolic syndrome in Argentinean patients with systemic lupus erythematosus. Lupus 2009; 18: 1019–1025.
49. Vogel R. Cholesterol Lowering and Endothelial Function. Am J Med 1999; 107:479-487.
50. Thompson T, Sutton-Tyrrell K. Progression of Carotid Intima-Media Thickness and Plaque in Women With Systemic Lupus Erythematosus. Arthritis & Rheumatism Vol. 58, No. 3, March 2008, pp 835–842.
51. Petri M, Pérez-Gutthann S, Spence D, Hochberg MC. Risk factors for coronary artery disease in patients with systemic lupus erythematosus. Am J Med. 1992; 93:513-9.
52. Bartels CM, Buhr KA, Goldberg JW, Bell CL, Visekruna M, Nekkanti S, et al. Mortality and cardiovascular burden of systemic lupus erythematosus in a US population-based cohort. J Rheumatol. 2014 Apr; 41 (4):680-7.
Los autores refieren no tener conflicto de intereses.
Recibido: 12 de junio de 2016
Aprobado: 16 de agosto de 2106
Contacto para la correspondencia: Dra. Zoila Marlene Guibert Toledano. E-mail: marleneg@infomed.sld.cu
Centro de Reumatología, Hospital Docente Clínico Quirúrgico 10 de Octubre. Universidad de Ciencias Médicas de La Habana. La Habana, Cuba.