INTRODUCCIÓN
Las enfermedades reumáticas (ER) son un grupo de alrededor de 250 enfermedades que afectan fundamentalmente el sistema osteomioarticular; sin embargo, la gran mayoría de ellas son descritas como enfermedades sistémicas ya que afectan cualquier órgano de la economía humana. Son consideradas uno de los grupos de enfermedades más antiguos que se conocen.1
Como grupo tienen una distribución mundial y se reporta que pueden afectar a cualquier grupo de personas sin distinguir edad sexo o raza. Sin embargo, la gran mayoría de ellas suelen aparecer con mayor frecuencia en pacientes femeninas y por encima de los 50 años de edad. Son consideradas como la cuarta causa de discapacidad a nivel general y una de las principales afecciones que limitan considerablemente la calidad de vida de los pacientes.1,2
Desde el punto de vista etiopatogénico no se conoce un mecanismo específico que pueda sobrevenir la causa de la enfermedad. se describen una serie de factores o condicionantes que solas, o en conjunto, son capaces de producir afectaciones al funcionamiento del sistema inmune provocando el aumento de auto anticuerpo y la generación de un proceso inflamatorio mantenido que es el responsable de la inmensa mayoría de manifestaciones clínicas y complicaciones de estas enfermedades. 3,4
Dentro de las AR podemos dividirlas en distintos grupos clasificatorios. El primero de ellos pudiera ser el de las enfermedades degenerativas donde la osteoartrosis acapara la mayor atención. Las enfermedades inflamatorias, segundo grupo, serían el de mayor número de afecciones y destacan dentro de ellas la artritis reumatoide (AR), el lupus eritematoso sistémico (LES), las espondiloartropatías (EA), las miopatías inflamatorias (MI), la esclerodermia y el síndrome de Sjögren (SS).5
Un tercer grupo pudiera ser las afecciones que afectan los tejidos blandos fundamentalmente, dentro de estas sobresalen la fibromialgia y las artropatías por depósito de cristales. Mención especial merecen los síndromes de superposición, la enfermedad mixta y la enfermedad indiferenciada del tejido conectivo; afecciones donde coinciden manifestaciones clínicas de varias afecciones sin que sea posible establecer un diagnóstico definitivo.5
Las manifestaciones clínicas que con mayor frecuencia se encuentran en pacientes con ER son la presencia de dolor, inflamación, rigidez y deformidad. Todas estas afecciones han sido llamadas articulares y se distinguen de la afectación sistémica o extraarticular que incluye afectación en otros órganos y sistemas de órganos. Se describe la afectación sistémica o complicaciones con predominio cardiovascular, respiratorio, renal, dermatológico, neurológico, ocular y genitourinario; el orden estará en dependencia del tipo de ER diagnosticado.6-8
El diagnóstico de la inmensa mayoría de las ER es eminentemente clínico; a pesar de esto la determinación de determinadas pruebas de laboratorio, determinación de auto anticuerpos, de marcadores genéticos y distintos hallazgos imagenológicos son considerados como de gran ayuda para confirmas el diagnóstico de estas afecciones. Existen determinadas ER con criterios diagnósticos perfectamente definidos y validados por el Colegio Americano de Reumatología (ACR), pero su utilización es escaza en la práctica médica diaria, siendo de mayor utilidad con fines investigativos.2,5,9
El variado y complejo cortejo sintomático de estas afecciones, unido a la gran cantidad de complicaciones y comorbilidades que generan hacen que lograr el control clínico de estas afecciones sea el objetivo fundamental de todos los esquemas terapéuticos. Para esto se cuenta con dos grupos fundamentales de fármacos; los destinados a disminuir el dolor y la inflación, donde sobresalen los analgésicos, antinflamatorios no esteroides y los glucocorticoides. El otro grupo es conocido como fármacos modificadores de la enfermedad, que tiene como función fundamental controlar el trastorno inmunológico resultante. Existen medicamentos con acción inmunosupresora, inmunomoduladora y más recientemente fármacos biológicos; los cuales han venido a aumentar el arsenal terapéutico de que disponen los profesionales de la salud.4,10,11
Un elemento importante en la evolución de estos pacientes lo constituyen el seguimiento periódico, la monitorización de determinados perfiles biofísicos y la adherencia al tratamiento. Al ser enfermedades, en su mayoría, crónicas, deberán mantener la medicación durante muchos años. La adherencia farmacológica ha sido considerada como un importante problema de salud en pacientes con enfermedades crónicas, grupo donde se enmarcan la inmensa mayoría de las ER.1,12,13
Es por esto que teniendo en cuenta la elevada frecuencia de aparición de ER, el gran número de complicaciones que pueden generar, la afectación a la percepción de la calidad de vida de los pacientes que las padecen y la importancia de la adherencia farmacológica para mantener el control de las mismas; se decide realizar esta investigación con el objetivo de determinar la adherencia farmacológica de los pacientes con ER; basado en la no existencia en Ecuador de trabajos investigativos que aborden esta problemática.
MÉTODO
Estudio descriptivo, de cohorte longitudinal, en pacientes con diagnóstico de ER que acuden a consulta externa de reumatología del Hospital Andino de Chimborazo en el periodo comprendido entre los meses de enero y febrero del 2019. El objetivo fue identificar los factores que influyen en la adherencia terapéutica de los pacientes con ER.
El universo estuvo constituido por la totalidad de pacientes, con diagnóstico confirmado de ER según el ACR, que acudieron a consulta en el periodo antes mencionado. La muestra estuvo constituida por 78 pacientes que cumplieron los criterios de inclusión y exclusión definidos para la investigación
Criterios de inclusión:
Pacientes con diagnóstico de ER confirmada mediante el cumplimiento de los criterios diagnósticos definidos por el ACR.
Pacientes que expresaron, mediante consentimiento informado, su aprobación para participar en la investigación.
Pacientes con estado mental óptimo que les permitió participar en la investigación
Criterios de exclusión:
Pacientes que no expresaron su consentimiento informado para participar en la investigación.
Pacientes con descompensación crónica de su enfermedad de base en los treinta días previos a la realización de la investigación que comprometen su participación en la misma.
Para la recolección de la información se creó un cuestionario que fue sometido al juicio y valoración de expertos. Se aplicó el test de Morisky Green para determinar la adherencia terapéutica de los pacientes con estas enfermedades. Con la información recopilada se creó una base de datos en Microsoft Excel y se realizó el procesamiento de la misma de forma automatizada con la ayuda del paquete estadístico SPSS en su versión 19,5 de Windows.
La información fue resumida mediante frecuencias absolutas y porcentajes para las variables cualitativas y se emplearon medidas de tendencia central y de dispersión para las variables cuantitativas continuas. Se estimaron los intervalos de confianza al 95 % para completar la estimación puntual de las medidas mencionadas. Los resultados fueron expresados en tablas y gráficas para su mejor comprensión.
RESULTADOS
Después de analizar los datos se obtienen los siguientes resultados.
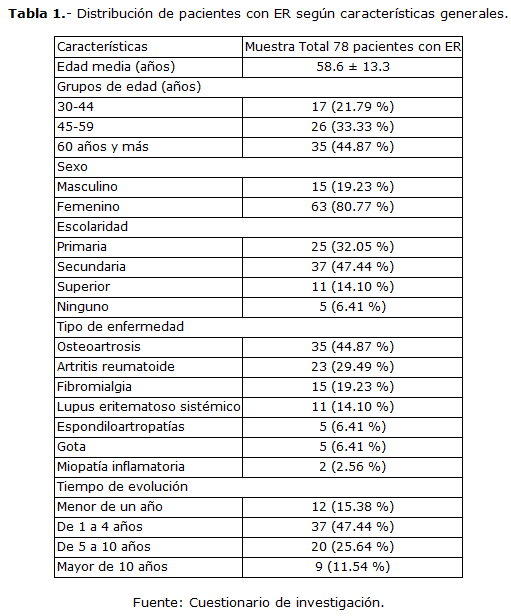
La tabla 1 muestra la distribución de los pacientes con ER según las características generales. Se observa un promedio de edad de 58.6 ± 13.3, con predominio de los pacientes con 60 años o más (44.87 %), seguido de los pacientes entre 45 y 49 años (33.33 %) y los de 30 a 34 años (21.79 %). Existió un predominio de pacientes femeninos (80.77%) y del nivel de escolaridad secundaria (47.44 %).
Las enfermedades que se presentaron con mayor frecuencia fueron la osteoartrosis (35 casos), la AR (23 pacientes) y la fibromialgia (15 casos). El 14.10 % de los casos tenía diagnóstico confirmado de LES y mientras que el 6.41 % de los casos presentaban diagnóstico de gota e idéntico porciento de EA. Las miopatías inflamatorias solo estuvieron presentes en el 2.56 % de los casos. (Tabla 1)
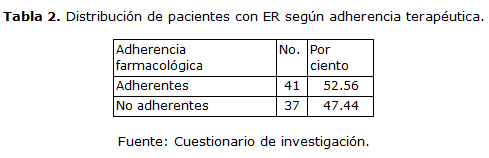
El 52,56 % de los pacientes con ER son adherentes con el esquema farmacológico que tiene para el control de su enfermedad. En el 47,44 % de los casos se pudo determinar que no son adherentes al tratamiento de la enfermedad. (Tabla 2)
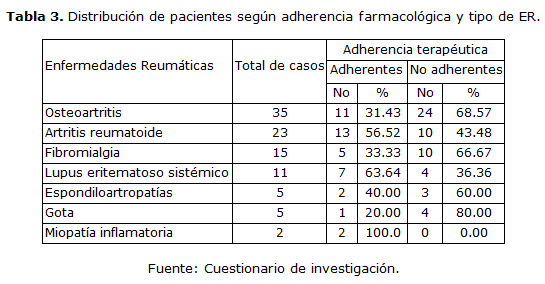
La Tabla 3 muestra el comportamiento de la adherencia farmacológica de los pacientes según el tipo de ER que tiene diagnosticado. En la misma se aprecia que las enfermedades que mayor por ciento de adherencia farmacológica presentan son el LES (63.64 %) y la AR (56.52 %). En sentido contrario, las ER que menores porcentajes de adherencia farmacológica tuvieron fueron la gota (20.00 %), la osteoartritis (31.43 %), la fibromialgia (33.33 %) y las EA (40.00 %).
DISCUSIÓN
Como grupo las ER constituyen uno de los principales grupos de afecciones en cuanto a distribución mundial se refiere. En esta investigación se obtuvo un promedio de edad por encima de los 50 años con predominio de pacientes mayores de 60 años. Distintos autores reportan predominios de pacientes con distintas ER en estas edades. De forma general se describe la osteoartrosis (OA), la AR, la gota y las MI como afecciones con pico de incidencia por encima los 50 años de edad. Una posible explicación a este fenómeno puede estar dada por el proceso degenerativo propio que trae consigo el envejecimiento que provoca daño en el cartílago articular; a esto se debe añadir que con el decursar de los años va disminuyendo la actividad del sistema inmune, lo que puede acarrear respuestas inadecuadas de este sistema con aumento de la producción de auto anticuerpos.7,14,15
Otras afecciones como el LES y las EA son descritas en edades más tempranas de la vida y se describe que su principal mecanismo de acción está en referencia de un proceso de disfunción del sistema inmune ante la invasión de agentes extraños. También se describe que los factores genéticos, modificados por la epigenética, ocupan un lugar privilegiado en los mecanismos etiopatogénicos de estas afecciones.16-18
En relación al predominio existente de pacientes femeninas en esta investigación es importante señalar que se reporta que las ER afectan principalmente a las féminas. Se describen distintas hipótesis que intentan explicar esta situación. Se describe el aumento del sobrepeso y obesidad en mujeres, el mayor porciento de enfermedades crónicas no transmisibles en pacientes féminas, la feminización del envejecimiento y el aumento del proceso oxidativo como los principales factores que hacen que exista un predominio de ER en el sexo femenino en relación al masculino.19,20
La distribución de la frecuencia de aparición de las distintas ER coincide con lo expuesto históricamente en la literatura. La osteoartrosis, la AR y la fibromialgia fueron las afecciones que con mayor frecuencia se presentaron y se describe en la literatura que son estás las ER que con mayor frecuencia se presentan. Estas afecciones, sobre todo la osteoartritis y la AR, se presentan en edades avanzadas y con la tendencia creciente que tiene el envejecimiento, existe un aumento de la incidencia de estas afecciones. En el caso de la fibromialgia hay que tener en cuenta que esta afección puede aparecer de forma primaria o secundariamente a otra afección reumática o endocrino metabólica. La osteoartritis es una enfermedad degenerativa que aparece igualmente de forma primaria y secundaria a todos los procesos inflamatorios mantenidos.6,8,13
En relación a la adherencia farmacológica en los pacientes con AR existió un elevado por ciento de pacientes no adherentes. Se describe la adherencia farmacológica como un elemento vital para lograr el control de las ER y minimizar de esa forma la aparición de complicaciones sistémicas y articulares que generen discapacidad funcional y limiten la percepción de calidad de vida relacionada con la salud.21
No se encontraron en la revisión de la literatura investigaciones que aborden la adherencia terapéutica en pacientes con ER. Sin embargo, si existen estudios que abordan la temática de la adherencia farmacológica en pacientes con otras enfermedades crónicas no transmisibles. En este sentido Terenchenko y col reportan que solo el 25 % de los pacientes diabéticos son adherentes con la totalidad del esquema terapéutico. Otra investigación realizada en pacientes hipertensos y diabéticos en el año 2015 reportó que solo el 9,8 % de los pacientes fueron considerados como adherentes terapéuticos.21
La adherencia farmacológica, en las ER, es vital para lograr el control del mecanismo etiopatogénico que genera las manifestaciones clínicas de cada una de estas afecciones. El control de la actividad es la única forma posible de minimizar la morbilidad y la mortalidad por las complicaciones que se generan en el curso de las ER. Se describe una simbiosis entre la esfera psicológica y la adherencia farmacológica. En este sentido es importante señalar que la recuperación del paciente genera un estado de confort emocional que repercute positivamente en la decisión del paciente de continuar cumpliendo las indicaciones del equipo de salud.
Una posible explicación a los bajos niveles de adherencia farmacológica en estos pacientes con ER puede estar dado por el modelo de salud implementado en el Ecuador durante muchos años. El mismo se basaba en la práctica de una medicina bioligicista, encaminada a la curación o mejor dicho, tratamiento farmacológico del paciente; dejando a un lado los elementos del seguimiento clínico epidemiológico de los casos. Esta situación hace que la mayoría de los pacientes ingieren medicamentos hasta que mejora su estado de salud y a partir de ese momento, considerando erróneamente que se encuentran curados, abandonan el tratamiento.21
La tendencia actual es hacia la disminución de la adherencia terapéutica en los pacientes con ECNT. Ante esta situación corresponde al equipo de salud implementar estrategias y acciones para concientizar a los pacientes sobre la importancia de mantener una adecuada adherencia terapéutica no solo en pacientes con ER, sino en el resto de las afecciones. Debe ser un trabajo diario, de educar a los pacientes primeramente en el conocimiento de la enfermedad, sus manifestaciones clínicas, complicaciones y la importancia de mantener el cumplimiento de los esquemas terapéuticos.
De forma general los por cientos de adherencia terapéuticos fueron bajos en todas las ER incluidas en la investigación. Sin embargo, existen algunos números que merecen la pena destacar; solo el 20 % de los casos de gota mantienen una adecuada adherencia farmacológica. La gota es una enfermedad menospreciada en relación a las complicaciones que produce, generalmente la población asocia esta afección a los cuadros inflamatorios agudos y auto limitados de la enfermedad; sin embargo, el mayor compromiso de la enfermedad es a nivel renal, provocando una disfunción glomerular progresiva e irreversible que de no atenderse a tiempo desembocará en una insuficiencia renal a mediano plazo.22
Otras afecciones con minios porcentajes de adherencia terapéutica son la osteoartrosis, la fibromialgia y las EA. En el caso de la osteoartrosis puede verse exacerbada esta afección por el criterio de algunos médicos generales y especialistas que expresan que no hay nada que hacer en esta afección. Si bien es cierto que no existen fármacos capaces de detener, revertir o controlar la enfermedad si se pueden trazar esquemas terapéuticos encaminados a controlar la sintomatología, mejorar la movilidad articular y mantener el tono y trofismo muscular. Estas medidas garantizan una disminución considerable de la rigidez articular y previenen en gran medida la aparición de deformidades. 19,20
En el caso de la fibromialgia y las EA es importante señalar que su mayor porciento de aparición ocurre en pacientes en edades tempranas de la vida, donde la misma inmadurez hace que no se tenga una adecuada percepción de riesgo y es por eso que se obvie tomar la medicamentación implementada. En el caso de la fibromialgia no se describen complicaciones sistémicas, pero el compromiso articular resultante del proceso inflamatorio mantenido de las EA si genera importante discapacidad y disminución de la percepción de calidad de vida.17,23
En el caso de los pacientes con LES y AR, aunque no en los niveles deseados, se observa un mejor comportamiento de la adherencia farmacológica. Es posible que esta situación este dada ya que son estas las dos ER que más se conocen en la población del contexto de la investigación. Esto implica que exista cierta divulgación de las complicaciones de las mismas y por ende cierto temor por parte de los pacientes con estas afecciones a que las complicaciones se hagan presentes en la evolución clínica de sus afecciones.