INTRODUCCIÓN
El síndrome de Morgagni-Stewart-Morel o hiperostosis frontal interna (HFI) es una enfermedad descrita inicialmente por los hallazgos encontrados en una autopsia realizada, por Giovanni Batista Morgagni y Giovanni Doménico Santorini en el año 1719, en la que se correlacionaba la aparición de hiperostosis frontal interna, obesidad e hirsutismo en una paciente. Con posterioridad en 1928, Stewart agrega la presencia de alteraciones psiquiátricas al cuadro sintomático y Ferdinand Morel en 1930 realiza el reporte del primer paciente vivo con este padecimiento. 1,2
El síndrome de Morgagni-Stewart-Morel es una condición caracterizada por engrosamiento del hueso frontal del cráneo (hiperostosis frontal interna) como también obesidad e hipertricosis en algunos individuos. Otros signos y síntomas pueden incluir convulsiones, dolores de cabeza, diabetes insípida y trastornos de las glándulas sexuales. La causa del síndrome de Morgagni-Stewart-Morel no se entiende por completo. Se han comunicado algunos casos de herencia dominante, pero no se sabe si es autosómica dominante o ligada al cromosoma X. (3
La hiperostosis frontal interna (HFI) es un patrón morfológico del hueso frontal que usualmente se presenta en su forma simple o como nódulos bilaterales múltiples sobre la lámina interna, respetando la diploe y la línea media. La literatura reporta una prevalencia postmorten alrededor de 11,9 %. La incidencia de esta condición ha venido en incremento a través de los últimos siglos. La HFI afecta principalmente a las mujeres y su severidad tiende a incrementarse a través de los años. (4
Se reporta un caso de una paciente que llegó al Servicio de Neurología del Hospital General Universitario Dr. Gustavo Aldereguía Lima de Cienfuegos con manifestaciones de enfermedad cerebrovascular aguda y se observaron características compatibles con un síndrome de Morgagni-Stewart-Morell. Se presenta este caso con el objetivo de evidenciar el diagnóstico de una enfermedad de baja incidencia en pacientes cerebrovasculares isquémicos a pesar de presentar una sintomatología que incluye varios factores de riesgo vasculares bien documentados.
PRESENTACIÓN DE CASO
Se presenta el caso de una paciente de 77 años de edad, de color de piel blanca, la cual presentaba antecedentes patológicos personales de hipertensión arterial de más de 25 años, para lo cual se medicaba regularmente con enalapril 40 mg diarios repartidos cada 12 horas e hidroclorotiazida 25mg diarios. Padecía además de diabetes mellitus tipo 2 desde hacía 8 años para lo cual llevaba tratamiento que consistía en glibemclamida 5 mg en desayuno, almuerzo y comida; asociado a metformin 500mg también en desayuno almuerzo y comida. Presentaba además trastornos psiquiátricos desde la juventud y fue evaluada varias veces por psiquiatría por episodios de ansiedad y depresión compatibles con un trastorno neurótico. Presentaba historia de cefaleas inespecíficas con frecuencia.
Esta paciente acudió al área de emergencia del Hospital General Universitario Dr. Gustavo Aldereguía Lima de Cienfuegos con cuadro matutino de debilidad hemicorporal derecha y lenguaje difuso. La paciente fue valorada por el personal médico donde se constató que presentaba disartria y una hemiparesia derecha flácida directa y proporcional 2/5. Ante este cuadro se sospechó una enfermedad cerebrovascular aguda y se realizó protocolo de actuación de emergencia.
Los complementarios de urgencia mostraron:
Hemoglobina: (Hb) 12g/l.
Glucemia: 8mmol/l.
Sodio: 145mmol/l. Potasio: 3.2mmol/L.
Hematocrito: (Hto) 0.40.
Creatinina: 83mmol/l.
Cloro: 98mmol/L.
Leucocitos: 8x109 /c.
Tiempo de sangrado: 1 min. Tiempo de coagulación: 9 min. Plaquetas: 200 x 109.
Esta paciente era obesa con peso de 85 kg y talla de 1,65m para un índice de masa corporal (IMC) 31kg/m2, además de hirsutismo sobre todo a nivel de la barbilla.
Diagnóstico por imágenes:
El electrocardiograma (ECG) mostró signos de sobrecarga diastólica de cavidades izquierdas.
La tomografía axial computarizada (TAC) de cráneo de urgencia mostró la presencia de engrosamiento de la tabla interna frontoparietal, con un grosor de 23mm, no se evidenciaron lesiones isquémicas ni hemorrágicas. (Fig 1).
La paciente se ingresó en unidad de ictus con el diagnóstico de un ictus isquémico aterotrombótico de ACMI. La paciente evolucionó de forma favorable con mejoría del lenguaje y el defecto motor, lográndose un mejor examen físico con la evolución de los días.
Se le continuaron los estudios mostrando estos, en química sanguínea cifras elevadas de colesterol total y LDL-colesterol. Los demás parámetros se mantuvieron normales.
Se le realizó resonancia magnética (RM) de cráneo simple y EV donde se observó lesión hipointensa en T1 e hiperintensa en T2, con secuencias de Flair y difusión, de 18mm en capsula interna izquierda en relación con lesión isquémica aguda, no existió variación después de la administración de contraste. Hubo presencia de hiperostosis frontoparietal reportada en TAC. (Fig 2).
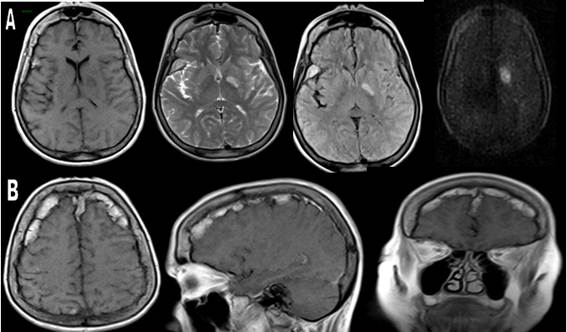
Fig 2 A B: RM de cráneo simple secuencias axiales, T1, T2, flair y difusión, con lesión isquémica en capsula interna izquierda secuencia de T1, axial, sagital y coronal. Hiperostosis frontoparietal
A la paciente se le diagnosticó un síndrome de Morgagni-Stewart-Morel porque reunía los criterios clínicos e imagenológicos de este padecimiento. Luego de 7 días de hospitalización, presentó recuperación del estado neurológico, aunque con persistencia de la hemiparesia derecha como secuela de la enfermedad vascular cerebral.
Se le realizó el egreso con tratamiento de prevención secundaria del ictus isquémico y hasta el momento continúa en seguimiento por el Servicio de Neurología de la Institución.
DISCUSIÓN
El presente caso se trata de una mujer de la octava década de la vida con antecedentes de hipertensión arterial, diabetes mellitus, obesidad y trastornos psiquiátricos de tipo neurótico, en quien se documentó la presencia de un síndrome de Morgagni-Stewart-Morel o hiperostosis frontal interna (HFI). La HFI se caracteriza por la presencia de uno o múltiples nódulos localizados de forma bilateral en la tabla interna del hueso frontal, aunque puede extenderse a los huesos temporales, parietales y occipitales y que respetan la línea media.4 Como se describe en la literatura revisada el diagnóstico de esta enfermedad es más frecuente en edades avanzadas, la menor prevalencia en los datos históricos puede estar parcialmente sesgada por una menor esperanza de vida de la población. 5)
La obesidad, la diabetes mellitus, el período postmenopáusico y el sexo femenino de la paciente han sido reportados como como factores de riesgo para la HFI confirmado por estudios realizados en necropsias a pacientes con estas características, en las cuales se observa las características del sobrecrecimiento nodular del hueso del cráneo en la HFI, no es visto en otras entidades como la acromegalia, la enfermedad de Paget, osteomas y osteosarcomas. (6
Algunos autores postulan que la HFI es una entidad independiente con distintas formas de presentación, pero con un origen etiológico común. Otros consideran que forma parte del síndrome de Morgagni-Stewart-Morel que incluye el síndrome de HFI, virilismo, obesidad e hirsutismo. Esta patología ha sido incluida dentro de un extenso grupo de craneopatías como hiperostosis frontoparietal, hiperostosis difusa o nébula frontalis. (5
La HFI usualmente no produce ningún síntoma, pero si los nódulos óseos protruyen extensamente o si son demasiado grandes, el tejido blando subyacente como la dura o el cerebro pueden ser comprimidos o afectados. Algunos estudios han señalado la presencia de atrofia cerebral en relación con la HFI, aunque no está claro si la HFI causa atrofia cerebral a través de la compresión cerebral crónica o si el crecimiento nodular ocupa el espacio creado por la degeneración cerebral. Las manifestaciones neurológicas que han sido relacionadas con la compresión cerebral en pacientes afectados por la HFI incluyen: deterioro cognitivo, cefalea, afasia motora transcortical, parkinsonismo, demencia, epilepsia e hipertensión intracraneal. También se ha asociado a manifestaciones psiquiátricas tales como: alteraciones de conducta y depresión. Por otro lado, la presencia de HFI junto con alteraciones neuropsiquiátricas, metabólicas y endocrinológicas definen el síndrome de Morgagni-Stewart-Morel (o síndrome de Morgagni-Stewart-Morel-Moore). (3,7,8
El tratamiento se orienta para la corrección del síntoma dominante o de los trastornos metabólicos asociados. El curso no es fatal y de la reparación quirúrgica de la hiperostosis no se han reportado resultados exitosos. (1
La paciente cumplió con los criterios del síndrome de Morgagni-Stewart-Morel al manifestar la presencia de hiperostosis frontal interna con manifestaciones, endocrinológicas y neuropsiquiátricas. Esta patología a pesar de ser una enfermedad genética, en sus múltiples manifestaciones condiciona un incremento en el riesgo de la enfermedad cerebrovascular isquémica.














