Introducción
La enfermedad pulmonar obstructiva crónica (EPOC) es un padecimiento heterogéneo, sistémico, que involucra múltiples repercusiones más allá de la obstrucción de la vía aérea. Es una causa importante de discapacidad, morbilidad y mortalidad, ya que afecta a un número considerable de sujetos en edad productiva y genera un elevado consumo de recursos sanitarios y monetarios.1
Según datos de la Organización Mundial de la Salud (OMS) la prevalencia de la EPOC en países desarrollados se estima entre 3-6 % en mayores de 50 años. En Estados Unidos la padecen 15 millones de personas. Se reporta que más de 3 millones de personas en el mundo fallecieron por EPOC durante 2015 y que el 90 % de esas muertes ocurrieron en países de ingresos medianos o bajos, se proyecta un incremento de la morbimortalidad en los próximos 15 años a causa de la exposición acumulada al tabaquismo y el envejecimiento poblacional. Se espera que para el año 2030 la EPOC se convierta en la cuarta causa de muerte en el mundo.2,3,4
Existe, además, una alta tasa de fallo en la valoración de la enfermedad, bien por sobrediagnóstico en pacientes sintomáticos por causas diferentes a la EPOC, o debido al subdiagnóstico en los que la padecen. Esto contribuye al desconocimiento de la enfermedad y a la no adopción de medidas que mejoren la calidad y expectativa de vida del paciente, cabe mencionar algunos ejemplos como el abandono del tabaquismo, la incorporación a actividades físicas y mejores hábitos alimentarios en su rutina diaria.5,6,7
Estudios epidemiológicos de base poblacional realizados en varias ciudades de Latinoamérica reportan una prevalencia de EPOC entre el 6 % y 19,7 %.8,9,10 Paralelamente se ha evidenciado que los pacientes con EPOC presentan un incremento de los factores clásicos de riesgo cardiovascular como obesidad, diabetes tipo 2 (DT2), hipertensión arterial (HTA) o el síndrome metabólico, lo que favorece la mortalidad por evento cardiovascular, en especial los que manifiestan las formas menos graves de la enfermedad.11,12
El diagnóstico de EPOC es espirométrico y se define por la presencia de obstrucción bronquial (cociente volumen espiratorio forzado en el primer segundo/capacidad vital forzada: VEF1/CVF < 0,70 posbroncodilatador) y su severidad según estadios Global Initiative for Chronic Obstruction Lung Disease (GOLD, por sus siglas en inglés) se clasifica teniendo en cuenta la limitación del flujo aéreo en el VEF1.13,14 Existe consenso de que solo el VEF1 es insuficiente para definir la severidad y complejidad de esta enfermedad.
La sospecha clínica de hipertensión pulmonar (HP) deriva del reporte de síntomas (disnea, angina, sincope de esfuerzo), o signos clínicos (segundo ruido pulmonar aumentado, congestión venosa sistémica, soplo de regurgitación tricuspidea) en asociación a hallazgos radiológico, electrocardiográfico o ecocardiográfico. Una vez identificados elementos de sospecha debe realizarse un proceso diagnóstico que permita establecer la causa.
La ecocardiografía transtorácica (ETT) constituye la técnica de elección en la evaluación no invasiva de las presiones pulmonares y para determinar la repercusión cardiaca de la HP; estima la presión arterial pulmonar mediante cuantificación del doppler continuo y debe realizarse siempre cuando exista sospecha de HP para inferir el diagnóstico.15
La definición de HP está dada por un aumento de la presión arterial pulmonar media (PAPm) mayor o igual a 25 mmHg en reposo, calculada mediante cateterismo cardíaco derecho (CCD). Los datos disponibles muestran que la PAPm normal en reposo es 14 ± 3 mmHg, con un límite superior de la normalidad de aproximadamente 20 mmHg.1,2
La HP es una característica reconocida de los pacientes con EPOC. El cuarto Simposio Mundial sobre HP, organizado por la OMS y celebrado en Dana Point, California, en el año 2008,16 incluyó a la HP debido a enfermedades pulmonares o hipoxemia en el grupo tres, lo que fue ratificado en la sexta reunión mundial sobre la entidad desarrollada en Niza en 2018.17
El desarrollo de HP en las enfermedades pulmonares crónicas, en particular la EPOC, tiene implicación adversa funcional y en la sobrevida de los pacientes. Usualmente presentan una HP leve a moderada dado por una PAPm que, por lo general, no supera los 35 mmHg, gasto cardíaco (GC) normal y resistencia vascular pulmonar (RVP) aumentada, lo que supera excepcionalmente las 480 dinas.seg.cm-5.18
Debido a la lenta tasa de progresión de la HP en la EPOC (aproximadamente 0,4-0,5 mmHg por año), el ventrículo derecho (VD) tiene tiempo para adaptarse, preservar su contractilidad y el GC en reposo en pacientes estables. Por otro lado, aunque la HP es generalmente moderada en reposo, la PAPm aumenta en forma notable durante el sueño, el ejercicio y las exacerbaciones agudas.19
Si bien la HP es una complicación común en la EPOC avanzada, no se reconoce con certeza su prevalencia exacta. Las estimaciones varían entre 20 % y 63 %, según la definición de HP utilizada, la severidad de la EPOC y los métodos utilizados para determinar la PAPm (ETT o CCD).
Varias investigaciones con CCD se han realizado en pacientes con riesgo de HP y cardiopatía izquierda o enfermedad pulmonar crónica. Los resultados de estos estudios son coincidentes y en gran medida confirman los hallazgos ecocardiográficos, lo que indica cierta confiabilidad y reproducibilidad;20 una presión sistólica en arteria pulmonar > 40 mmHg estimada por ETT tiene una buena correlación (R=0,57-0,93) con una PAPm superior a 25 mmHg obtenida por CCD.21 Los pacientes evaluados por cateterismo de aurícula y ventrículo derechos son los que tienen síntomas o alguna indicación para evaluación, de modo que los estudios de pesquisa de la HP son muy escasos.
Los pacientes con EPOC no son sometidos rutinariamente a CCD (estándar oro) y se conoce que la ETT, al ser dependiente de ventanas acústicas óptimas, tiene una tasa alta de sobre y subestimación para HP; lo que contribuye a que se conozcan las cifras de prevalencia en los estadios severos de la enfermedad, pero no en leves y moderados.22
En Cuba, aunque cada día se diagnostican nuevos casos de EPOC, los estudios al respecto son escasos así como el diagnóstico de HP coexistente.
El Hospital Neumológico Benéfico Jurídico es de referencia nacional respecto a enfermedades respiratorias, por tanto se consideró importante la caracterización de los pacientes con EPOC y sospecha de HP atendidos en el centro durante el período de esta investigación. Por lo antes expuesto, el objetivo fue caracterizar a pacientes con enfermedad pulmonar obstructiva crónica y sospecha de hipertensión pulmonar.
Métodos
Se realizó un estudio descriptivo, prospectivo de corte transversal en 50 pacientes atendidos en el Hospital Neumológico Benéfico Jurídico, con diagnóstico de EPOC y sospecha clínica, electrocardiográfica e imagenológica de HP desde noviembre 2016 a enero 2018. El universo estuvo constituido por 700 pacientes con diagnóstico de EPOC en el período estudiado.
Conformaron la muestra los pacientes con diagnóstico de EPOC confirmado por espirometría y sospecha clínica, radiológica o electrocardiográfica de HP, posterior a la valoración neumológica en cada consulta de la institución. La muestra quedó constituida por 50 pacientes.
Los criterios de inclusión fueron la aceptación voluntaria del paciente mediante la firma de un consentimiento informado y los pacientes con ventana ecocardiográfica óptima.
Se excluyeron del estudio los pacientes con otras enfermedades respiratorias no relacionadas con la EPOC como el cáncer de pulmón, las enfermedades pulmonares intersticiales o el asma bronquial que influyan en los síntomas y los pacientes con exacerbaciones infecciosas de la EPOC que impidieron la total visualización de la radiografía de tórax por las lesiones inflamatorias.
Técnicas y procedimientos
A todos los pacientes se les realizó consulta médica y examen físico en los que se obtuvieron los datos primarios de las variables: edad, sexo, grado de disnea, prueba de función ventilatoria, espirometría forzada, radiografía de tórax anteroposterior (RxAP), electrocardiograma (EKG), y ecocardiograma transtorácico (ETT).
Para la evaluación del grado de disnea se utilizó la escala de valoración de dificultad respiratoria y se aplicó el Cuestionario Modificado del Consejo Médico Británico de Investigación14 (cuadro).
Espirometría forzada: Tras una inspiración máxima, se le pidió al paciente que realizara una espiración de todo el aire, en el menor tiempo posible. Se determinó:
FVC. Volumen que es capaz de exhalar un individuo después de una inspiración máxima con un esfuerzo máximo.
VEF1. Volumen que exhala un individuo en el primer segundo de una maniobra de FVC.
Relación VEF1/FVC: Indica el porcentaje del volumen total espirado en el primer segundo con respecto a la FVC.
Flujo espiratorio máximo entre el 25 y el 75 % del volumen espirado (FEF 25-75): Expresa la afectación de la vía aérea fina.
Se consideró obstrucción al flujo aéreo cuando la relación VEF1/FVC resultó inferior a 0,7 tras broncodilatación.
La severidad de la EPOC (basada en el VEF1 posbroncodilatador) se clasificó: en leve ≥70 %, moderada ≥50 hasta <70 %, severa ≥35-50 % y muy severa ≤ 34 %, según estadios GOLD.14
A cada paciente se le realizó electrocardiograma en condiciones basales, se determinó presencia de onda P pulmonar [onda P con voltaje mayor o igual de 5 mV] como sugestivo de HP, dicha operación se realizó por los 2 observadores participantes en el proyecto.
Los exámenes se realizaron en un equipo Phillips IE33 con el paciente en decúbito lateral izquierdo, las mediciones se obtuvieron por el promedio de cinco ciclos y fueron almacenadas digitalmente para su análisis, según recomendaciones de Sociedad Americana de Ecocardiografía (ASE, por sus siglas en inglés). Se estimó presión capilar pulmonar, presencia de regurgitación tricuspídea (leve-moderada-severa), velocidad máxima de regurgitación tricuspídea (m/seg), gradiente presión entre ventrículo-aurícula derechos (Gr. VD-AD en mmHg), presión sistólica estimada en arteria pulmonar (PsAP), PmAP y presión estimada en aurícula derecha mediante la valoración de vena cava inferior.
El diagnóstico de hipertensión arterial pulmonar a través del ETT se realizó en base a una PmAP estimada superior a 25 mmHg (mediante fórmula: 79-(0,45xTiempo aceleración pulmonar) y una PsAP > 40 mmHg. La HP se clasificó en leve (PsAP 40 a 54 mmHg), moderada (PsAP 55 a 64 mmHg) o severa (PsAP > 65 mmHg), según fórmula gradiente máximo de regurgitación tricuspídea sumado la presión estimada en aurícula derecha.
El análisis de las variables se mostró en frecuencias absolutas en números y relativas en porcentajes. Para identificar el tipo de relación entre el grado de la EPOC y el grado de hipertensión pulmonar se realizó la prueba Chi-cuadrado (X2), para un nivel de significación p<0,05. El análisis de la concordancia entre los métodos diagnósticos clínico-imagenológico y electrocardiográfico se calculó la índice kappa de Cohen (tabla de contingencia y test de Chi cuadrado) con el programa SPSS-v21. Los resultados fueron expuestos en tablas y gráficos.
Consideraciones éticas
Para la realización del estudio se contó con la aprobación del Comité de Ética de la Investigación, así como del Consejo Científico de la institución. Primó el cumplimiento de los requisitos éticos, validez científica, selección equitativa del sujeto, proporción favorable de riesgo-beneficio y evaluación independiente que se detallan en la actualización de la Declaración de Helsinki para la investigación biomédica del Consejo de Organizaciones Internacionales de Ciencias Médicas (CIOMS).
Resultados
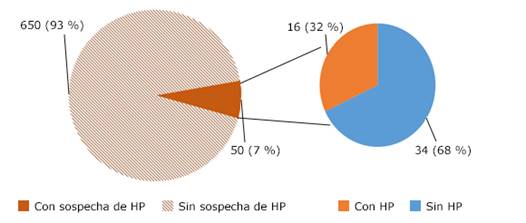
Del total de pacientes atendidos con EPOC, se sospechó hipertensión pulmonar en 7 % (n=50), de los cuales en 34 (68 %) se diagnosticó su presencia (Fig.).
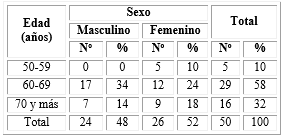
Entre los pacientes con sospecha de HP predominaron los mayores de 60 años (45), quienes representaron el 90 % del total. Al comparar sexos se encontraron frecuencias similares para ambos, con leve predominio de las mujeres (Tabla 1).
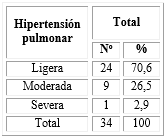
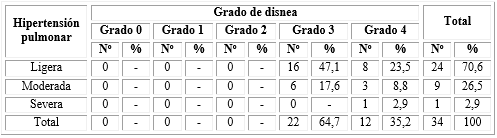
La tabla 2 muestra que el 70,6 % de los pacientes presentaron hipertensión pulmonar ligera (n=24), 26,5 % moderada (n=9) y solo un paciente (2,9 %) se manifestó hipertensión pulmonar severa.
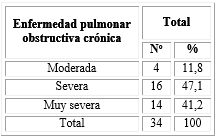
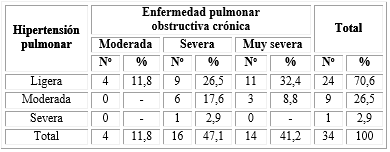
La distribución de los pacientes según clasificación de la EPOC evidenció un predominio de EPOC severa o muy severa, representadas por un 47,1 % y 41,2 %, respectivamente. El grado moderado se observó solo en 4 pacientes (11,8 %) (Tabla 3).
Entre los 34 pacientes diagnosticados con hipertensión pulmonar la mayor frecuencia se presentó en el grado ligero (n=24), de los cuales 11 (46 %) eran portadores de EPOC muy severa. Al aplicar la prueba Chi-cuadrado no se obtuvo relación entre ambas variables, o sea, que el grado de EPOC no determinó la severidad de la hipertensión pulmonar (X2=2,33; p=0,080) (Tabla 4).
Tabla 4 Relación entre grado de severidad de la EPOC y el grado de hipertensión pulmonar
X2=2,33; p=0,080
La mayor frecuencia de pacientes con hipertensión pulmonar tenía disnea grado 3 (n=22), quienes representaron el 64,7% del total. Sin embargo, primaron los que tuvieron hipertensión pulmonar ligera con grado 3 de disnea (16 pacientes). El único paciente con HP severa tuvo disnea grado 4. Se encontró asociación entre ambas variables demostrado mediante la prueba Chi-cuadrado (X2=10,9; p=0,006) (Tabla 5).
Al analizar el nivel de concordancia entre disnea, hallazgos imagenológicos y electrocardiográficos resultaron los mayores el RxAP y ETT, no siendo así con respecto al electrocardiograma (Tabla 6).
Discusión
La HP es una complicación de las enfermedades respiratorias crónicas y fundamentalmente de la EPOC, aun cuando la prevalencia no se conoce con exactitud, supone un impacto deletéreo en la capacidad funcional y la supervivencia de los portadores.15,23 Las estimaciones actuales sugieren que su prevalencia es alrededor del 1 % de la población mundial y aumenta hasta el 10 % en los mayores de 65 años,24 lo que coincide con nuestros resultados, donde el 90 % de los pacientes tenían 60 o más años. Este comportamiento es favorecido por el consumo de tabaco cada vez mayor y en edades más tempranas entre los cubanos, donde se ha reportado que el 24 % de la población de 15 o más años fuma.
Los síntomas en estos pacientes son difícilmente separables de los de la enfermedad respiratoria de base. En la EPOC, la PAPm tiene mejor correlación con la hipoxemia en reposo que con el grado dedeterioro que permite investigar la espirometría. Los signos fundamentales en pacientes con enfermedad pulmonar e HP son el deterioro de la capacidad de ejercicio, intensificación de la hipoxemia y la disminución de la supervivencia.
Chaouat y otros25 realizaron una investigación retrospectiva de 27 pacientes con EPOC e hipertensión pulmonar severa (PAPm⩾ 40 mmHg) entre un universo de 998 pacientes sometidos a cateterismo cardíaco derecho entre 1990 y 2002, como parte de un estudio de la insuficiencia respiratoria crónica durante un período de estabilidad de la enfermedad. De los 27 pacientes, 16 sufrían otra enfermedad capaz de causar HP. Los 11 pacientes restantes (1,1 %) tenían EPOC como la única causa de hipertensión pulmonar, con una PAPm de 48 mmHg (rango intercuartílico 46-50). Tenían un patrón inusual de anormalidades cardiopulmonares con obstrucción leve a moderada de la vía aérea, hipoxemia severa, hipocapnia y muy baja capacidad de difusión del monóxido de carbono (p<0,01 en comparación con un grupo control de pacientes con EPOC sin HP), la disnea de esfuerzo fue más severa (p<0,01) y la supervivencia fue más corta (p=0,0026) que en los sujetos de control.
En este estudio el porcentaje de pacientes portadores de EPOC e HP fue solo del 1,1 % mientras que en nuestro grupo fue del 68 %. La mayor frecuencia de la HP en nuestra investigación puede explicarse por la utilización del ETT para el diagnóstico, método que como se ha comentado antes tiene alta sensibilidad, pero especificidad moderada con respecto a la medición invasiva mediante CCD, técnica que utilizaron los autores.
Tanto la EPOC como las enfermedades pulmonares parenquimatosas difusas (EPPD) presentan una alta incidencia de HP, asociada a una marcada limitación de la actividad física y mal pronóstico en ambos casos. Diagnosticar HP a un paciente con enfermedad respiratoria concomitante requiere una valoración minuciosa y precisa de los parámetros funcionales respiratorios, de imagen y hemodinámicos.26 Si bien en el presente estudio no se calculó la incidencia de HP en pacientes con EPOC, como se comentó anteriormente la frecuencia entre los que presentaban sospecha clínica de HP, sí fue elevada (mayor 60 %).
La HP en la EPOC guarda relación con el grado de obstrucción al flujo aéreo y con las alteraciones del intercambio gaseoso (hipoxia) observadas en estos pacientes. En general, presenta una tasa de progresión baja y de grado moderado, aunque la enfermedad esté muy avanzada.27 En el presente estudio no se demostró una relación proporcional entre la gravedad de la EPOC y la severidad de la HP.
Cadenas y otros28) plantean que en pacientes con enfermedad obstructiva debe darse un conjunto de circunstancias que hagan plausible que el padecimiento pulmonar y la HP puedan considerarse dos procesos independientes:
Volumen espiratorio forzado en el primer segundo (VEF1) mayor de 60 %.
Escasa extensión del enfisema en tomografía axial computarizada de alta resolución (TACAR).
Poligrafía cardiorrespiratoria que descarta SAHS (síndrome overlap).
Ausencia de hipercapnia.
Datos compatibles con agotamiento de la reserva circulatoria en el ejercicio cardiopulmonar.
PAPm mayor de 35 mm Hg con RVP mayor de 3 UW.
Aun cuando se haya establecido el diagnóstico de HP secundaria a enfermedad pulmonar, se debe realizar una monitorización estrecha por el riesgo de deterioro del intercambio gaseoso que presentan estos pacientes. En nuestro caso no fueron independientes, sino que concomitaron.
Resultados similares se reportan en la serie de Thabut y otros,29 los que realizaron un estudio en pacientes con HP remitidos para valoración de tratamiento quirúrgico o trasplante: identificaron 16 de 215 pacientes con una PAPm de 40 ± 10 mmHg y con un valor medio del VEF1 de 49 ± 12 % del valor teórico. En ambas series los pacientes tenían una hipoxemia grave sin hipercapnia, estaban en situación clínica estable y recibían un tratamiento óptimo.
En otros casos se afirma que las enfermedades pulmonares, en especial la EPOC, son la causa más frecuente de HP, después de la enfermedad cardíaca izquierda (ECI).17 Suele presentarse con cifras moderadas de presión pulmonar y tiene mal pronóstico. En nuestro grupo de estudio, aunque el mayor número de pacientes presentaban EPOC severa, la HP predominante fue leve, lo que difiere de lo reportado internacionalmente, y pudo estar influenciado por el método empleado en el diagnóstico y los criterios severidad de HP utilizados en la presente investigación.
Los procedimientos diagnósticos de la HP se clasifican en invasivos y no invasivos. Los últimos incluyen la valoración clínica y exploración, Rx de tórax, EKG, pruebas de función respiratoria (difusión), test de ejercicio, análisis del aire exhalado, valoración del flujo venoso yugular mediante Eco Doppler y ecocardiografía, entre otros. De estos, la más utilizada es la ETT, pero tiene sus limitaciones en pacientes con EPOC como consecuencia de la hiperinsuflación pulmonar que interfiere en la transmisión de las ondas de ultrasonido; sin embargo, se reporta que el método tiene una sensibilidad del 90 % y especificidad del 75 % comparado con el CCD.22 Existen exploraciones no invasivas prometedoras en evaluación, como la resonancia magnética nuclear con angiografía pulmonar,23 que deberían alcanzar mayor especificidad diagnóstica.
Nuestro grupo de estudio coincide con la literatura revisada21,22,30 en que la mayor concordancia en el diagnóstico no invasivo de HP se logró mediante el estudio radiográfico de tórax y el ETT, lo que indica que estos son los medios diagnósticos que más información aportan sobre la existencia de HP; lo que demuestra gran utilidad por su accesibilidad y coste económico.
Entre las técnicas invasivas el GOLD estándar lo constituye el CCD, pues permite determinar la PAPm, gasto cardiaco, resistencia vascular pulmonar y efectuar el test de vasodilatación, entre otras, sin embargo no se realiza de rutina. Solamente está indicado en pacientes con EPOC y episodios repetidos de insuficiencia cardiaca derecha, presencia de una PAPm elevada (determinada por ETT), candidatos a trasplante pulmonar o cirugía de reducción de volumen pulmonar (CRVP).25 En esta investigación no se realizó CCD y no se tiene conocimiento de que se efectúe como protocolo en pacientes EPOC en Cuba.
Se concluye que, entre los pacientes portadores de EPOC y sospecha de HP, la frecuencia en su confirmación resultó alta. Predominaron los pacientes con EPOC severa y HP ligera concomitante y disnea grado 3. La severidad de la hipertensión pulmonar no estuvo determinada por el grado de la EPOC y los medios diagnósticos no invasivos que más información aportaron para el diagnóstico de HP en los pacientes con EPOC fueron la radiografía y el ecocardiograma.