Introducción
Las enfermedades cerebrovasculares (ECV) constituyen uno de los problemas de salud más importantes en todos los países desarrollados y en Cuba. Múltiples recursos se emplean con el fin de atenuar las pérdidas de vidas humanas que alcanzan niveles considerables cada año y el grado de invalidez que presentan estos pacientes. Se observa que en las últimas tres décadas ha habido un ascenso de dichas enfermedades en tasas brutas y existe una tendencia al desplazamiento de la muerte por estas causas hacia edades más tempranas de la vida.1
En Cuba ocupan el tercer lugar entre las causas de muerte2 al igual que en Estados Unidos y el resto de los países del llamado primer mundo,3 es la primera causa de discapacidad similar a Estados Unidos de América y España.
A escala mundial la población de 60 años y más está aumentando en un 3 % anual en comparación con un aumento de 1,9 % total; se estima que en el año 2025 ascienda a 1121 millones equivalente al 13,7 % de la población general. En Cuba todavía es más acuciante por el elevado el nivel de personas envejecidas, la población total no crece y la tercera edad está cerca del 21 %.4
La incidencia de ECV aumenta con la edad y la mortalidad se incrementa con esta, virtualmente se duplica cada cinco años. Es la enfermedad neurológica más frecuente, con una incidencia promedio mundial de 200 casos por cada 100 000 habitantes cada año, y una prevalencia de 600 casos por cada 100 000.5
Por su magnitud y repercusión esta enfermedad ha sido incluida dentro de las prioridades de los programas sanitarios de la Organización Mundial de la Salud (OMS) y de la Organización Panamericana de la Salud (OPS).3
En los últimos 20 años la incidencia de estas se ha mantenido estable, pero con una reducción sostenida de la mortalidad, atribuible al impacto del mejor manejo de los factores de riesgo aterogénicos y a la introducción de las nuevas medidas terapéuticas: fibrinolíticas, quirúrgicas y endovasculares,6,7,8 las cuales aún no son accesibles en la mayor parte de la atención hospitalaria de Cuba.
Si las estatinas se aplican en la fase aguda del ictus, es decir, durante las primeras horas del accidente, su administración tendría como objetivo estabilizar la placa de ateroma y así favorecer la recuperación de las neuronas que mueren durante esta fase. Además, por ser las estatinas antiinflamatorios muy potentes evitan que progrese la ateromatosis en la fase aguda del ictus, donde hay una inflamación muy importante que inhiben los llamados efectos pleiotrópicos, la mayoría de los cuales están relacionados con fenómenos de inflamación.
Las células cerebrales anóxicas y necróticas ocasionan daño al tejido cerebral aún viable y el sistema inmunológico produce daños en el cerebro mediante una reacción inflamatoria mediatizada por el sistema vascular. El daño del vaso sanguíneo en el lugar en que se produce el coágulo de sangre atrae elementos inflamatorios de la sangre a dicho lugar. Entre los primeros elementos de la sangre en llegar figuran los leucocitos los cuales están cubiertos de proteínas del sistema inmunológico que se unen a la pared del vaso sanguíneo en el lugar de la lesión. Después de unirse, los leucocitos penetran la pared endotelial, pasan a través de la barrera sanguínea-cerebral, invaden la sustancia del cerebro, ocasionan lesión adicional y muerte de las células cerebrales.9
Los monocitos y macrófagos liberan productos químicos inflamatorios (citoquinas, interleucinas y factores de necrosis de tejidos) en el lugar de la lesión. Estos productos químicos le hacen más difícil al cuerpo disolver naturalmente un coágulo que ha ocasionado un accidente cerebrovascular y desactiva los factores de anticoagulación e inhiben la liberación del activador de plasminógeno de tejido natural.10
Las estatinas presentan un efecto antitrombótico, lo que se traduciría en una tendencia menor a la formación de trombos después de la rotura de la placa ateromatosa. Esta acción se realiza mediante numerosos mediadores: disminución de los valores de fibrinógeno, reducción de la producción de factor tisular, disminución de la formación de trombos plaquetarios y mejora de la fibrinólisis, regulando el balance fibrinolítico al aumentar el activador tisular de plasminógeno (tPA) e impedir simultáneamente el inhibidor del activador de plasminógeno (PAI).11
También se conoce que incrementa el número de células musculares lisas endoteliales y la expresión de procolágeno tipo I y reduce la proliferación y activación de macrófagos.12
Existe evidencia que las estatinas disminuyen ciertos marcadores de inflamación dentro de los cuales se incluyen la proteína C reactiva (PCR), la proteína de adhesión intracelular soluble y la interleucina 6.13
Por lo antes presentado, el objetivo de este estudio fue evaluar el uso de atorvastatina en el infarto cerebral aterotrombótico agudo.
Método
Se realizó un estudio descriptivo prospectivo de cohorte longitudinal en el período comprendido entre enero 2018 y julio 2020 en el Hospital Clínico Quirúrgico “Julio Trigo López”. El universo estuvo constituido por todos los pacientes diagnosticados con infarto cerebral aterotrombótico agudo que dieron su consentimiento y fueron excluidos los que presentaron complicaciones o no quisieron continuar en el estudio.
El procedimiento empleado incluyó la administración de forma aleatoria de 0, 1 o 2 tabletas de atorvastatina (20 mg) desde el cuerpo de guardia. Además, se realizó tomografía axial computarizada (TAC) de cráneo, la cual fue repetida al tercer día del ingreso y a los 30 días, proteína C reactiva (PCR) al inicio, y a los 30 días, así como la evaluación clínica del paciente de acuerdo al National Institute Of Health Score Scale (NIHSS) diariamente durante el tiempo de ingreso y a los 30 días en consulta externa.
Se aplicó un modelo de recolección de datos con variables de interés como la edad, el sexo, el hábito de fumar, ingestión de bebidas alcohólicas y factores de riesgo como la hipertensión arterial (HTA) y diabetes mellitus (DM), tamaño del infarto cerebral, valor de la PCR y puntaje de la evaluación clínica según la NHISS.
Los datos contenidos en el modelo fueron incorporados a una base de datos elaborada Excel, se trabajó con el procesador de texto WORD de Windows y se utilizó la técnica estadística del análisis de la Varianza (ANOVA).
Resultados
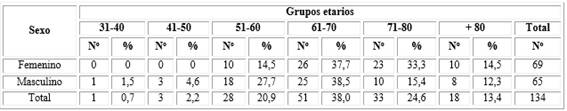
La distribución de los 134 pacientes estudiados fue casi similar en ambos sexos (69 mujeres y 65 hombres). Según los grupos etarios predominó el sexo masculino en los pacientes menores de 60 años (68,7 %) y en los mayores de 60 años el femenino con el 57,8 % de los casos (Tabla 1).
Tabla 1 Distribución de pacientes con infarto cerebral aterotrombótico agudo según sexo y grupos etarios
La relación del sexo y los factores de riesgo muestra que casi un 1/5 de los hombres consumían alcohol y más de la mitad eran fumadores. Más de la tercera parte de ambos sexos eran fumadores, 1/5 de los pacientes eran diabéticos con ligero predominio del sexo masculino y la HTA mostró un predominio franco en los pacientes con el 61,2 %. Igualmente se evidenció mayor afectación en el sexo masculino con 69,2 % (Tabla 2).
Tabla 2 Distribución de pacientes con infarto cerebral aterotrombótico agudo según sexo y factores de riesgo

DM: Diabetes mellitus, HTA: Hipertensión arterial, Ing. alcohol: ingestión de alcohol
El área cerebral infartada y su relación con la dosis de atorvastatina aplicada indican una disminución de un 4,8 % entre el inicio y 30 días después del evento agudo en los pacientes que no recibieron ninguna dosis. Mientras que la diferencia fue mayor en los que tomaron 1 tableta (20 mg) (11,7 %) y se incrementa aún más en los que recibieron 2 tabletas (40 mg) (19,4 %) (Tabla 3).
Tabla 3 Distribución de pacientes con infarto cerebral aterotrombótico agudo según dosis de atorvastatina y disminución del área del infarto

La reducción del valor de la PCR con el uso de la atorvastatina al inicio y a los 30 días del evento se observa en las medias de las diferencias. Estas son diferentes para las 3 dosis administradas, la menor diferencia fue para los pacientes que no recibieron ninguna dosis con 8,5 mg/L, esta aumenta hasta 13,4mg/L para los que tomaron 1 tableta y llega a 16,1 mg/L en el grupo que tomó 2 tabletas (Tabla 4).
Tabla 4 Distribución de pacientes con infarto cerebral aterotrombótico agudo según dosis de atorvastatina y reducción de proteína C reactiva

PCR: Proteína C reactiva.
La evaluación clínica de los pacientes según la escala NIHSS indica que las medias de las diferencias al inicio y a los 30 días son menores para los que no recibieron ninguna dosis (4,7) con relación a las restantes dosis. Las diferencias fueron superiores aunque no significativas entre los que recibieron 1 tableta (8,9) y 2 tabletas (8,0) (Tabla 5).
Discusión
La distribución de los pacientes en el presente estudio se comportó de forma similar al realizado por González Piña.3 En correspondencia a la distribución de la población del municipio Arroyo Naranjo,4 la edad es considerada un factor de riesgo aterogénico debido a varios elementos tales como el envejecimiento vascular, la deficiencia de mecanismos de reparación tisular y la disfunción orgánica.
Otros estudios como la Encuesta de Salud de Chile14 reportan que esta enfermedad es más frecuente en hombres globalmente pero aumenta en las mujeres de la tercera edad al desaparecer la función protectora de los estrógenos, lo que provoca rápida disminución de la masa ósea, inestabilidad vasomotora y síntomas psicológicos que aumentan el riesgo cardiovascular.
El consumo de alcohol en los pacientes fue 10,4 %, cercano al 9,5 % reportado por González Méndez15 y próximo al 11,3 % de Roa16 en Chile. Este se relaciona con el aumento del riesgo de ictus por la elevación de la tensión arterial y la presencia de arritmias, aunque estudios españoles reportan que el consumo moderado de alcohol menos de 30 g diarios tienen efecto protector sobre el riesgo de ictus isquémico.17González Méndez15) igualmente reportó para el hábito de fumar un 41,3 %, superior al informe de este trabajo (35,8 %). Está demostrado que el hábito tabáquico favorece la hipercoagulabilidad adquirida por aumento de la viscosidad sanguínea, del fibrinógeno y la agregación plaquetaria así como disminuye la lipoproteína de alta densidad con daño del endotelio e induce HTA.7,15 En este sentido se señala que 82,5 % de los pacientes eran hipertensos, superior al 61,2 % documentado en el presente estudio. La HTA es el factor de riesgo modificable más importante para el ictus, es proporcional al grado de HTA y se duplica por cada incremento de 10 mmHg de la presión arterial.15
La diabetes mellitus constituye un factor de riesgo independiente para el ictus isquémico y se relaciona con una mayor susceptibilidad a la ateroesclerosis y mayor prevalencia de factores aterogénicos.
Aunque no se encontraron trabajos en los que se valore el tamaño del infarto cerebral agudo al inicio y a los 30 días se considera que el uso de atorvastatina disminuye el área infartada y es una buena terapéutica para salvar tejido cerebral. A mayor dosis empleada se consiguió una reducción más significativa del área afectada.
La PCR es una proteína indicadora de inflamación que se eleva rápidamente en fase aguda y cuando cesa también disminuye rápidamente, por eso es útil como marcador evolutivo,17 Las concentraciones séricas elevadas de PCR al ingreso de un paciente con infarto cerebral está asociada con una pobre evolución en las primeras horas y siguientes días.18
Sequeiros Chirinos y otros y Pena Sánchez y otros en sus respectivos estudios mostraron que los valores elevados de PCR estuvieron relacionados con una evolución desfavorable, mayor mortalidad y recurrencia de ictus, así como peor pronóstico en los pacientes de más edad.19,20
En el trabajo actual el uso de atorvastatina a mayor dosis disminuyó la concentración de PCR y fue mejor la evolución de los pacientes.
Se conoce la correlación que existe entre el volumen del infarto cerebral y la puntuación de la escala NIHSS, a mayor valor en esta escala hay un peor pronóstico a largo plazo. En un estudio realizado en México21 se encontró que entre los factores predictivos de discapacidad y muerte a los 30 días del infarto cerebral agudo estaba los valores altos de la escala NIHSS. Durante el período en que se desarrolló esta investigación la disminución del valor de la escala NIHSS estuvo relacionada con la dosis de atorvastatina administrada, no se reportaron fallecidos y se logró reducir la discapacidad en los pacientes estudiados.
La disminución del área infartada evaluada por neuroimagen y la reducción en los valores de PCR fue directamente proporcional a la dosis de atorvastatina empleada. El empleo de este tratamiento se asoció a una evolución clínica favorable en los pacientes estudiados, con disminución de las discapacidades y la mortalidad por enfermedad cerebro vascular aterotrombótica aguda.















