Introducción
La situación de salud de los adultos, influenciada por fenómenos ambientales, demográficos y socioculturales, ha cambiado. En estos momentos las enfermedades no transmisibles constituyen la mayor prioridad que afecta este sector poblacional lo que impone una atención específica. La presencia de una de estas enfermedades, conlleva seguimiento a largo plazo y exige un modelo de atención que difiere, en lo esencial, del modelo de acción médica para afrontar las situaciones agudas.
La diabetes mellitus (DM) es un síndrome clínico heterogéneo con etiología compleja en la que influyen factores genéticos y ambientales. La interacción de estos factores determina una hiperglicemia crónica acompañada de trastornos del metabolismo de los carbohidratos, grasas y proteínas que originan complicaciones agudas y/o crónicas, 1-3 al profundizar en la identificación de los factores pronósticos en el riesgo de padecer esta enfermedad y sus complicaciones.4,5) Los hallazgos en este campo contribuyen al conocimiento de la fisiopatología de la diabetes, abren nuevas promisorias perspectivas para la prevención, el diagnóstico oportuno y el tratamiento de una de las condiciones más graves y limitantes en los seres humanos del mundo moderno.6-9
La hiperglucemia produce complicaciones microvasculares y macrovasculares, es un tema de abordaje ineludible en el proceso de orientación educativa de pacientes diabéticos, máxime si se tiene en cuenta que la retinopatía es una complicación muy frecuente , el tratamiento para la prevención se ha centrado, en Cuba , en un control intensivo de la glicemia, por lo que el objetivo primordial es sustentar el manejo que se le está dando al paciente diabético tipo II, para disminuir los valores de hemoglobina glucosiladas hasta parámetros óptimos.10-14
La hemoglobina glicada es una heteroproteína de la sangre que resulta de la unión de la hemoglobina con glúcidos unidos a cadenas carbonadas con funciones ácidas en el carbono 3 y el 4, pueden ser A1a, A1b y A1c, es el producto de la glicosilación no enzimática de la hemoglobina circulante. Está determinada por el promedio de glucemia plasmática global durante 60 a 90 días previos a determinación. 13,14
Sobre la base de la Asociación Americana de Diabetes (ADA) como la Organización Mundial de la Salud (OMS) incorporan a la hemoglobina glicada como criterio diagnóstico de DM con un punto de corte de 6.5% por lo que se necesitan estudios con mayor nivel de evidencia para el establecimiento de este parámetro bioquímico como factor pronóstico. (13,14
La hemoglobina glicosilada que mide los niveles de glucosa en sangre, es una prueba de laboratorio muy utilizada en la DM para saber si el control que realiza el paciente sobre la enfermedad ha sido bueno durante los últimos tres o cuatro meses (aunque hay médicos que consideran solo los dos últimos meses). De hecho, el 50% del resultado depende solo de entre las cuatro y seis últimas semanas. (13
Diferentes estudios han mostrado la asociación entre el descontrol glucémico y las complicaciones crónicas microvasculares o macrovasculares, o ambas. Reciente análisis del estudio DETECT-2 y 3 examinó la asociación entre la HbA1c y la retinopatía. Como mostró el reporte del Comité de Expertos del año 1997, la prevalencia de retinopatía se incrementa sustancialmente cuando los valores de HbA1c se encuentran entre 6 y 7 %. El gran volumen de información de diversas poblaciones estableció la asociación entre los niveles de HbA1c y el incremento de la prevalencia de retinopatía moderada, y dio una fuerte justificación para asignarle un punto de corte a la HbA1c ≥ 6,5 % para el diagnóstico de DM. (15,16
Existen trabajos que sugieren un “nivel crítico” que correspondería a una HgbA1c superior a 8%para la retinopatía a partir del cual el riesgo sería muy elevado. Lo recomendable es un nivel menor de 7%; la DCCT refiere que, no se ha encontrado un cierto nivel de HgbA1c que garantice una protección absoluta de las complicaciones tardías microvasculares y macrovasculares.14-17
La retinopatía diabética es una complicación ocular de la DM que está causada por el deterioro de los vasos sanguíneos que irrigan la retina, puede tener como resultado que estos sufran una fuga de fluido o sangre. Si la enfermedad avanza se forman nuevos vasos sanguíneos y prolifera el tejido fibroso en la retina, lo que tiene como consecuencia que la visión se deteriore, pues la imagen enviada al cerebro se hace borrosa.18-19
La retinopatía diabética es considerada una de las enfermedades del programa VISIÓN 2020 de la OMS para la eliminación de cegueras prevenibles a nivel mundial. Desde el punto de vista oftalmológico, la retinopatía diabética es un problema de salud pública de gran magnitud dado que es considerada la tercera causa de ceguera a nivel mundial, pero la primera causa en edad laboral: 16 - 64 años. El 97% de pacientes con DM tipo II y el 62% con DM tipo I desarrollan alguna forma de retinopatía. 20-23 El control metabólico mediante la determinación de HbA1c retardan la progresión de esta complicación.24,25
Método
Se realizó un estudio analítico transversal, con la utilización de métodos teóricos, empíricos y estadísticos; eluniverso final fue de 181 pacientes según criterios establecidos, fue dividido en un grupo estudio y un grupo control. El grupo estudio estuvo constituido por 31 pacientes con diagnóstico de algún tipo de retinopatía diabética y el grupo control por 150 pacientes sin ese diagnóstico. El tiempo estuvo comprendido en 3 años, desde abril 2015 hasta abril 2019, en el Policlínico Universitario Ángel Ortiz Vázquez Manzanillo. Granma. Se realizaron consultas; cada paciente fue seguido por dos años y se le realizaron tres hemoglobinas glicadas, tres glucemias en ayunas y dos controles oftalmológicos.
Criterios de inclusión:
Pacientes mayores de 17 años.
Pacientes que aceptasen participar en el estudio mediante la firma del consentimiento informado y notificado.
Pacientes con diagnóstico anterior de DM tipo II.
Pacientes con consulta realizada de oftalmología, al menos, una vez al año.
Pacientes con al menos dos hemoglobinas glicada durante el tiempo del estudio.
Criterios de exclusión:
Pacientes con hallazgos de opacidad en los medios de refracción del ojo durante el examen oftalmológico.
Pacientes con retinopatía no diabética.
Resultados
De un total de 231 pacientes con DM tipo II atendidos en la Policlínica Universitaria, Ángel Ortiz Vázquez, se inició el estudio con 197 pacientes según criterios de inclusión y exclusión,16 pacientes salieron del estudio por diversas causas con un universo final de 181 pacientes. Este universo fue dividido en un grupo estudio (portador de algún tipo de retinopatía diabética) y un grupo control (no portador de algún tipo de retinopatía diabética). El grupo estudio estuvo constituido por 31 pacientes y el grupo control por 150.
El tiempo medio de evolución de la enfermedad fue de 7.8 años con una mediana en 7.3, con una desviación estándar de ±4.3172513 en un rango de 0.8 - 24.4. La media del tiempo de evolución fue mayor en el grupo estudio (8.67 vs 7.62) pero la desviación estándar fue mayor en el grupo control (±4.47843227 vs ±3.35834259). La distribución fue marcadamente leptocúrtica en el grupo estudio (4.72217296 vs 1.44664774) el nivel de significación estadística de la comparación de la media de tiempo de evolución muy significativa. (Tabla 1)
Tabla 1. Pacientes con DM tipo II según datos resumen de la variable tiempo de evolución de la enfermedad. Policlínica Universitaria Ángel Ortiz Vázquez. 2015-2019.
| Datos resumen | Valor | P | ||
| Grupo estudio | Grupo control | Total | ||
| Media | 8.67 | 7.62 | 7.8 | <0.001 |
| Mediana | 7.9 | 6.8 | 7.3 | |
| Moda | 7.9 | 4.9 | 4.9 | |
| Desviación estándar | ±3.35834259 | ±4.47843227 | ±4.3172513 | |
| Curtosis | 4.72217296 | 1.44664774 | 1.63841891 | |
| Rango | 4-19.6 | 0.8-24.4 | 0.8-24.4 | |
p: Nivel de significancia estadística calculado a partir de la media del tiempo de evolución.
(comparación entre el grupo control y el grupo estudio).
El tipo específico más diagnosticado de retinopatía diabética fue el de retinopatía diabética no proliferativa (67.74%) y dentro de ella el estadio más prevalente fue el denominado leve o mínimo. (Tabla 2)
Tabla 2. Pacientes con DM tipo II según tipo de retinopatía diabética. Policlínica Universitaria Ángel Ortiz Vázquez. 2015-2019.

La tabla 3, muestra los pacientes con DM tipo II según datos resumen de la variable valor de hemoglobina glicada, se observó una relación incremental del riesgo de retinopatía diabética según el nivel de hemoglobina glicada ascendente fundamentada en el incremento en la tendencia del riesgo asociado para retinopatía diabética, desde casi el doble (OR=1.89) con cifras de HbA1c entre 7.1 y 8.0 hasta más del triple (OR=3.51) cuando los valores de HbA1c fueron iguales o mayores a 10.1.
Tabla 3. Pacientes con DM tipo II según datos resumen de la variable valor de hemoglobina glicada. Policlínica Universitaria Ángel Ortiz Vázquez. 2015-2019.
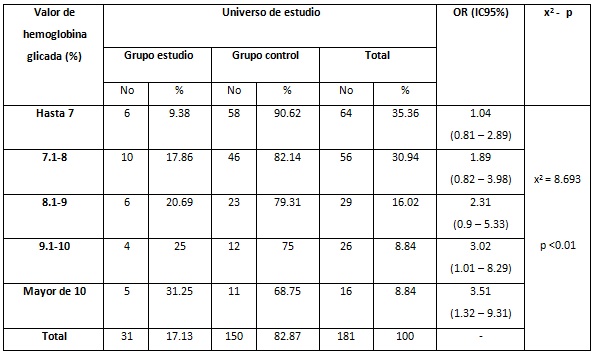
OR: Odds ratio.
IC95%: Intervalo de confianza al 95% para el OR.
x2: Chi-cuadrado para la tendencia lineal.
p: nivel de significancia estadística para la tendencia.
Por otra parte, el mal control metabólico (HbA1c superior a 7.0%) fue significativamente superior entre los casos (80.64% vs. 61.33%; p<0.01) y se asoció estadísticamente con la presencia de la retinopatía diabética (OR= 2.7; IC95%= 1.01 - 4.73; p<0.01). (Tabla 4)
Tabla 4. Pacientes con DM tipo II según control metabólico. Policlínica Universitaria Ángel Ortiz Vázquez. 201-2018.
| Control metabólico | Universo de estudio | OR (IC95%) | p | |||||
|---|---|---|---|---|---|---|---|---|
| Grupo estudio | Grupo control | Total | ||||||
| No | % | No | % | No | % | |||
| Buen control metabólico | 6 | 19.36 | 58 | 38.67 | 64 | 35.36 | 1.04 (0.81 - 2.89) | <0.01 |
| Mal control metabólico | 25 | 80.64 | 92 | 61.33 | 117 | 64.64 | 2.7 (1.01 - 4.73) | |
| Total | 31 | 17.13 | 150 | 82.87 | 181 | 100 | - | |
p: Nivel de significancia estadística calculado para el mal control metabólico (comparación entre el grupo control y el grupo estudio).
En los pacientes del grupo estudio y en los del grupo control fue similar el número de pacientes que tenían cifras inadecuadas en la glucosa basal (45.16% vs 42.67%) esta alteración no se asoció con la presencia de retinopatía diabética (OR= 0.092 [IC95%= 0.68 - 2.18]. (Tabla 5)
Tabla 5. Pacientes con DM tipo II según datos resumen de la variable glucemia basal. Policlínica Universitaria Ángel Ortiz Vázquez 2015-2019.
| Datos resumen | Valor | p | ||
| Grupo estudio | Grupo control | Total | ||
| Media | 136.55 | 131.12 | 132.05 | 0.092 |
| Mediana | 137.1 | 130.4 | 131.7 | |
| Moda | 131.8 | 119.4 | 131.8 | |
| Desviación estándar | ±7.18627725 | ±13.9040513 | ±13.1469414 | |
| Curtosis | 0.66590088 | 0.4176074 | 0.58996484 | |
| Rango | 127.5-156.8 | 103.4-173.6 | 103.4-173.6 | |
p: Nivel de significancia estadística calculado a partir de la media del valor de glucemia basal medido (comparación entre el grupo control
y el grupo estudio).
Discusión
La DM constituye un importante problema de salud pública y las complicaciones ocasionadas por esta, como la retinopatía, son causa importante de morbimortalidad en los pacientes que la padecen. En Cuba, desde la implementación del Programa de Diagnóstico y Control de la DM, se logró identificar un mayor número de personas enfermas al tiempo que se disminuyó la incidencia de la enfermedad como causa de muerte. Otro logro del Programa ha sido el retardo en la aparición de complicaciones y el manejo efectivo de las mismas. (1,21
La población de este estudio se basó en criterios diagnósticos tanto de DM como de retinopatía, que han variado a lo largo de los 30 años en los que se registraron miles de estudios y que concluyó con la elaboración de este trabajo, pero que deberán ser considerados en investigaciones epidemiológicos en los que se determine con mayor exactitud la prevalencia de esta complicación (retinopatía diabética).
Ante la mayor expectativa de vida actual, los hábitos higiénico-dietéticos, los factores raciales, la carencia de educación en general y cultura sanitaria en lo específico, es de esperarse un aumento en esta epidemia metabólica y de una de sus complicaciones más devastadoras, la retinopatía diabética. (10,20
Actualmente se considera como un problema de Salud Pública y, a pesar de conocerse la historia natural de la enfermedad, la existencia de un método diagnóstico aceptado, un tratamiento precoz benéfico y un tratamiento efectivo (láser), cuando está ya se estableció, la ceguera y debilidad visual resultantes, seguirán en aumento.
La retinopatía diabética la tercera causa de ceguera a nivel mundial y la primera en personas de 14 a 64 años, uno de los retos que plantea la enfermedad es la disminución de la edad del diagnóstico a tal punto que hoy pueden diagnosticarse pacientes con DM tipo II con menos de 20 años de edad. (22
Conocer este hecho solo representa el inicio de una solución parcial que concretará con la planeación adecuada de políticas gubernamentales de salud preventiva y optimización de recursos (ambos únicamente teóricos hasta el momento), y con la implementación de grupos multidisciplinarios de autoayuda conformados por la población afectada y profesionales y/o educadores en DM, así como con la implementación de asignaturas que den prioridad a la prevención.
La presente investigación incluyó inicialmente al 100% de los pacientes diagnosticados con DM tipo II residentes en el área de salud. Este universo de estudio inicial fue de 197 pacientes según criterios de inclusión y exclusión que se redujo a 181 pacientes según criterios de salida. Estos criterios estuvieron sustentados en la no realización de la hemoglobina glicada indicada, la no asistencia al control oftalmológico y el cambio de residencia permanente durante el tiempo del estudio. A criterio de estos autores el total de pacientes excluidos del estudio no afecta la validez interna y externa de la investigación.
La retinopatía diabética fue diagnosticada en el 17.12% de los pacientes los cuales constituyeron el grupo estudio.
En un trabajo realizado por las autoras Albuja Arias y Páez Iturralde,23el 17.1% de los pacientes estudiados fueron diagnosticados con algún tipo de retinopatía diabética. Un estudio en Australia sobre diabetes, obesidad y estilos de vida en el año 2015, encontró que la prevalencia de retinopatía diabética fue de 21.9% para personas que conocían su enfermedad previamente. (25
La autora Eye Study en Singapure Malay, observó que la prevalencia de retinopatía diabética fue del 35.4% en su estudio.25 En el Blue Mountains Eye Study de 29%; en el Handan Eye Study 43%; en el Prevalence of Diabetic Retinopathy in the United States 2005-2008 la prevalencia fue de 32.9% lo que nos muestra una alta prevalencia a nivel mundial.
Entre los grandes estudios de tamizaje regionales está el “DIAD”, realizado el año 2015 por iniciativa de la Asociación Panamericana de Oftalmología bajo la presidencia del Prof. Dr. Juan Verdaguer, se evaluaron 7715 pacientes en 16 países constatándose que el 40.2% presentaban retinopatía diabética. Un estudio realizado en la ciudad de Quito, en el año 2018, sobre factores relacionados con el control metabólico de pacientes con DM tipo II atendidos en tres hospitales de la ciudad, se encontró una prevalencia de retinopatía diabética del 42%.24
Existen estudios poblacionales específicamente diseñados para estimar la prevalencia de ceguera en Latinoamérica, pero no son específicos para retinopatía diabética. Siete estudios entre los cuales, el RACSS (Rapid Assessment of Cataract Surgical Services) o RAAB (Rapid Assessment of Avoidable Blindness) conducidos en Latinoamérica, describen datos acerca de la contribución de la retinopatía diabética en el total de los casos de ceguera. De acuerdo con estos estudios en el Ecuador, el 7.1% de las causas de ceguera fueron atribuidas a retinopatía diabética. (18
La OMS estima que 4.8% de la ceguera global es causada por retinopatía diabética, pero en Latinoamérica esto aumenta al 7%, solamente Cuba contribuye anualmente con un porcentaje mínimo de estos casos. Esta situación demanda y exige mejorar la atención y control del paciente con DM tipo II, lo que deja claro que se debe actuar como lo sugieren las guías internacionales de DM tipo II y realizar un chequeo oftalmológico anual, por la alta prevalencia de retinopatía. (3
Al contrastar estos resultados se hace evidente el éxito de la intervención del estado en la salud de la población. Esta intervención tiene su expresión máxima en el Programa Nacional de Diabetes Mellitus el cual ha logrado un diagnóstico de la enfermedad en etapas en las que aún no han aparecido complicaciones, un mayor tiempo de latencia desde el diagnóstico hasta la aparición de las complicaciones, una disminución en las muertes directas por alguna complicación de la enfermedad, una disminución en los años de vida potencialmente pedidos y en la mortalidad asociada directamente al padecimiento de la enfermedad.
En la población estudiada, el tiempo medio de evolución de la enfermedad fue de 7.8 años con una mediana en 7.3 con una desviación estándar de ±4.3172513 en un rango de 0.8 - 24.4. La media del tiempo de evolución fue mayor en el grupo estudio (8.67 vs 7.62) pero la desviación estándar fue mayor en el grupo control (±4.47843227 vs ±3.35834259). La distribución fue marcadamente leptocúrtica en el grupo estudio (4.72217296 vs 1.44664774) con un nivel de significación estadística de la comparación de la media de tiempo de evolución muy significativa.
Albuja Arias y Páez Iturralde, 23) en su estudio encontraron una edad de 68 años o más, y casi la mitad (46.1%) tenían un tiempo de evolución de la diabetes superior a los 10 años, otro hecho que está estrechamente relacionado con el desarrollo de retinopatía diabética, ya que se ha descrito que un 20 o 30% de la población con DM tendrá cierto grado de retinopatía inducida por la enfermedad.
Esta complicación tardía afecta, después de 20 años, a más del 90% de los casos de DM tipo I y a más del 60% del tipo II. Con respecto a esto y a su correlación con la retinopatía diabética existe un estudio realizado en Jordania en conjunto con la Universidad y el Centro Nacional de Diabetes, Genética y Endocrinología que afirma que la distribución de retinopatía diabética comenzó a hacerse notoria a partir de los 5 años o más de evolución de la DM con un 99% de los casos en los rangos superiores de 5 años con una p de 0.005. (20
En el Singapure Malay Eye Study (SMES), el promedio de edad de personas con retinopatía diabética fue de 12 años con una p de <0.001; en ese estudio la correlación entre tiempo de evolución de la diabetes y el riesgo de aparición de retinopatía diabética es evidente, se pudo observar que las personas con 10 años o más en el grupo de casos con un 74.2% vs. 40.3%; p<0.001, tienen más riesgo de desarrollar la retinopatía diabética. (25
En este estudio se pudo observar que el tiempo de evolución de la DM tipo II fue diferente entre los dos grupos, con 10 años o más el de mayor significación estadística. Esto indica que más de la mitad de los pacientes en este rango de edad desarrollan retinopatía diabética; con una cifra considerable.
El tipo específico de retinopatía diabética más diagnosticado fue el de retinopatía diabética no proliferativa (67.74%) y dentro de ella el estadio denominado leve o mínimo fue el más prevalente. Los autores consultados concuerdan con estos resultados.
El último valor de hemoglobina glicada medido tuvo una media de 7.78% mayor en el grupo control que en el grupo estudio (7.63% vs 8.53%) con una diferencia estadísticamente significativo entre ambos grupos. Se observó una relación incremental del riesgo de retinopatía diabética según el nivel de hemoglobina glicada ascendente fundamentada en el incremento en la tendencia del riesgo asociado para retinopatía diabética, desde casi el doble (OR=1.89) con cifras de HbA1c entre 7.1 y 8.0 hasta más del triple (OR=3.51) cuando los valores de HbA1c fueron iguales o mayores a 10.1.
Por otra parte, el mal control metabólico (HbA1c superior a 7.0%) fue significativamente superior entre los casos (80.64% vs. 61.33%; p<0.01) y se asoció estadísticamente con la presencia de la retinopatía diabética (OR= 2.7; IC95%= 1.01 - 4.73; p<0.01). En los pacientes del grupo estudio y en los del grupo control fue similar el número de pacientes que tenían cifras inadecuadas en la glucosa basal (45.16% vs 42.67%).
En cuanto a la glucosa en ayunas en el Epidemiology of Diabetes Interventions and Complications (EDIC) 2003-2013, sede muestra que un control estricto de glicemia, en diabetes tipo I, baja el riesgo de desarrollar una retinopatía en un 76% o de progresión en un 54%. The DCCT research Group también realza el hecho que un buen control reduce un 47% el desarrollo de una retinopatía severa o proliferativa. (3
Conclusiones
El valor de hemoglobina glicada HbA1C mayor de 7 % constituye un riesgo incremental lineal en la aparición de retinopatía diabética lo que evidencia la existencia de un mal control metabólico. Aquellos pacientes que llevan un tiempo de evolución de la diabetes mellitus superior a los 10 años poseen mayor riesgo de presentar esta complicación.














