Introducción
Los quistes constituyen una cavidad patológica revestida por una pared de tejido conectivo definida y con un tapiz epitelial; presenta en su interior un contenido líquido, semilíquido o gaseoso; su crecimiento es de forma centrífuga y expansiva.1
La clasificación modificada de Robinson y Thomas para los quistes del área cervicofacial incluye a los quistes tirogloso, branquial y dermoide, dentro de los congénitos. (2) Actualmente se incluyen otros quistes como: laringoceles, quistes tímicos, linfangiomas, otros teratomas y quistes broncogénicos. (3,4
El quiste del conducto tirogloso es una formación congénita situada en la línea media del cuello o cerca de ella, entre la base de la lengua y el hueso hioides. Un signo patognomónico es el movimiento vertical de la masa a la deglución y a la protracción lingual. Es considerado la tumefacción congénita del cuello más frecuente, y constituye la segunda causa de tumoración cervical después de las linfoadenopatías benignas. (5,6
El quiste branquial, es una malformación congénita blanda, lisa o lobulada de etiología muy discutida, sin embargo la teoría de los remanentes branquiales es más aceptada y se basa en el cierre imperfecto de la primera, segunda, tercera o cuarta hendidura branquial, y por esa razón, aparece en la cara lateral del cuello.3,6
La mayoría de los quistes branquiales cursan sin sintomatología, es decir, no suelen ser dolorosos ni tienden a interrumpir la movilidad del cuello ni la deglución.
Entre un 92% y un 90% se relacionan con la segunda. (7,8El diagnóstico se debe realizar en primer lugar por la clínica sugestiva como es la de una tumefacción latero-cervical por delante del músculo esternocleidomastoideo en un adulto joven. 9
El quiste dermoide cervical es una anomalía del desarrollo, constituye una cavidad llena de material seroso y con evidencia de derivados de piel especializada, es un teratoma quístico que se presenta como una tumefacción en el cuello, se origina de una inclusión de restos epiteliales en la línea media, en el momento del cierre del I y II arcos branquiales, durante la quinta semana del desarrollo embrionario. 10,11
Los quistes congénitos cervicofaciales por su localización, forma de aparición y por los datos de la exploración clínica, ofrecen pocas dudas con respecto al diagnóstico diferencia, esto se hacía más patente hace un tiempo cuando el soporte clínico era prácticamente el único requisito para proponer realizar el acto quirúrgico, en los últimos años, el avance de las modernas técnicas de diagnóstico por imagen y el aumento de la fiabilidad e inocuidad del PAAF, hacen que esta batería de estudio sea un requisito indispensable para llevar a cabo la cirugía con una sospecha quirúrgica que coincide mayormente con los resultados histopatológicos definitivos.12
El presente trabajo se realizó con el objetivo de precisar la efectividad del diagnóstico clínico y citológico de estos quistes.
Métodos
Se realizó un estudio retrospectivo de 22 pacientes con diagnóstico clínico, citológico y/o histológico de quiste tirogloso, branquial o dermoide atendidos en el servicio de cirugía maxilo facial del Hospital Universitario Carlos Manuel de Céspedes de Granma, de Cuba, entre enero de 2018 y diciembre del 2022; con el objetivo de establecer la efectividad del diagnóstico clínico y citológico de estos quistes.
Todos los pacientes contaban con una punción aspirativa con aguja fina (PAAF) realizada previo al acto quirúrgico.
Los pacientes fueron clasificados en:
Verdaderos positivos (VP): Aquellos cuyo diagnóstico clínico y citológico coincidió con el histológico.
Falsos positivos (FP): El diagnóstico clínico o citológico es de un quiste congénito pero no se corroboró histológicamente.
Se calculó la seguridad del diagnóstico clínico y el PAAF para cada tipo de quiste mediante las siguientes fórmulas:
Seguridad = (VP +VN)/total Agrupa las dos categorías anteriores.
El informe del diagnóstico histológico se consideró como el de mayor exactitud diagnóstica.
Se recogieron las siguientes variables: edad, sexo, impresión diagnóstica en la solicitud del PAAF y diagnósticos citológico e histológico. Para ello se revisaron los archivos de biopsias y PAAF del departamento de anatomía patológica de la institución hospitalaria.
Los datos se recogieron en una ficha de vaciamiento confeccionada al efecto. La información fue procesada por el método manual y con el uso de una calculadora; obteniéndose frecuencias absolutas y porcentajes. Los datos tabulados fueron llevados a tablas y representados gráficamente los más importantes.
Resultados
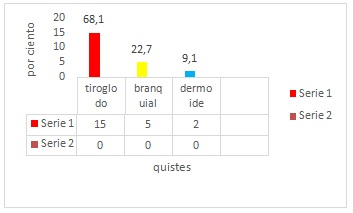
La figura 1 muestra el comportamiento de los quistes congénitos según la clasificación de Robinson y Thomas modificada. El quiste tirogloso resultó ser el más frecuente, siendo el 68,1% de todos los quistes mal formados que se estudian. Le siguen en orden de frecuencia, el quiste branquial, con un 22,7% y el dermoide con 9,1%.
El valor del diagnóstico clínico para los quistes congénitos cervicofaciales se muestran en tablas.
En la tabla 1 se muestra que la seguridad del diagnóstico clínico para el quiste tirogloso fue de 95,4 y la especificidad de 87,5. El 93,3 % de los pacientes que presentaban un quiste tirogloso fue diagnosticado correctamente en la consulta. El resto se distribuyó en:
Falso positivo:
1 adenitis crónica.
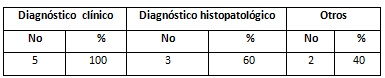
Tabla 1 Correlación clínico histopatológica de los quistes tirogloso.
| Diagnóstico clínico | Diagnóstico histopatológico | Otros | ||||
|---|---|---|---|---|---|---|
| N0 | % | N0 | % | N0 | % | |
| 15 | 100 | 14 | 93,3 | 1 | 6,7 | |
Para el quiste branquial se observa que solo el 60,0% tuvo un diagnóstico clínico correcto. (Tabla 2)
Para el quiste dermoide, el 100 % fueron diagnosticados clínicamente de forma correcta. (Tabla 3)
Las tabla 4ytabla 5muestran la relación cito-histopatológica de los quistes congénitos de cara y cuello donde se obtuvo un diagnóstico citológico previo a la intervención quirúrgica.
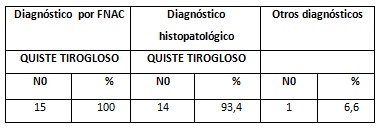
Para el tirogloso se define que el 93.4% de los pacientes fueron correctamente diagnosticados con esa prueba; siendo la seguridad del diagnóstico citológico en este caso de un 95,4%. (Tabla 4)
Falso positivo:
1 carcinoma epidermoide submucoso.
En la tabla 5 se muestra que para el quiste branquial la seguridad del PAAF fue de un 90,9%; el 60% fue diagnosticado correctamente por el PAAF y el resto resultaron:
Falso positivo:
2 hiperplasias ganglionares reactivas.
Discusión
En varias ocasiones se presentan dificultades al establecer un diagnóstico presuntivo certero en casos de tumores quísticos cervicales aún después de seguir toda una serie de pasos y estudios complementarios.
Estrada Sarmientos,6y Álvarez García,9reconocen al quiste tirogloso como el quiste malformativo Cervicofacial de mayor prevalencia, esto apoya nuestros resultados.
A pesar de ser considerada una afección característica de pacientes menores de 10 años de edad, no dejó de ser predominante en nuestra muestra, constituida por pacientes mayores de 15 años.
Fundamentalmente, ante una tumoración cervical se ha de establecer el diagnóstico diferencial con tres etiologías posibles: congénita, infecciosa y neoplásica.13
Cuando se examina un paciente con una tumefacción cervical, la primera observación debe ser el grupo de edad en que se encuentra: pediátrica (hasta los 15 años), adulto joven (16-40 años), y adulto mayor (+ de 40 años). En el primer y segundo grupo las tumefacciones inflamatorias son más frecuentes que las congénitas, le siguen las neoplásicas; sin embargo, en edades más avanzadas la primera consideración debe ser la de origen neoplásico. Después de la edad debe considerarse la localización de la masa cervical; las congénitas generalmente aparecen en sitios constantes. Las de origen ganglionar generalmente siguen el trayecto de los vasos y ganglios linfáticos además debe enfatizarse en los antecedentes patológicos familiares y personales y en el examen físico, este último es considerado el paso más importante del diagnóstico; pues nos ayuda a determinar la localización, tamaño, relación con estructuras vecinas, consistencia, presencia de thrills o pulsaciones. El tiempo de evolución es otro elemento a considerar, pues una tumefacción de pocos días de evolución es por lo general inflamatoria, de meses es de origen neoplásico seguramente y de años es generalmente congénita. (14
Se encontró mayor tendencia al error clínico en los quistes branquiales, esto podría a deberse que ellos presentan una localización común a un gran número de afecciones como: masas cervicales de origen tumoral benigno o maligno, de origen metastásico, inflamatorio o congénito. Las confusiones más frecuentes se presentan con linfadenopatias, quizás por la elevada frecuencia de sobreinfecciones que manifiestan y los hacen dolorosos; los autores,8,15atribuyen esta susceptibilidad a las infecciones de las vías aéreas superiores.
Para el quiste dermoide no hubo error clínico probablemente porque las características clínicas son patognomónicas y se prestan menos frecuentemente a confusiones, ya que un aumento de volumen blando, no fijo a piel que socava el hueso subyacente y localizado frecuentemente en cola de ceja hace pensar primeramente en un quiste dermoide.
A menudo la anamnesis y la exploración física no son suficientes, y es preciso recurrir a medios diagnósticos complementarios. ElPAAF es una prueba diagnóstica confiable sensible, mínimamente invasiva en el diagnóstico de los quistes congénitos cervicales.
La BAAF, ofrece un diagnóstico preoperatorio muy cercano al definitivo en la gran mayoría de los casos. Algunos autores,16,17prefieren este método por ser sencillo y rápido, también acompañada del ultrasonido para una mejor guía.13
Consideramos el PAAF de gran utilidad para el diagnóstico de los quistes congénitos cervicofaciales. Algunos autores, 16,17prefieren este método por ser sencillo y rápido; aunque otras investigaciones, 17consideran de primera elección las pruebas de imagen como la tomografía computarizada y la resonancia magnética nuclear.
Conclusiones
El diagnóstico clínico no es totalmente efectivo. Es preciso recurrir a medios auxiliares de diagnóstico, como la biopsia por aspiración con aguja fina. Esta constituye una técnica de mayor seguridad. Consideramos el PAAF de gran utilidad para el diagnóstico de los quistes congénitos Cervicofaciales.