Introducción
La administración de fluidos, unido al uso de la ventilación mecánica y la antibioticoterapia, constituye uno de los pilares de tratamiento en pacientes que ingresan en la Unidad de Cuidados Intensivos (UCI).
Según se plantea, una inadecuada reposición de volumen produce un uso no justificado de vasopresores que provocan vasoconstricción y agravan la isquemia de órganos; mientras que la sobrecarga de volumen empeora el pronóstico de los pacientes, pues aumenta el contenido de agua en los tejidos y afecta la difusión del O2. Por tanto, es necesario considerar a los fluidos como un medicamento más y determinar cómo administrarlo en cada etapa por las que transita el paciente grave.1)
El criterio clínico es inexacto para administrar fluidos a dichos pacientes, ya que la sed ocasionada por la respiración bucal y la ausencia de alimentación enteral generan confusión a la hora de interpretar este aspecto; asimismo, el encamamiento, el déficit de proteínas y la mala distribución de los líquidos como expresión del daño endotelial producen edema en los tejidos, que muchas veces conduce a la indicación injustificada de diuréticos.
De acuerdo con los razonamientos anteriores, resulta ineficaz regirse por un criterio clínico para el aporte de fluidos. El volumen urinario y la frecuencia cardíaca son parámetros útiles, pero tardíos en el tiempo, por lo que las guías actuales no los recomiendan.2,3 Por su parte, el lactato es uno de los parámetros más utilizado y efectivo, pero la no disponibilidad en el centro hizo que se utilizara con escasa frecuencia en el presente estudio.
La ausencia de medios efectivos de monitorización en las UCI, la no uniformidad de criterios en la práctica clínica, así como la ausencia de guías de actuación sobre la administración de fluidos en el paciente grave, fueron las razones para realizar esta investigación con el objetivo de evaluar el proceso de administración de dichos fluidos y su relación con algunas variables de interés.
Métodos
Se realizó un estudio descriptivo analítico y prospectivo de 147 pacientes ingresados en la Unidad de Cuidados Intensivos del Hospital General Docente Dr. Antonio Luaces Iraola de Ciego de Ávila durante el primer semestre de 2020, para caracterizar el estado de la administración de fluidos y su relación con la mortalidad. Se evaluaron 598 pruebas de fluidos, algunas variables hemodinámicas y el balance de líquidos en las primeras 72 horas del ingreso. Se excluyeron aquellos con estadía menor a la anterior.
Toda la información la recogieron los propios investigadores mediante la revisión documental de las historias clínicas. Para el procesamiento de los datos se utilizó la prueba T de Levene para la comparación de medias, con una significación estadística de 95 % y la regresión logística para determinar los factores relacionados con la mortalidad. Se guardó la confidencialidad de los datos y solo se divulgarán con fines científicos.
Resultados
En la serie, el promedio de edad fue de 48,3 años, con límites entre 14 y 91. Predominó el sexo femenino (55,8 %) y la puntuación de APACHE II al ingreso resultó ser de 14,2; asimismo, 49,7 % de los pacientes ingresaron por afecciones médicas, 30,6 % por enfermedades quirúrgicas y 3 por trauma. En tanto, 45,6 % de los afectados necesitaron ventilación mecánica invasiva, el promedio de estadía hospitalaria fue de 8,4 días y falleció 22,4 % de la muestra.
Las causas principales de ingreso fueron el estado posoperatorio complicado y la neumonía grave; igualmente, de las 26 gestantes, 10 presentaron enfermedad hipertensiva asociada con el embarazo.
Para determinar la administración de fluidos en la UCI, se evaluaron las 598 pruebas de volumen indicadas a los 147 pacientes del estudio, lo cual reveló que se administraron 500 mL en 466 ocasiones, 250 mL 87 veces, así como 1 000 y 2 000 mL en 18, respectivamente, algo excesivo para el concepto de una prueba de fluidos.
Como se aprecia en la tabla 1, los criterios más utilizados para realizar estas pruebas fueron los clínicos (57,2 %), seguidos por las cifras bajas de presión venosa central (PVC) en 16,9 %; sin embargo, la elevación del lactato, uno de los indicadores más útiles para evaluar la perfusión tisular, solo se aplicó en 3 pacientes.
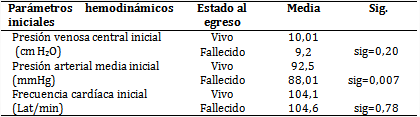
En la serie (tabla 2), no hubo diferencias significativas en la PVC y en la frecuencia cardíaca (FC) entre vivos y fallecidos, pero la presión arterial media inicial (PAM) fue inferior en los que fallecieron (p=0,007). Teniendo en cuenta los valores anteriores y las metas hemodinámicas que deben lograrse en el paciente en estado crítico, la mayoría de ellos no tenían una indicación clara para recibir una prueba de volumen.
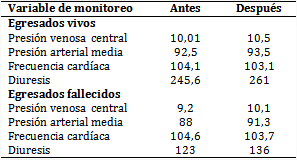
Por otra parte, la PAM y la diuresis fueron ligeramente menores en los fallecidos, sin grandes diferencias; en tanto, la PVC y la FC presentaron valores similares. Cabe señalar que después de la administración de volumen no se apreciaron cambios de interés en los parámetros en vivos y fallecidos (tabla 3).
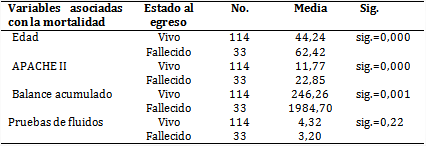
El promedio de edad de los fallecidos fue superior a los que egresaron vivos (62,42 vs 44,24 años) y la puntuación de APACHE II casi duplicó el valor en los pacientes que fallecieron (22,8 puntos). A pesar de que el promedio de las pruebas de fluidos fue similar en ambos grupos (4,3 y 3,20, respectivamente), el balance acumulado de fluidos resultó superior en los fallecidos (1 984,70 y 260 mL). En ese sentido, en una regresión logística realizada con las variables mencionadas, se demostró que la mayor puntuación de APACHE II y el balance positivo de fluidos se relacionaron con la mortalidad, lo que se mantuvo aún al eliminar el efecto de la edad (tabla 4).
Discusión
La mayoría de los intensivistas en el mundo siguen usando la PVC como guía para la reposición de fluidos, a pesar de que en pacientes en estado crítico resulta un mal predictor de la precarga del ventrículo izquierdo.2) Al respecto, varios estudios han demostrado la pobre relación entre la PVC y el estado de la volemia, además de inhabilidad de su variación para predecir respuesta a fluidos.4,5,6)
Martos y Guzmán,6 en su investigación efectuada en 2 unidades de cuidados intensivos de Ciudad de La Habana, no encontraron diferencias notables en la PVC y la PAM después del uso de fluidos; hallazgo que coincide con los de esta casuística.
Resulta oportuno destacar que la presión circulatoria media de llenado (PCM) es aquella que distiende los vasos en situación de flujo cero del corazón y es la determinante fundamental del retorno venoso. Su valor normal en el humano es de 8-10 mm de Hg y depende, en gran medida, del volumen compresible del sistema venoso. En condiciones de venodilatación aumenta el volumen no compresible y disminuye la PCM.
De acuerdo con lo analizado, la terapia agresiva con fluidos aumenta la PVC mayor a presión circulatoria media de llenado, lo que disminuye el retorno venoso a pesar de tener valores normales o elevados de PVC. Este elemento pudiera explicar la ineficacia de la PVC en determinar la respuesta a volumen.
Tomando en consideración estos resultados, los criterios que se utilizan en la UCI no son adecuados para evaluar la administración de fluidos y deben establecerse protocolos de actuación que resuelvan este problema.
La edad es uno de los factores pronóstico más estudiados y que ejerce un efecto desfavorable en el paciente crítico. Los resultados aquí analizados se corresponden con lo descrito en la mayoría de las investigaciones realizadas.7,8,9,10 Así, algunos de los factores que ocasionan mayor mortalidad en los ancianos son la asociación de comorbilidades, la disminución de los mecanismos de defensa y las disfunciones de órganos condicionadas por el envejecimiento.
En los últimos años se ha prestado atención a la relación entre el exceso de fluidos y la mortalidad, y se considera el balance positivo como un marcador de gravedad. Se ha demostrado esta asociación en pacientes con sepsis grave, dificultad respiratoria, intervención quirúrgica complicada e insuficiencia renal aguda.11,12,13,14,15
La presente investigación brinda nuevas evidencias que relacionan la mortalidad asociada con la sobrecarga de volumen en el paciente crítico, la necesidad de determinar las variables que predicen la respuesta a fluidos en función de evitar su uso inadecuado y, sobre todo, la ineficacia de los medios de monitoreo disponibles en la mayoría de las unidades. En la bibliografía médica nacional consultada no existen estudios que aborden este tema. La principal limitación es que se trata de una investigación realizada en un solo centro.
A manera de colofón, el promedio de edad de los pacientes estudiados fue alrededor de la quinta década de vida, con predominio del sexo femenino y los ingresos por condiciones médicas. Para las pruebas de fluidos, en casi su totalidad se utilizaron cristaloides, la mayoría con volumen de 500 mL, y prevaleció el criterio clínico para la administración. No se apreciaron diferencias significativas entre los principales parámetros hemodinámicos en pacientes vivos y fallecidos y los cambios después de administrar fluidos no fueron útiles para evaluar la respuesta a volumen. La edad, la puntuación de APACHE II y el balance acumulado de fluidos se relacionaron de forma significativa con la mortalidad.