Los meningiomas son tumores meningoteliales originados de células aracnoideas, sobre todo, de los ramos que penetran en la dura madre para formar las vellosidades aracnoideas. La base del tumor infiltra a la duramadre y en ocasiones al hueso adyacente. Tienen una incidencia del 0,3 x 100 000 en los adolescentes; se incrementan con la edad a 8,4 x 100 000 en los adultos de edad avanzada y son más frecuentes en la quinta y sexta décadas de la vida.1
Los meningiomas son masas benignas no encapsuladas que se originan a expensas de las células meningoendoteliales de la duramadre de fosa posterior. Representan el segundo tumor más frecuente del ángulo ponto-cerebeloso.2
Por lo general, son lesiones únicas que aparecen en torno a la cuarta o sexta década de la vida, con ligero predominio en el sexo femenino. En pacientes con neurofibromatosis tipo 2, es habitual que sean lesiones múltiples y que aparezcan a edades más tempranas. Desde el punto de vista clínico suelen ser asintomáticos y es un hallazgo incidental en la mayoría de los casos. No obstante, cuando tienen gran tamaño, pueden producir síntomas derivados de la compresión de estructuras adyacentes, tales como: cefalea, alteraciones auditivas o síntomas cerebelosos.3
Los meningiomas de base de cráneo son considerados conceptualmente como aquellos meningiomas localizados basalmente en las estructuras del neuro cráneo. Este es un concepto morfológico que establece artificialmente límites anatómicos de estructuras óseas de la base craneal. En sentido anteroposterior, el neuro cráneo incluye: techo y paredes orbitarias laterales, senos fronto-etmoidales, complejo cribiforme, basiesfenoides (plano esfenoidal, tubérculo selar, alas menores y mayores, seno esfenoidal y silla turca), y el basioccipusio (clivus, hueso petroso, agujero magno, incluido canal del hipogloso y cóndilos).1
El 10% de todos los meningiomas se localizan en múltiples sitios de la fosa posterior: clivales, petroclivales, petrosos (ángulo ponto-cerebeloso), agujero magno y del tentorio (borde libre en su tercioposterior, región lateral y unión falcotentorial).4
Presentación del paciente
Paciente femenina de 67 años de edad, con antecedentes médicos personales de diabetes mellitus tipo II diagnosticada hace ±30 años, controlada con glibenclamida (5mg) y dieta, que presentó pérdida del equilibrio durante 15 días de evolución. Este cuadro clínico tuvo empeoramiento progresivo, lo que imposibilitó la realización de actividades cotidianas. Por tal razón, acudió a servicios médicos y fue examinada en el Hospital Universitario Clínico Quirúrgico «Arnaldo Milián Castro». Se observó una paciente consciente, orientada en tiempo, lugar y persona, con lenguaje coherente, no rigidez nucal, no presentaba defecto motor focal ni sensitivo, ataxia constatada a través de las maniobras dedo-dedo, dedo-nariz y talón-rodilla, aumento de la base de sustentación, disminución del tono muscular y lateropulsión hacia el lado derecho, tanto en la marcha hacia adelante como hacia atrás. Por la clínica presentada por la paciente se le indicó estudio de imagen por tomografía axial computarizada de cráneo simple y con contraste endovenoso la que reveló imagen isodensa redondeada, de bordes definidos y localizada en fosa posterior en región del vermis y hemisferio cerebeloso derecho que ganó contraste tras su administración, lo cual está en posible relación con menigioma a ese nivel, como se observa en la (Figura 1). La paciente fue admitida en el servicio de Neurocirugía, para tratamiento quirúrgico.
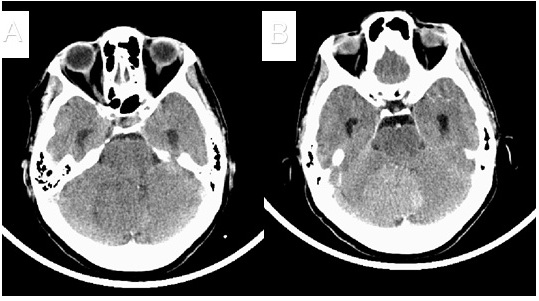
Figura 1 Vista Axial de TAC de cráneo. Simple (A) y (B) con la administración de contraste endovenoso. Realizada al momento del ingreso.
Si indicaron complementarios pre-operatorios de laboratorio, que resultaron normales y óptimos para la cirugía. Una semana después de su ingreso se llevó a salón para realizarle un abordaje de la fosa posterior suboccipital medial. Se realizó resección Simpson II, grado II de Shinshu o Okudera-Kobayashi. El post-operatorio inmediato transcurrió sin complicaciones, no existieron secuelas debido a la cirugía, ECG: 15 puntos. La histología del tumor fue meningioma meningoteliomatoso.
En la semana posterior a la cirugía, se realizó un estudio de imagen evolutivo a la paciente, a través de una tomografía axial computarizada. Tal estudio evidenció signos incontrovertibles de una hidrocefalia aguda no comunicante, asintomática clínicamente (Figura 2).
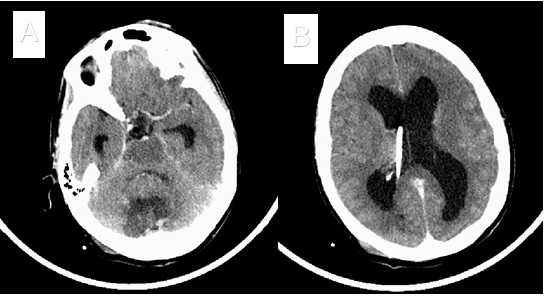
Figura 2 Vista Axial de TAC de cráneo una semana después de la cirugía. Con la administración de contraste endovenoso. (A) Se observa una resección parcial de la lesión. (B) Se muestra dilatación ventricular y derivación ventrículo-peritoneal.
Con este diagnóstico radiológico se consideró necesario derivar el LCR a una cavidad, en este caso a peritoneo, se colocó derivación ventrículo peritoneal, sin complicaciones, con resolución de la hidrocefalia. La paciente egresada presentó mejoría clínica significativa y desaparición de sintomatología asociada a la topografía de la lesión.
En la Figura 3 se muestra la imagen evolutiva al mes de su alta médica del centro hospitalario, en ella puede constatarse mejoría radiológica; así también de forma comparativa entre ambas imágenes (Figuras 2 y 3), en relación a la zona quirúrgica y la dilatación ventricular preexistente.
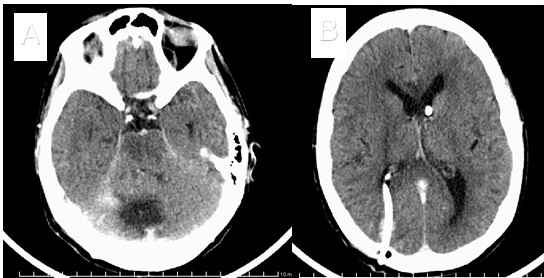
Figura 3 Vista Axial de TAC de cráneo. Con contraste endovenoso. Realizada un mes posterior a la cirugía.
Comentario
Los meningiomas son los tumores primarios intracraneales benignos más comunes. La mayoría de las veces su clínica resulta insidiosa, debido a su crecimiento lento y, se da principalmente por su efecto de masa sobre las estructuras cerebrales y su localización en zonas elocuentes de la corteza cerebral.5 Todos los meningiomas se caracterizan por el crecimiento progresivo del tumor y la compresión de las estructuras adyacentes. Los estudios de Cushing, Samii, Bricolo, Niiro, Sekhar, Al-Mefty, entre otros autores, han aportado información sobre estas lesiones al describir la evolución del tumor residual posterior a una resección parcial o subtotal.1,6 Hay factores importantes a la hora de determinar el tratamiento óptimo de un meningioma, según el paciente (edad, presencia o ausencia de síntomas, comorbilidades) y factores específicos del tumor (localización, tamaño y características histológicas). Una resección completa, cuando es posible, está asociada significativamente a una sobrevida prolongada, comparada con una resección parcial. La incidencia de déficit neurológico postoperatorio varía entre el 2 y el 30 %, depende de la localización del tumor y de la extensión de la resección. En este caso, debido a la localización de la lesión y la manipulación quirúrgica de la zona, no provocaron defecto motor, pero el edema cerebeloso provocó, tanto hidrocefalia obstructiva triventricular así como un síndrome cerebeloso.7 La conducta tomada fue la más convencional y adecuada en esta complicación que es frecuente en lesiones de este tipo. El objetivo del tratamiento de la hidrocefalia de cualquier etiología es restablecer el equilibrio entre la formación y la absorción del LCR.8 El seguimiento por consulta posterior a la cirugía es la mejor forma de continuar el estrecho vínculo con el paciente y el desarrollo de la lesión, al tener en consideración las probabilidades de recidiva.














