En los tejidos periodontales se asientan enfermedades no inflamatorias que pueden provocar alteraciones estéticas y funcionales. Según la clasificación de la enfermedad periodontal vigente en Cuba, se reconocen tres procesos proliferativos localizados: Tumor del embarazo, granuloma piógeno y granuloma reparativo periférico de células gigantes.1) Los procesos proliferativos del periodonto constituyen respuestas fibrosas o papilomatosas ante estímulos irritativos como la presencia de biofilm, cálculo dentario, restauraciones deficientes, prótesis mal adaptadas, aparatología de ortodoncia, entre otras.2,3,4,5
En la mucosa bucal, con relativa frecuencia, se observan además otros agrandamientos, no incluidos en la clasificación de nuestro medio de la enfermedad periodontal no inflamatoria (Procesos proliferativos o pseudoneoplásicos localizados), como es el fibroma osificante periférico (FOP).1
Guerra Betancourt y Trovati Moreti y col.4,5 rememoran que el fibroma osificante periférico (FOP) fue descrito por Menzel, en 1872. Ya en 1927, el término fibroma osificante fue utilizado por primera vez por Montgomery, nomenclatura que fue modificada posteriormente con la clasificación de las lesiones cementiformes, una vez que hasta 1948 se pensaba que la displasia fibrosa y el fibroma osificante eran la misma enfermedad.
En 1971, la Organización Mundial de la Salud (OMS) clasificó las lesiones cementiformes en las siguientes categorías: Cementoma benigno, fibroma cementificante, displasia cementaria fibrosa periapical y cementoma gigantiforme. En 1992, la OMS catalogó los fibromas osificantes y cementificantes sobre una única denominación: Fibroma cemento-osificante. Ya en el año 2005, esta afección fue nuevamente clasificada por la OMS como fibroma osificante. El FOP se define como una neoplasia bien delimitada y ocasionalmente encapsulado, compuesto de tejido fibroso, que contiene cantidades variables de tejido calcificado, semejante a hueso, cemento o ambos.6
El FOP es un tumor que se presenta predominantemente en el género femenino, en la tercera y cuarta décadas de la vida. El sitio de preferencia es la mandíbula, con un 70 % de los casos, mientras un 24 % de las lesiones ocurren en el maxilar. Este tiene afinidad por la región de terceros molares.4,5 Además de su localización en los maxilares, donde es comúnmente encontrado, hay relatos de su localización en huesos frontales, etmoides, esfenoide, temporal y cavidad orbitaria.
En aquellas localizaciones que no se encuentran asociadas a dientes, ligamento periodontal o ambas, la histogénesis de esta lesión es desconocida. Es posible que células mesenquimales pluripotenciales se puedan diferenciar y producir un material calcificado semejante a hueso o cemento, y también la presencia de células del ligamento periodontal en posición ectópica, puedan determinar esta localización poco frecuente.7
Esta lesión presenta crecimiento lento y progresivo, con características clínicas y radiográficas semejantes a otras lesiones que acometen en el maxilar y en la mandíbula. De esta forma, el diagnóstico diferencial puede variar entre lesiones reactivas del periodonto, como son el fibroma de irritación o traumático, el granuloma piógeno y el granuloma reparativo periférico de células gigantes, hasta otro tipo de lesiones, como son un cementoblastoma, odontoma, ameloblastoma u osteomelitis crónica esclerosante.4
Es una lesión de partes blandas, que en ocasiones puede estar asociada a una ligera erosión superficial del hueso subyacente.4,8
Presentación del Paciente
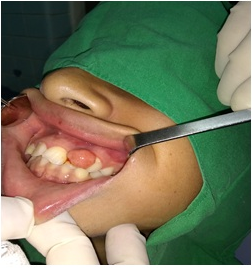
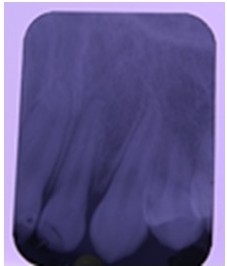
Paciente masculino de 13 años de edad, piel blanca, sin antecedentes patológicos personales ni familiares, que acude al servicio de Estomatología de su área de salud y es remitido al servicio de Periodoncia de la Clínica Estomatológica «Victoria de Santa Clara», de Santa Clara, por presentar aumento de volumen localizado en la encía del sector anterosuperior, compatible con un agrandamiento gingival localizado. En el interrogatorio se determina la ausencia de hábitos tóxicos, pero se observa la práctica de respiración bucal y onicofagia. Al examen clínico se apreció que el paciente presentaba dentición permanente con maloclusión, caracterizada fundamentalmente por apiñamiento anterior superior e inferior, vestibuloversión superior y presencia de varias cúspides émbolo, entre las que se encontraba una ubicada en el espacio 22-23, en el cual, además, existía un diastema y donde se localizaba el aumento de volumen por vestibular y ligeramente extendido hacia la papila palatina, de consistencia duropétrea, color rosado intenso, bordes regulares, superficie ligeramente lobulada y ulcerada en su borde superior, de aproximadamente 1cm de diámetro; de un mes de evolución y no dolorosa (Figura 1). Además presentaba abundante placa dentobacteriana, sangrado al sondeo, con bolsa de 5mm de profundidad, ausencia de caries, de obturaciones y sarro. Se le indicó complementarios sanguíneos que todos resultaron con cifras dentro de límites normales. La radiografía periapical que se le realizó mostró erosión de la cresta ósea interproximal entre 22-23 (Figura 2). Tal aspecto clínico-radiográfico era comparable con un granuloma reparativo periférico de células gigantes. La terapéutica incluyó la exéresis quirúrgica de la lesión, con amplios márgenes de seguridad y toma de biopsia; además del tratamiento con curetas periodontales del sitio óseo comprometido, unido al raspado y alisado de los dientes implicados, y finalmente la colocación de un apósito periodontal (Figura 3). El resultado hístico permitió el diagnóstico definitivo de fibroma osificante periférico.
Comentario
El fibroma osificante periférico, como el presentado por este paciente, es una tumoración gingival fibrosa hiperplásica, cuyo tamaño rara vez sobrepasa los 15 mm de diámetro. Se caracteriza por ser una tumoración sésil o pediculada, de consistencia firme, eritematosa o de color similar a la encía que la rodea, con una superficie frecuentemente ulcerada.7
Se trata de una lesión normalmente asintomática que presenta predilección por el género femenino y que suele aparecer entre la tercera y cuarta décadas de la vida. Su localización más frecuente es en el sector anterior de la mandíbula, de manera que más de la mitad de todos los fibromas osificantes periféricos aparecen en la zona incisivo-canina,4,5) lo que no coincide completamente en este caso, ya que el paciente estudiado se encontraba en la segunda década de la vida, es del sexo masculino y la localización observada fue en el maxilar.
Clínicamente se trata de una tumefacción deformante, de crecimiento lento, sin una causa clara, pero su formación está asociada a traumatismos, irritaciones crónicas, mal posición dentaria, higiene deficiente, rehabilitaciones protésicas no adaptadas, placa bacteriana, cálculo, exodoncias y restos radiculares. 4,5) Consideramos en el FOP presentado en el caso clínico se encontró asociado a la malposición dentaria, la presencia de placa dentobacteriana y a la fuerza lesiva generada por el atascamiento de alimentos en ese espacio interproximal, por la presencia de diastema concomitando con una cúspide impelente.
Pese a que su patogenia es incierta, la teoría más aceptada es que se origina a partir de células del ligamento periodontal. Los motivos que apoyan esta teoría son: El FOP es una lesión que aparece en la encía (normalmente en la papila interdental), la proximidad de la encía al ligamento periodontal, la presencia de fibras de oxytalan entre la matriz mineralizada de algunas lesiones, la respuesta fibrocelular similar a otras lesiones gingivales reactivas, con origen en el ligamento periodontal y la distribución por edades, que está inversamente relacionada con el número de dientes permanentes perdidos.7
No se puede llegar a un diagnóstico de certeza de esta enfermedad sin realizar un correcto estudio anatomopatológico. Desde el punto de vista hístico, el FOP se caracteriza por presentar un tejido conectivo fibroso con un contenido de fibroblastos, miofibroblastos y colágeno, por tener una proliferación endotelial profusa y por presentar material mineralizado en su interior. Este material puede ser hueso (maduro, lamilar o inmaduro), cemento radicular, una calcificación distrófica o una combinación de las anteriores.7
El diagnóstico diferencial del FOP incluye lesiones con aspecto similar como hiperplasia fibrosa, granuloma periférico de células gigantes, granuloma piógeno, granuloma telangiectásico y el fibroma odontogénico periférico, así como otras neoplasias de la cavidad bucal.4) En el presente caso la erosión mostrada en el hueso interproximal lo acercaba más al granuloma periférico de células gigantes.
El diagnóstico definitivo de esta afección viene determinado por la Histología. Esta tumoración está rodeada por un epitelio escamoso estratificado, que puede estar ulcerado o no. Presenta un tejido conectivo hipercelular con áreas centrales de material calcificado. Radiológicamente, el FOP puede presentar puntos radiopacos difusos y en algunas ocasiones se puede apreciar una erosión ósea en el reborde alveolar o del hueso subyacente, que se corresponde con la localización de la lesión. Una erosión muy ligera fue observada en el hueso interproximal del paciente en el caso presentado, al ser realizada la radiografía, lo que coincide con los autores antes mencionados.4,8
El tratamiento de elección consiste en la exéresis ampliada de la lesión (enucleación), bajo anestesia local, que incluye también el periostio y el ligamento periodontal; además de suprimir todos los agentes causales que se hayan podido identificar, para evitar la recidiva.4,9,10
Aproximadamente, uno de cada cinco FOP recidiva tras su exéresis. Para minimizar el riesgo de recidiva, debe conseguirse la extirpación completa de la lesión, el periostio y el ligamento periodontal, lo que garantiza los márgenes de seguridad.4,7,9,10
Las consecuencias del FOP recidivante podrían ser la aparición de defectos periodontales, e incluso la pérdida del diente adyacente, por la mayor destrucción ósea que se produce a largo plazo.9
Debido a la variabilidad clínica de esta lesión, es importante que el estomatólogo tenga en cuenta la existencia del FOP en el diagnóstico diferencial de las lesiones de la cavidad bucal y conozca los factores (en su mayoría evitables), asociados a su génesis, mediante conocimientos actualizados, para evitar de este modo las posibles recidivas y complicaciones de los casos.