Introducción
En la segunda década del siglo xxi, la humanidad fue azotada por una enfermedad emergente de carácter pandémico,1,2 causada por un nuevo coronavirus denominado SARS-CoV-2, responsable de la enfermedad denominada COVID-19 (coronavirus disease 2019, por sus siglas en inglés).3 Debido a su alta morbilidad y letalidad y su rápida propagación, en enero de 2020, la Organización Mundial de la Salud (OMS) la declara como Emergencia de Salud Pública de Importancia Internacional (ESPII) y el 11 de marzo como una pandemia.4)
Ese mismo día, Cuba revela sus primeros casos confirmados: tres turistas procedentes de Italia que se diagnosticaron en el Instituto de Medicina Tropical “Pedro Kourí” (IPK).5 A partir de entonces comenzó la presencia de infectados a lo largo de todo el país, y La Habana se convirtió en el epicentro de la epidemia.6,7)
El número promedio de casos nuevos (secundarios) que genera un caso infectado (caso primario) a lo largo de su período infeccioso en una población completamente susceptible se conoce como número reproductivo básico o R 0 , que es específico para cada patógeno y depende de la contagiosidad y patogenicidad del microorganismo, de la proporción de individuos susceptibles dentro de la población, y de la cantidad de contactos del primer infectado a inicios de la epidemia. Este indicador resulta estático en el tiempo.8,9,10,11)
Para el SARS-CoV-2, en los inicios de la epidemia el R 0 se calculó entre 2,24 (IC 95 %:1,96-2,55) y 3,58 (IC 95 %: 2,89-4,39), es decir, que una persona infectada puede generar aproximadamente de 2 a 4 personas (aunque se describen “supercontagiadores” capaces de infectar un mayor número de individuos), lo que significa que la infección puede propagarse rápida y ampliamente entre la población.8,9,10
A diferencia del R 0, el número reproductivo efectivo (Re) varía temporalmente con la tasa de contacto efectiva, el comportamiento y la organización social, y la fracción de recuperados y fallecidos durante el curso epidémico. Si las medidas de control son efectivas el Re debe estar por debajo de 1.11)
En los glosarios epidemiológicos suele llamarse “brote” al episodio en el cual dos o más casos tienen alguna relación entre sí, atendiendo al momento de inicio, lugar y las características de las personas implicadas. El número de casos que indica la existencia de un brote depende de la enfermedad en cuestión, el tamaño y la estructura de la población, y el tiempo en que se produce.12,13,14,15
En Cuba, en los protocolos de actuación nacional establecidos para el enfrentamiento a la epidemia de COVID-19,16 se diferencian los términos “brote” y “evento”. Se define como “brote” el episodio en el cual ocurren dos o más casos que tienen relación entre sí temporo-espacial, y “evento” se reserva para aquel episodio donde ocurren 10 o más casos relacionados entre sí, donde se aplican un conjunto de medidas de restricción incrementadas.
En 2020 se realizó un análisis de la distribución de la población vulnerable a la COVID-19 en la provincia La Habana,17 que identificó áreas correspondientes al municipio Habana Vieja con un alto grado de vulnerabilidad, en correspondencia con los espacios más antiguos de la ciudad ubicados en el núcleo colonial, con su uso residencial, comercial e institucional, valores elevados de densidad poblacional y hacinamiento.
Durante 2021, en La Habana, coincidiendo con ese pronóstico y con la circulación predominante de las variantes Beta y Delta en el país,18 asociadas a una mayor transmisión del SARS-CoV-2 y, por tanto, incremento en el número de casos y formas clínicas más severas de la COVID-19, en el municipio Habana Vieja se registró una incidencia de 11 061,74 casos por 105 habitantes, muy superior a la de La Habana (7861,65 casos por 105), con la ocurrencia de brotes o eventos de gran magnitud.
La investigación de brotes es el estudio epidemiológico de campo más frecuentemente aplicado y de mayor utilidad práctica entre los equipos locales de salud, constituye un excelente modelo de investigación comunitaria y de entrenamiento en servicio,12,13,14,15) y su estudio adecuado garantiza minimizar la propagación de la enfermedad en la población, por lo que el presente trabajo tuvo el objetivo de caracterizar el brote de transmisión comunitaria de COVID-19 en un municipio de La Habana.
Métodos
Investigación epidemiológica de campo descriptiva con un diseño transversal. La población objeto de estudio la conformaron los casos con diagnóstico positivo al estudio virológico RCP-RT (Reverse Transcriptase-Polymerase Chain Reaction, por sus siglas en inglés) en tiempo real para el SARS-CoV-2, pertenecientes al brote Catedral, del municipio Habana Vieja, en la provincia La Habana, que se notificaron entre marzo y abril de 2021.
La información se obtuvo mediante revisión documental de fuentes primarias (formulario para la investigación de casos sospechosos y confirmados de COVID-19), disponibles en la base de datos de casos confirmados de COVID-19 del municipio de La Habana Vieja, que se compatibilizaron con la base de datos nacional de casos confirmados del Ministerio de Salud Pública (anexo).
Se incluyeron los casos confirmados de COVID-19 notificados entre el 16 marzo y el 14 de abril de 2021, que formaron parte del brote Catedral, registrados y disponibles en la base de datos de casos confirmados del municipio y el país. Se tomó como referencia para la inclusión la fecha del diagnóstico de laboratorio de cada sujeto.
Se estudiaron las siguientes variables:
Procedimiento y análisis
Se aplicó la metodología recomendada por la Organización Mundial de la Salud, y la Organización Panamericana de la Salud para el estudio de brotes epidémicos.15) Se describen los 10 pasos de la investigación:
Confirmar la ocurrencia del brote.
Organizar el trabajo de campo.
Establecer una definición operacional de caso.
Realizar la búsqueda activa de casos.
Caracterizar el brote en tiempo, espacio y persona.
Generar hipótesis y adoptar medidas de control inmediato.
Evaluar las hipótesis aplicando métodos de análisis exploratorio.
Implementar las medidas de control específicas.
Evaluar la eficacia de las medidas de control
Preparar un informe técnico de la investigación de campo.
1. Confirmación de la ocurrencia del brote
Incluyó dos tareas secuenciales: 1) la verificación del diagnóstico de los casos notificados a partir de la cual se generó la sospecha del brote, y 2) la comparación de incidencias para establecer si la ocurrencia observada de la enfermedad resultaba superior a la esperada.
2. Organización del trabajo de campo
Se designó el equipo de investigación local para la conducción de las acciones y la realización de las entrevistas a los casos sospechosos y confirmados para la recolección de la información necesaria.
3. Establecimiento de las definiciones operacionales de casos
Las definiciones de casos clínicos utilizadas fueron las establecidas en el protocolo de actuación nacional 1.6 para el manejo de los casos de COVID-19,16 operacionalizadas para el manejo de los casos dentro del contexto del brote:
Caso sospechoso: se definió como la persona que presentaba manifestaciones clínicas sugestivas de la COVID-19 (fiebre, tos seca, disnea gradual u otra manifestación respiratoria, decaimiento, malestar general, cefaleas, diarreas, pérdida del olfato o del gusto) o sin síntomas, con criterio epidemiológico (que residía o trabajaba en el área de trasmisión del virus; en este caso las manzanas del área Catedral involucradas en el brote; dentro de los 14 días antes del inicio de los síntomas).
Caso confirmado: caso sospechoso con o sin sintomatología, con criterio epidemiológico, que resultó positivo al estudio virológico (RT-PCR) para la infección por SARS-CoV-2.
Caso asintomático: aquel que no presentó manifestaciones clínicas a la confirmación diagnóstica.
Caso sintomático: si presentó manifestaciones clínicas al diagnóstico (leves, moderadas o severas).
A los efectos del análisis epidemiológico se definieron también:
Caso índice: el primer caso notificado a la autoridad sanitaria que condujo la investigación hacia el foco localizado de infección.
Caso primario: caso que introdujo la infección en la población, y que puede generar otros casos.
Caso secundario: todo caso que se infectó a partir del caso primario.
Caso supercontagiador: caso primario que generó seis o más casos secundarios.
Caso aislado: aquel en el que no se pudo conocer el nexo con otros casos.
Pareja de contactos: un caso primario conectado con un secundario, sin nexo probado con otros casos.
Clúster: agrupación de casos relacionados entre ellos y en tiempo y espacio.14
Contacto cercano: persona que tuvo contacto con un paciente confirmado o sospechoso de COVID-19 en los últimos 14 días. De primer orden si el contacto es directo con el caso y de segundo orden si es indirecto.
Foco de infección: sitio o lugar donde se localizaron los casos de COVID-19 y el territorio geográfico circundante.16
4. Realización de la búsqueda activa de casos
Incluyó la vigilancia y la pesquisa activa diaria casa a casa de cada posible caso entre los contactos de los casos confirmados y la población bajo vigilancia.
5. Caracterización del brote en tiempo, espacio y persona
Para la caracterización temporal del brote se construyó la curva epidémica de los casos según día del mes atendiendo a la FIS en los casos sintomáticos, la FC de cada sujeto, y la fecha de ocurrencia del primer y último caso del brote, para establecer su duración, y la estimación del período probable de exposición.
La distribución espacial de los casos se estudió a través del esquema de localización del área afectada, con la geolocalización de las manzanas de residencia o de trabajo, mediante el enlace de la base de datos de los casos con la aplicación del sistema de información geográfica (SIG), que contiene la cartografía de Cuba por municipios introduciendo el identificador (ID) diseñado, para establecer las relaciones entre la representación espacial y los datos georreferenciados.19,20
La relación entre los casos dentro de la cadena de transmisión se exploró a través de la matriz de contactos confeccionada mediante el método de la identificación de los casos aislados (no conectado con otros casos), las parejas de contacto primario-secundario (infectante-infectado), los clústeres, el caso índice, el caso primario, los casos secundarios y los supercontagiadores.
La dinámica de la transmisión de la infección dentro del brote se identificó con la estimación del número reproductivo efectivo (Re); a partir de la media de la distribución binomial negativa ajustada a la distribución de los casos secundarios observados; y el grado de variación individual en la transmisión a través del correspondiente parámetro de dispersión k.8,21,22) Esto se realizó para todos los pares resueltos dentro de los conglomerados de la matriz y, para realizar comparaciones, con las cadenas iniciadas por los casos sintomáticos y asintomáticos.
El cálculo del umbral de dispersión se realizó utilizando el percentil 99 de la distribución de Poisson (con parámetro lambda = Ro) donde Pr [Z ≥ Z^ (99) |Z∼Poisson (R_0)] = 0.01. Ro es el número promedio de individuos que pueden llegar a infectarse a partir del primer individuo infectado, y Z es el número de casos secundarios derivados de un infectado en una población susceptible.8) Conociendo que el valor de Rs para la COVID-19 se estimó en valores entre 2 y 3,8,21,22 se estableció el umbral de superdispersión como Z = 6 casos secundarios, y se identificaron como sujetos superdispersores a todos los que generaron seis o más casos secundarios.
6. Generación de la hipótesis y adopción de medidas de control inmediato
Con la síntesis de la evidencia disponible, se estableció la hipótesis plausible que incluyó: Se trataba de un brote comunitario de COVID-19, de transmisión fundamentalmente respiratoria, cuya fuente probable de infección eran los casos positivos (infectados y enfermos), y la exposición asociada a mayor riesgo de enfermar la constituía el contacto estrecho de los susceptibles con los casos sospechosos o confirmados de la infección/enfermedad.
Se establecieron las medidas de control inmediato dirigidas a la fuente de infección, la vía de transmisión y la protección de los susceptibles (los contactos).
7. Evaluación de la hipótesis aplicando métodos de análisis exploratorio
El análisis epidemiológico realizado durante la etapa inicial del brote y a lo largo de este, de los diferentes grupos de casos estudiados y sus comparaciones entre ellos, permitió demostrar la hipótesis planteada y comprobar que, de la población bajo vigilancia las personas con mayor exposición a los casos positivos, que incluían casos asintomáticos, mostraron un riesgo de enfermar significativamente mayor que las no expuestas.
8. Implementación de las medidas de control específicas
Se realizó la evaluación preliminar de los resultados de la aplicación de las medidas de control inmediato adoptadas, y la procedencia de mantenerlas o no, para el control definitivo hasta el cierre del brote.
9. Evaluación de la eficacia de las medidas de control
Se mantuvo el monitoreo continuo del brote en tiempo, espacio y persona, a través de la información provista por el sistema de vigilancia, comparando la situación observada con lo esperado acorde a la eficacia de las medidas de control.
10. Preparación del informe técnico de investigación de campo
El equipo local de salud preparó el informe técnico que documentó el proceso y su contexto, que se incluyó en el expediente del brote, y se presentó a las autoridades competentes en salud pública.
Los datos se expresaron en valores absolutos, porcentajes, y tasa (tasa de ataque global = número de casos observados/ población expuesta × 100). Se aplicó el test de diferencias de proporciones en la variable sexo y edad (significación si p < 0,05). El análisis se realizó en EPIDAT 3.1 y en R, versión 3.4.0, Copyright 2017 (64 bits), con intervalos de confianza (IC) de 95 %.
El estudio se aprobó por la comisión científica especializada de epidemiología y el comité de ética del IPK, así como por la Unidad Municipal de Higiene y Epidemiología de La Habana Vieja. No fue necesario el consentimiento informado de los participantes, porque se trabajó solamente con la información disponible. Se garantizó la confidencialidad de la información generada.
Resultados
El 23 de marzo de 2021, en los laboratorios de biología molecular de La Habana se confirmaron 30 casos positivos al estudio virológico (RT-PCR) para la COVID-19 del municipio Habana Vieja. El equipo del área de salud, después de recibir la notificación, identificó que cinco de ellos pertenecían a dos familias residentes en la misma manzana (0024) del Consejo Popular Catedral.
Después de revisar la información disponible y entrevistar al médico de familia de la comunidad involucrada, se comprobó el nexo espacio-temporal y personal entre los casos positivos, por lo que se dio la alerta epidemiológica, la notificación del brote al nivel superior, y se iniciaron, por el equipo de respuesta rápida del policlínico,16 las acciones de control de foco contenidas en el protocolo nacional para el enfrentamiento a la epidemia; que incluyeron:
Designación del consultorio médico No. 8 como el puesto de mando para la ejecución, monitoreo y evaluación de las acciones, por estar ubicado en el centro de la comunidad afectada (población perteneciente a los consultorios médicos 8, 9, 10, 11, 12).
Establecimiento de la población bajo vigilancia epidemiológica (2348 habitantes).
Delimitación del foco de infección (manzanas 0024, 0025, 0039, 0040, y viviendas colindantes).
Establecimiento y comunicación al personal de salud; de las definiciones operacionales de casos, para el manejo del brote.
Búsqueda activa diaria de posibles casos y de sus contactos en el radio de acción delimitado.
Activación de la comisión médica para la evaluación clínica del 100 % de los casos sospechosos y confirmados.
Manejo de los casos según criterios clínicos y epidemiológicos.
Confección de la historia epidemiológica a todos los casos.
Aislamiento domiciliario, en centros de aislamiento o en centros hospitalarios de los casos, según resultados de la evaluación clínica (bajo riesgo o alto riesgo, asintomático o sintomático) e historia epidemiológica.
Muestra de exudado nasofaríngeo para test de antígeno o RT-PCR al 100 % de los sospechosos y los contactos.
Cuarentena domiciliaria de los contactos.
Aplicación de biomodulina T a la población mayor de 80 años.
Reubicación de los servicios médicos a la población afectada.
Establecimiento de los servicios de mensajería.
Apoyo de las organizaciones de masas, políticas, y policiales municipales.
Inspección sanitaria estatal a la comunidad y centros priorizados.
Priorización de las acciones de higiene comunal por las empresas de Aguas de La Habana y saneamiento.
Obligatoriedad del uso del nasobuco.
Medidas de distanciamiento físico y aislamiento social: prohibición de las actividades públicas, religiosas y deportivas.
Abastecimiento sistemático de hipoclorito a la población para garantizar el lavado de las manos y limpieza de las superficies.
Pesquisa intencionada de casos en los momentos iniciales del brote, en un radio de acción más amplio, con muestreo aleatorio de PCR.
Alta clínica y alta epidemiológica de todos los casos confirmados.
Confección del expediente del control de foco del brote.
Caracterización del brote epidémico
El brote tuvo una duración de 30 días, en los cuales se confirmaron 106 casos positivos de infección por SARS-CoV-2 de la población expuesta (tasa de ataque de 4,51 %). El primer caso se notificó el día 23 de marzo, fecha en que se iniciaron las acciones de control de foco, el último caso se identificó el 14 de abril, y el cierre total de la vigilancia y el resto de las medidas de control del brote se produjo el 22 de ese propio mes, doce días después de la FIS del último caso.
En ese lapso se describió una curva epidémica compatible con una enfermedad de propagación lenta (transmisión de persona-persona), con un pico máximo en la notificación el 29 de marzo (40 casos en un día, relacionado con la pesquisa activa intencionada de posibles casos a través de RT-PCR en un radio de acción más amplio), y otro incremento en la incidencia el 9 de abril con 17 nuevos casos (fig. 1).
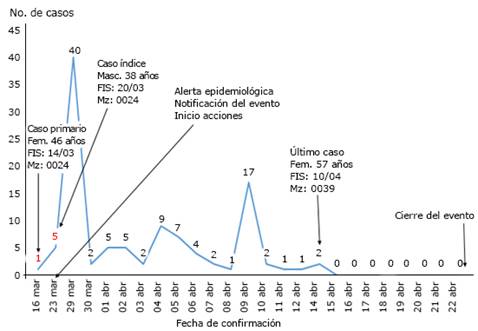 Fuente: Base de datos de casos confirmados de COVID-19. Municipio La Habana Vieja, 2021.
Fuente: Base de datos de casos confirmados de COVID-19. Municipio La Habana Vieja, 2021.Fig. 1 - Curva epidémica de los casos de COVID-19 según fecha de confirmación. Brote Catedral, marzo-abril, 2021.
El caso índice fue un paciente masculino de 38 años, que inició síntomas el 20 de marzo, y se confirmó el 23 de igual mes, con otros cinco casos relacionados epidemiológicamente con este. La investigación posterior identificó como su caso primario, una paciente femenina de 46 años, con FIS el 14 y confirmación el 16 del propio mes de marzo, residente en la propia manzana y conectada en tiempo, espacio y persona con dicho caso índice.
Los casos positivos se localizaron espacialmente en cuatro de las manzanas involucradas en la vigilancia dentro del Consejo Popular Catedral. La mayor parte de los casos (48/106, 45,28 %) residía en la manzana 0024, el 24,52 % (26/106) pertenecían a la 0025, el 16,06 % (17/106) vivía en la 0039, y el 14,15 % (15/106) restante se ubicaron en la manzana 004. (fig. 2).
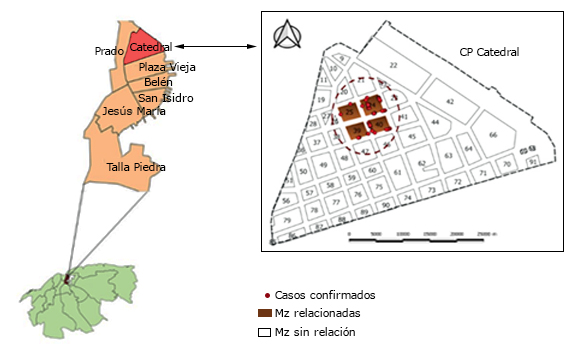 Fuente: Base de datos de casos confirmados de COVID-19. Municipio La Habana Vieja, 2021.
Fuente: Base de datos de casos confirmados de COVID-19. Municipio La Habana Vieja, 2021.Fig. 2 - Distribución geoespacial de los casos de COVID-19 según manzanas afectadas. Brote Catedral, marzo-abril, 2021.
La edad media de los casos fue de 43 años (con un rango entre 2 y 98 años), resultaron más afectados los adultos de 60 y más años (30,18 %) y las mujeres (58,49 %). No se encontraron diferencias significativas (p < 0,05) entre las proporciones ocupadas por el sexo masculino o femenino en los diferentes grupos de edades analizadas (tabla 1).
Tabla 1 - Distribución de los casos de COVID-19 masculinos y femeninos según grupos de edades. Brote Catedral, marzo-abril 2021
|
|
|
|
|
|
|---|---|---|---|---|
| < 19 | 8 (18,18) | 9 (14,51) | 17 (16,03) | 0,81 |
| 19 - 29 | 7 (15,90) | 8 (12,90) | 15 (14,15) | 0,87 |
| 30 - 39 | 4 (9,09) | 7 (11,29) | 11 (10,37) | 0,96 |
| 40 - 49 | 7 (15,90) | 11 (17,74) | 18 (16,98) | 0,98 |
| 50 - 59 | 4 (9,09) | 9 (14,51) | 13 (12,26) | 0,59 |
| ≥ 60 | 14 (31,81) | 18 (29,03) | 32 (30,18) | 0,92 |
| Total | 44 (41,50) | 62 (58,49) | 106 (100) | - |
Leyenda: * Test de diferencia de proporciones.
Fuente: Base de datos de casos confirmados de COVID-19. Municipio La Habana Vieja, 2021.
Entre las ocupaciones predominaron las amas de casa (31,13 %), jubilados (15,09 %), estudiantes (14,15 %), desocupados (14,15 %), trabajadores por cuenta propia (11,32 %) y otros trabajadores estatales (12,26 %). Los menos afectados resultaron los trabajadores de la salud (1,9 %).
La mayor parte de los casos manifestó la infección por SARS-CoV-2 de forma asintomática (82/106; 77,35 %), el resto (24/106; 22,64 %) presentó diferentes manifestaciones clínicas leves o moderadas, y no hubo casos graves o fallecidos.
En la matriz de contactos elaborada se identificaron dos casos aislados, dos parejas de contacto primario-secundario, y tres clúster o agrupaciones que no se pudieron conectar epidemiológicamente con el resto de los casos de la cadena de transmisión fundamental, que se originó con los casos generados a partir del caso primario, y su primer caso secundario e índice del brote (ambos sintomáticos), a través de las relaciones de este con los contactos de primer y segundo orden (convivientes, parejas, familiares, amistades, vecinos, compañeros de trabajo o estudio, etc.), la mayoría de los cuales resultaron asintomáticos, entre ellos dos superdispersores (fig. 3).
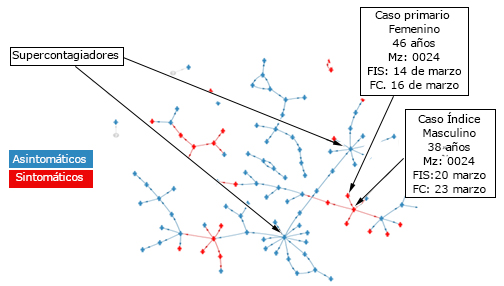 Fuente: Base de datos de casos confirmados de COVID-19. Municipio La Habana Vieja, 2021.
Fuente: Base de datos de casos confirmados de COVID-19. Municipio La Habana Vieja, 2021.Fig. 3 - Matriz de contactos de los casos de COVID-19 según forma clínica de presentación y tipo de caso. Brote Catedral, marzo-abril, 2021.
Los valores del número reproductivo efectivo (R e) y del parámetro de dispersión (k) estimados permitieron identificar la dinámica de la transmisión de la COVID-19 dentro del brote a partir de los casos asintomáticos y sintomáticos (tabla 2).
A nivel global del brote, cada caso primario infectado generó como promedio aproximadamente un caso secundario (Re = 0,94), y en la dispersión de la enfermedad estuvieron involucrados sólo el 0,89 % de los casos infectados (según valor de k).
Tabla 2 - Estimación del número reproductivo efectivo (R e ) y del parámetro de dispersión (k) global y en asintomáticos y sintomáticos. Brote Catedral, marzo-abril 2021
|
|
|||||
|---|---|---|---|---|---|
| Global (n = 106) | |||||
| 0,89 | 0,29 | 0,93 | 0,51 | 2,09 | |
|
|
0,94 | 0,13 | 0,93 | 0,70 | 1,21 |
| Asintomáticos (n = 82) | |||||
| 0,69 | 0,35 | 0,88 | 0,27 | 4,58 | |
|
|
11,43 | 5,36 | 10,71 | 3,43 | 23,86 |
| Sintomáticos (n = 24) | |||||
| 1,06 | 0,72 | 1,54 | 0,32 | 5,00 | |
|
|
4,00 | 1,79 | 3,67 | 1,33 | 8,16 |
Fuente: Base de datos de casos confirmados de COVID-19. Municipio La Habana Vieja, 2021.
Teniendo en cuenta los valores obtenidos a nivel de los grupos se pudo afirmar que, los casos primarios asintomáticos generaron como promedio 11 nuevos casos, que se reducía a una media de cuatro si se trataba de un sintomático, y la dispersión se produjo a partir de un mayor número de casos sintomáticos (1,06 %) que de asintomáticos (0,69 %).
Discusión
La mayoría de los brotes epidémicos en la atención primaria de salud suelen corresponder a procesos infecciosos. En rigor, la estrategia correcta frente a los brotes radica en la prevención primaria por ser muchos de ellos evitables. No obstante, se considera indispensable aplicar medidas de prevención secundaria tales como, detectar de forma oportuna su aparición, evitar su extensión y agravamiento y poner en práctica las medidas correctoras adecuadas. Su existencia demanda la atención inmediata por parte del personal sanitario y los servicios de salud pública.14
En los inicios de 2020, la amenaza de la COVID-19 obligó a los gobiernos, a las autoridades sanitarias y al conjunto de las administraciones e instituciones públicas de los países a adoptar medidas que minimizaran el impacto de la pandemia sobre la población.23,24) En Cuba, el protocolo nacional de actuación para la COVID-19 contiene el plan de las medidas a desarrollar en cada etapa del enfrentamiento.16) Las acciones indicadas ante cada evento epidemiológico y en los diferentes contextos y territorios, se encuentran amparadas en ese documento normativo, como las reflejadas ante el brote descrito en el presente.
Durante 2021, la COVID-19 se manifestó en Cuba con una alta transmisión y dispersión comunitaria de la enfermedad debido, entre otras causas, a la amplia circulación de las variantes Beta y Delta del SARS-CoV-2, que se asociaban con un incremento del número de casos y mayor severidad desde el punto de vista clínico.18,25,26 A pesar de que en este contexto no fue posible evitar la ocurrencia de brotes en la población, los resultados expuestos traducen que la tasa de ataque de la enfermedad entre los expuestos de la localidad estudiada resultó baja y no se registraron casos graves ni fallecidos.
Similar efecto se describe en un brote de transmisión intrahospitalaria en el país,27 con trabajadores y pacientes involucrados, en contraposición a lo ocurrido en un brote de personas institucionalizadas en un albergue de Lima, Perú, en el que se aprecia una tasa de ataque general de 60,6 % (83/137) y cinco defunciones, para una tasa de mortalidad de 5,9 % entre los albergados.28)
En las investigaciones de brotes se reconocen como errores frecuentes, no calcular las tasas de ataque, usar una escala inadecuada en la confección de la curva epidémica, confundir la fecha de diagnóstico con la fecha de los primeros síntomas, definir mal el área geográfica, hacer mapas solo por lugar de residencia, no usar tasas en la representación en mapas, entre otros.14)
Atendiendo a lo anterior, se confeccionó la curva epidémica teniendo en cuenta el día del mes en la representación de la variable tiempo. Se obtuvo una curva compatible con la que se inscribe en las epidemias en la que la transmisión se produce de persona a persona, y los casos se originan en un período más largo que en epidemias por fuente común de la misma enfermedad. Los picos registrados en la curva mostraron como causa inicial, la pesquisa intencionada de casos entre los contactos de los casos positivos en un radio de acción más amplio (40 casos en un día), y el segundo pico se originó por la generación de casos a partir de dos superdispersores asintomáticos (17 casos en un día).
La disponibilidad de los datos de los casos confirmados en los registros oficiales del país, en las bases de datos del Minsap, permitieron un adecuado abordaje de la variable lugar de residencia (dirección concreta, calle, barrio), para la localización geoespacial de dichos casos, y, por ende, enlazar la base de datos con los SIG y lograr la señalización sobre el mapa con un punto. Esta herramienta facilitó la toma de decisiones en el manejo del brote y la delimitación o ampliación de las acciones a tomar en cada momento.29,30
Entre las personas que formaron parte del brote, la edad media registrada fue de 43 años, y por grupos resultaron más afectados los adultos de 60 y más años (30,18 %), y las mujeres (58,49 %). Otro estudio de brote en el país encuentra entre los casos una edad media de 45,17 años, e igual proporción entre hombres y mujeres,27) mientras en el estudio de Lima, Perú, predominan los adultos mayores de 60 años (40,14 %), pero con mayor frecuencia del sexo masculino (76,5%).28
En los inicios de la pandemia, la mayoría de los informes publicados afirmaban que el riesgo de padecer COVID-19, y de gravedad por esta enfermedad aumentaba con la edad.31) No obstante, lo encontrado en esta casuística en relación con la edad media en adultos de edades intermedias de la vida, refleja lo que estaba sucediendo en el mundo desde mediados de 2020, donde ya resultaba evidente el desplazamiento de la pandemia de COVID-19 hacia las edades menores de 60 años, y Cuba no constituyó la excepción en igual período.32,33
Entre las ocupaciones, resultaron más afectadas las amas de casa (32,07 %), jubilados y desocupados, y menos afectados los trabajadores de salud (0,94 %), lo que pudiera relacionarse con el hecho de que la transmisión se generó en la propia localidad por la interacción de las personas en ese entorno, mientras que en los trabajadores de salud la mayor interacción se produjo en sus centros de trabajo con un mejor cumplimiento de las medidas de protección.
A pesar de que en 2021, en Cuba, las variantes de SARS-CoV-2 predominantes se asociaban a formas sintomáticas y más graves de COVID-19, en este brote la mayor parte de los casos (77,35 %) manifestó la infección por SARS-CoV-2 de forma asintomática, y solo el 22,64 % presentó diferentes manifestaciones clínicas leves o moderadas, sin casos graves o fallecidos, compatible con lo publicado en otros estudios nacionales y foráneos durante 2020.27,34,35
La transmisión fundamental en este brote se originó a partir del caso índice, un trabajador de un negocio propio dentro de la localidad, con síntomas, que tuvo contacto frecuente con familiares y vecinos, entre ellos el caso primario. En otros estudios nacionales los casos índices fueron los trabajadores de la institución, también sintomáticos, con fuente de infección en la comunidad.27,34
En el brote de albergados en Lima, Perú, el caso índice fue un cuidador que salía a comprar alimentos, que presentó un cuadro clínico respiratorio y tuvo contacto con casi todos los albergados (ayudó en su higiene), con resultado positivo a COVID-19 en días posteriores. Se verificó, además, un deficiente uso de equipos de protección personal, hacinamiento, déficit en medidas de aislamiento entre sintomáticos y deficientes condiciones higiénico-sanitarias.28
El hecho de que en el contexto comunitario estudiado predominó un alto grado de intimidad de los contactos se explica por la idiosincrasia del cubano, el cual manifiesta mayor tendencia al intercambio social entre personas con mayor contacto físico, lo que potencialmente propicia la dispersión de enfermedades de transmisión aérea.36
Los informes epidemiológicos, virológicos y de modelos matemáticos publicados respaldan la posibilidad de transmisión del SARS-CoV-2 de personas que son presintomáticas (SARS-CoV-2 detectado antes del inicio de los síntomas) o asintomáticas (SARS-CoV-2 detectado pero los síntomas nunca se desarrollan), incluso con la posibilidad de comportarse como superdispersores, por lo cual no deben ser excluidos de los protocolos de actuación de los países.37,38,39,40)
Para el abordaje adecuado de un evento epidémico, se impone el cálculo de dos indicadores epidemiológicos, el número reproductivo efectivo (R e) y el parámetro de dispersión (k), la estimación de uno debe ser complementado con el otro.
Investigaciones publicadas con aplicaciones de modelación matemática al estudio de la epidemia de COVID-19 sugieren que existe una alta variación individual en la transmisión y dispersión de la enfermedad en la población. Con valores de R e entre 2 y 3 y de k de 0,1 (correspondientes al virus SARS-CoV-2) introducidos en dichos modelos; se obtuvo que, no todos los casos infectados intervienen en la propagación de la infección, sino solo una parte de ellos, interpretación adecuada del cálculo de ambos parámetros.39,40
En este brote, la cadena de transmisión estudiada y la estimación de ambos indicadores epidemiológicos permitió identificar que la propagación fundamental de la infección se produjo a partir de los casos sintomáticos, lo cual no hubiera sido posible estimar con el cálculo del Re solamente.
Las limitaciones reconocidas en este estudio las constituyeron varios aspectos, entre ellos, que la información se recopiló de fuentes que pudieran estar sujetas a sesgo de memoria y error de medición, y no se descarta el posible sesgo por subdiagnóstico y subnotificación. La clasificación errónea de resultados debido a falsos negativos no se puede retirar por completo, incluso si se utilizó una prueba con alta especificidad de SARS-CoV-2. El tipo de estudio (transversal) no permite establecer asociación de causa y efecto entre las variables.
Se concluye que el control epidemiológico oportuno ante cada caso permitió la corta duración del brote y que no hubiesen fallecidos.















