INTRODUCCIÓN
La queratectomía fotorefractiva (PRK) con mitomicina C intenta corregir el error refractivo al remover el epitelio superficial de la córnea y la membrana basal para aplicar fotoablación láser a la membrana de Bowman y al estroma anterior. El epitelio luego comienza a cubrir la herida, en contacto directo con el estroma anterior, en vez de con la membrana de Bowman. En general, el tratamiento postoperatorio consiste en lentes de contacto para vendaje, antibióticos, corticosteroides y antiinflamatorios no esteroides en forma tópica. Se desarrolla opacidad o haze corneal, más comúnmente en la PRK, complicación que reduce la claridad de la visión. La formación de opacidad se da con más frecuencia en correcciones mayores de 6D de miopía. Se presenta haze después de una PRK en el dos y hasta el 4% de los ojos, en dependencia del grado de corrección, aunque la mayoría de los pacientes tiene un haze transitorio. Generalmente es bilateral y aparece a las pocas semanas de la intervención como una opacidad leve, difusa y blancuzca en el estroma anterior. Puede empeorar hasta el quinto o el sexto mes de la operación, después desaparece con el tiempo, normalmente en el plazo de un año.1-6
La intensidad de haze se relaciona, sobre todo, con la profundidad de la ablación, con pacientes jóvenes, con tratamientos incompletos de corticoides tópicos postoperatorios, con el retraso en la epitelización, con la presencia de ciertas enfermedades sistémicas, etcétera. Clínicamente se manifiesta por disminución de calidad visual, así como de la mejor agudeza visual corregida (AVMC) y de la regresión de la miopía corregida.3
La evolución de la queratectomía fototerapéutica (PTK) ha incorporado, al interés primario de retirar tejido corneal alterado, otros objetivos más complejos como son los de obtener una superficie ópticamente más regular e incrementar la salud de la superficie ocular externa.4-7
Con el uso de la técnica adecuada de aplicación de la PTK de modo que pueda ser aprovechada la precisión de la ablación proporcionada por el láser de excimer se debe conseguir al final del procedimiento una superficie corneal regular, que no genere una gran reacción cicatricial y que actúe como sustrato adecuado para promover la correcta adherencia del epitelio. De este modo la córnea gana en calidad como superficie óptica, en transparencia, en ser menos reactiva cicatricialmente y en poseer un epitelio más adherente. La queratectomía superficial mediante láser de excimer suele aplicarse sobre degeneraciones y distrofias corneales, cicatrices superficiales e irregularidades corneales con éxito notable.6-9
INFORMACIÓN DEL PACIENTE
Paciente femenina de 28 años de edad, mestiza, con antecedentes patológicos personales (APP) generales de salud y oculares de miopía, de ocupación Licenciada en Contabilidad, que acudió a la Consulta de Cirugía refractiva del Hospital Clínico Quirúrgico Universitario “Arnaldo Milián Castro” de la Ciudad de Santa Clara, Provincia de Villa Clara, porque no deseaba usar más sus espejuelos. Se le realizó un examen oftalmológico completo y se constató una agudeza visual sin corrección de cuenta dedos a 2m en ambos ojos y una agudeza visual con sus cristales de 0,7 en ambos ojos. Se le realizó una refracción dinámica.
Ojo derecho (OD): -5,00esf -1,00cilx45° 1,0
Ojo izquierdo (OI): -4,75esf -1,50cilx170° 1,0
Ojo dominante: izquierdo
Queratometría
OD: K1 43,65@101° OI: K1 43,45@76°
OD: K2 42,73@11° OI: K2 42,34@166°
IOL Master
Longitud axil Cámara anterior
OD: 27,32 3,66
OI: 26,07 3,66
Paquimetría:
OD: 560
OI: 554
Topografía corneal: ambos ojos, patrón de astigmatismo a favor de la regla, regular, asimétrico, lazo mayor inferior.
Fue evaluada por el Especialista en Retina y no presentó lesiones periféricas a tratar.
Impresión diagnóstica: astigmatismo miópico compuesto en ambos ojos.
Se realizó el cálculo para programar la intervención quirúrgica (PRK) y eliminar todo el defecto refractivo con una zona óptica de 6mm.
Micras de ablación Estroma residual
OD: 78 micras 482
OI: 80 micras 467
A la semana de operada la paciente refería sentirse bien, presentaba una agudeza visual sin cristales de 0,6 en ambos ojos y al examen físico en la lámpara de hendidura se observaron córneas transparentes en ambos ojos.
Al mes la agudeza visual sin cristales de ambos ojos fue de 0,5 y al examen en la lámpara de hendidura aparecieron trazas de haze en ambos ojos. Se intensificó el tratamiento con esteroide tópico.
En la consulta, a los tres meses, la paciente refirió cefalea, visión borrosa y disminución de la visión, lo que le dificultaba sus tareas diarias. Al examen físico presentó una agudeza visual sin corrección de 0,5 el en ojo derecho y de 0,1 en el izquierdo.
Refracción dinámica
OD: -1,00esf -0,50cilx95° 0,6
OI: -2,00esf -0,50cilx15° 0,3
En la lámpara de hendidura se observó un haze de grado 2 en el ojo derecho y de grado 3 en el ojo izquierdo. Se continuó tratamiento intensivo esteroideo tópico y fue reevaluada mensualmente a los cuatro, cinco y seis meses para valorar su evolución. El ojo derecho mejoró paulatinamente la opacidad corneal, en el izquierdo se mantuvo la complicación a pesar del tratamiento.
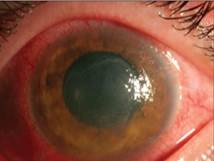
En la consulta, a los seis meses, la agudeza visual sin corrección del ojo derecho fue de 0,7 y una agudeza visual mejor corregida con un cilindro de -0,50 que alcanzaba 0,8 de visión. El ojo izquierdo continuó con visión de 0,1 y la refracción no había variado. La biomicroscopía del segmento anterior mostró aún el haze grado 3. Se le realizó una topografía corneal: el ojo derecho reveló un patrón oval y el izquierdo un patrón de astigmatismo irregular. La paquimetría fue de 480 y de 456 para cada ojo, respectivamente. Se mantuvo el tratamiento antes mencionado pero los síntomas referidos no mejoraron. Se reevaluó al año y tres meses y, en el ojo derecho, había desaparecido el haze, con una visión sin corrección de 0,9 pero, en el ojo izquierdo, continuó la visión muy disminuida y, como es el ojo dominante, trajo consigo que aumentara el disconfort referido por la paciente (Figura 1).
Se decidió realizarle una PTK con mitomicina C del ojo izquierdo para tratar de eliminar o al menos disminuir el haze.
A los tres meses de la PTK la paciente refirió haber mejorado su calidad visual notablemente: ya no presentaba visión borrosa y realizaba sus tareas diarias sin dificultad.
AVMC
OD: -0,75esf -0,50cilx95° 0,9
OI: -1,00esf -0,50cilx15° 0,6
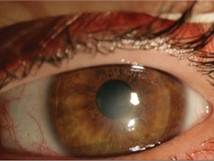
En la lámpara de hendidura se observó un haze grado 1 en el ojo izquierdo (Figura 2).
Paquimetría: 476 ojo derecho y 450 ojo izquierdo, con un patrón topográfico oval en ambos ojos.
Fue evaluada nuevamente a los seis meses, después de la PTK, y no se observaron otras modificaciones; la paciente refirió sentirse bien. Se había logrado mejorar la complicación, desaparecer los síntomas y cumplir sus expectativas.
DISCUSIÓN
Con el uso de la técnica adecuada de aplicación de la PTK, de modo que pueda ser aprovechada la precisión de la ablación proporcionada por el láser de excimer, se debe conseguir al final del procedimiento una superficie corneal regular, que no genere una gran reacción cicatricial y que actúe como sustrato adecuado para promover la correcta adherencia del epitelio. De este modo la córnea gana en calidad como superficie óptica, en transparencia, en ser menos reactiva cicatricialmente y en poseer un epitelio más adherente.6-9
La PTK es efectiva y suficiente para conseguir un resultado satisfactorio de las alteraciones superficiales de la córnea, entre ellas el haze. Los resultados de este trabajo coinciden con los del estudio realizado por Costa Villa pues en los tres pacientes intervenidos tanto la AVMC como la calidad visual mejoraron de manera significativa a los tres meses post tratamiento. No se evidenció nueva proliferación fibroblástica secundaria a PTK durante el período estudiado.10
En un estudio realizado en pacientes con otras enfermedades que alteran la superficie corneal (distrofia macular) Yuksel demuestra la efectividad de este tratamiento.11
Gáster planteó que en el queratocono avanzado es efectiva la realización de PTK12 y Cleary en su estudio demostró la predictibilidad de su uso en alteraciones de la superficie corneal.13
Macías Rodríguez realizó PTK en pacientes con síndrome de erosión corneal recidivante, con resultados satisfactorios en un 88,2% de los ojos estudiados y solo en dos ojos se observó recidiva.14
La evolución de la queratectomía fototerapéutica ha incorporado al interés primario de retirar tejido corneal alterado otros objetivos más complejos como son los de obtener una superficie ópticamente más regular e incrementar la salud de la superficie ocular externa.14
El tratamiento de PTK asociado a mitomicina C resultó efectivo y suficiente para conseguir un resultado satisfactorio en la paciente tanto en calidad visual como en agudeza visual mejor corregida.