INTRODUCCIÓN
Las fracturas de la meseta tibial representan el uno por ciento del total de fracturas y se eleva hasta el ocho por ciento en edades avanzadas.1,2 El tratamiento de estas fracturas es controvertido y ha sido fuente de continuos debates en la literatura de la especialidad durante muchos años. Antiguamente las opciones de tratamiento quedaban reducidas a la inmovilización, la tracción o la reducción y la fijación a cielo abierto.3 Más recientemente algunos estudios promocionaron la utilización de técnicas de reducción y de fijación percutánea de estas fracturas, lo que disminuía el traumatismo quirúrgico, pero no poseía la capacidad para observar directamente la articulación.3,4 Este aspecto se mejoró con la utilización del artroscopio, capaz no solo de explorar directamente la superficie articular de la tibia, sino también de realizar una evaluación más completa de las lesiones concomitantes.4-6
Además de esta función exploradora o diagnóstica, la técnica artroscópica presenta la ventaja de poder actuar quirúrgicamente, lo que la convierte en una herramienta terapéutica imprescindible en el tratamiento de las lesiones articulares.
El fin principal del tratamiento de las fracturas de la meseta tibial es conseguir una restauración anatómica de las superficies articulares y lograr una estabilización rígida que permita una movilización lo más temprana posible de las articulaciones comprometidas para minimizar las complicaciones.7
La estabilización asistida por artroscopia en el tratamiento de estas fracturas permite conseguir los fines del tratamiento quirúrgico con una menor morbilidad y mayor facilidad exploratoria que con las técnicas abiertas, más susceptibles a las complicaciones.8,9
Las fracturas de los platillos tibiales pueden ser consideradas de bajo o alto grado según el compromiso articular y la complejidad de la lesión. Las de bajo grado, según la clasificación de Schatzker, son los tipos del I al III y son las más factibles de ser tratadas por artroscopia y mínimo acceso.10,11
El Servicio de Ortopedia del Hospital “Mártires del 9 de Abril” cuenta, desde hace años, con la posibilidad de realizar artroscopias, por lo que los autores se proponen intervenir este tipo de lesiones con asistencia artroscópica y realizar la osteosíntesis por mínimo acceso; presentar los resultados y las experiencias es el objeto del presente artículo.
MÉTODOS
Se realizó un estudio retrospectivo descriptivo en 18 pacientes que presentaron fractura del platillo tibial externo tipos grados I, II y III de la clasificación de Schatzker12 y que fueron atendidos en el Hospital Provincial General Universitario “Mártires del 9 de Abril” de la Ciudad de Sagua la Grande, de la Provincia de Villa Clara, en el período comprendido entre el 1ro de enero de 2013 y el 31 de diciembre de 2019.
Para la selección de los pacientes se utilizaron los siguientes criterios:
Criterios de inclusión:
Fracturas de la meseta tibial externa que corresponden a los tipos I, II y III de la clasificación de Schatzker
Pacientes que dieron su consentimiento informado para someterse a la intervención.
Criterios de exclusión:
Criterios de salida:
Pacientes que incumplieron el protocolo de tratamiento
Pacientes que abandonaron o se trasladaron a otras instituciones para continuar tratamiento.
Se realizó la recogida de variables como la edad, el sexo, el miembro lesionado, el tipo de fractura y la demora en el tratamiento para la evaluación preoperatoria, el tiempo de inmovilización, el apoyo y las complicaciones para la evaluación postoperatoria. Todos estos datos fueron plasmados en un modelo de recogida y búsqueda de datos y se le aplicaron pruebas no paramétricas de significación estadísticas; se utilizó el programa Excel de Windows 2010®.
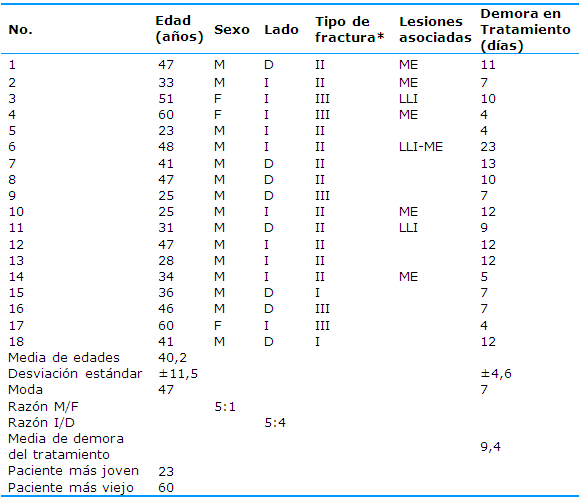
La clasificación utilizada para la determinación del tipo de fractura fue la de Schatzker por estar protocolizada en el servicio para estas lesiones y para definir el tipo del I al III, que corresponden al platillo externo y se consideran de bajo grado, a las que es más factible el procedimiento de osteosíntesis percutánea con asistencia artroscópica.11,12
Técnica quirúrgica
Durante el procedimiento quirúrgico los pacientes, previa anestesia espinal, se colocan en posición supina. Antes de proceder a la artroscopia se realizaron una evaluación clínica de la rodilla y un nuevo control radioscópico mediante un intensificador de imágenes marca Toshiba®. Inicialmente se realizó una exploración artroscópica por los portales clásicos antero medial y antero lateral con un artroscopio de la marca Karl Stork®, lo que permitió el drenaje del hematoma intraarticular, el lavado articular amplio, remover cuerpos libres, inspeccionar la superficie articular y diagnosticar lesiones meniscales o de ligamentos concomitantes. Posteriormente se realizó la reducción de la fractura con control artroscópico y radioscópico. En los pacientes con hundimiento articular tipo II o III de Schatzker se utilizó un compás artroscópico con un alambre de Kirschner guía para ubicar el sitio central de la depresión y hacer una ventana metafisaria antero medial o lateral, según preferencia, con broca de 8 o 10mm; a continuación se eleva la depresión de la superficie articular con un impactor canulado que se pasa por el interior del alambre de Kirschner y, posteriormente, se colocó un injerto esponjoso en el trayecto del túnel si fuera necesario. Finalmente, se realizó la osteosíntesis percutánea de la fractura con bulón de Webb, tornillos de esponjosa AO de 6,5mm o canulados de Herbert de 6,5mm según las necesidades para el sostén del platillo tibial externo.4 Las lesiones intraarticulares asociadas fueron tratadas artroscópicamente luego de la fijación de la fractura. En el postoperatorio se indicó una inmovilización con férula de rodilla con 5 grados de flexión durante cuatro semanas y muletas sin apoyo con fisioterapia durante seis semanas, el apoyo del miembro comienza a partir de la 10 a la 12 semana.
Cafruni VM. y colaboradores12 utilizan los criterios de Rasmussen para la evaluación de los resultados en el tratamiento de las fracturas de la meseta tibial, criterio al que este estudio se adhiere.
RESULTADOS
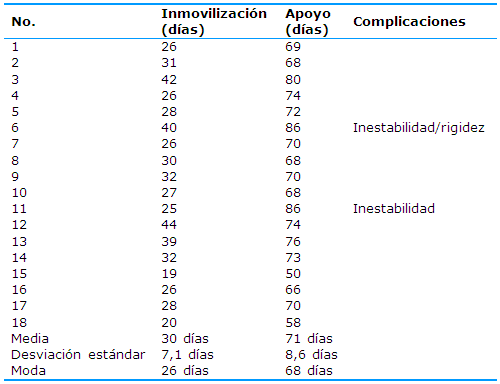
En la Tabla 1 se exponen los 18 casos que fueron intervenidos con estabilización por mínimo acceso asistida por artroscopia para el tratamiento de las fracturas del platillo tibial externo. El tratamiento se efectuó con una demora media de 9,38 días (rango de cuatro a 23). El sexo predominante fue el masculino (15 pacientes) y edad media de 41,4 años (rango de 23 a 60). No hubo predominio de lado en la localización de las lesiones. La fractura tipo II se presentó en 11 casos (61,1%) y es la más frecuente de la casuística evaluada, la lesión del ligamento colateral interno se comprobó en tres pacientes y en seis existía rotura meniscal asociada.
Tabla 1 Evaluación preoperatoria
*Clasificación de Schatzker J.
ME: menisco externo, LLI: ligamento lateral interno, M/F: masculino/femenino, I/D: izquierda/derecha
La mayoría de los pacientes fueron rehabilitados desde el día siguiente de la operación con ejercicios isométricos y se inmovilizaron durante tres o cuatro semanas para facilitar el tratamiento del dolor, la cicatrización de los tejidos blandos y la formación de un callo primario que aumente el sostén de la fractura ya reducida y evite posible pérdida de la fijación ocasionada por accidentes o la acción muscular. Se mantuvo sin apoyo el miembro afecto hasta aproximadamente entre ocho a 12 semanas, lo que depende del tipo de fractura y de las lesiones asociadas (Tabla 2). Las complicaciones estuvieron dadas por dos casos de inestabilidad postoperatoria del ligamento colateral interno, uno con rigidez a la flexión por encima de 100 grados.
La valoración final de los resultados se realizó, como mínimo, al cabo de los seis meses de la intervención (media de seguimiento 29,3 meses).
Los resultados según la escala de evaluación funcional de Rasmussen fueron evaluados como excelentes y buenos (17, 94,3%) y el caso evaluado regular corresponde con el que presentó la lesión con inestabilidad residual del ligamento lateral interno y rigidez en flexión superior a los 100 grados; no se informó ningún caso con malos resultados (Tabla 3).
DISCUSIÓN
El resultado ideal del tratamiento de las fracturas de la meseta tibial sería su restauración anatómica con fijación rígida y estable que permita una movilización articular precoz. Como se ha publicado12 la restitución anatómica de la superficie articular ayuda a prevenir la rigidez y retrasa los cambios degenerativos en las fracturas intraarticulares. También parece demostrado que la movilización precoz es un factor favorecedor de la cicatrización del tejido cartilaginoso, aunque el factor pronóstico más importante en estas fracturas es la calidad de la reducción.13 Los fragmentos hundidos no se pueden reponer con maniobras indirectas (reducción cerrada), pero tampoco las técnicas abiertas garantizan una reducción anatómica pues se hace difícil la visualización articular, cuestión esta que con la utilización de la artroscopia permite no solo visualizar el foco sino las lesiones asociadas.14-16
El método de fijación percutáneo con mínimo acceso asistido por visión artroscópica de la articulación permite solucionar muchos de estos problemas. Las vías de acceso a la articulación son minúsculas, sin lesionar cápsulas, meniscos o ligamentos, lo que permite que la rehabilitación precoz sea más confortable para el paciente.
La reducción de la fractura se hace indirectamente, a distancia; por tanto, sin comprometer la viabilidad de los fragmentos. La técnica artroscópica permite visualizar, de forma adecuada, toda la articulación, algo que permite extirpar fragmentos osteocondrales o condrales sueltos, limpiar los restos de hematoma articular y realizar el tratamiento adecuado de las lesiones meniscales que, con tanta frecuencia, se asocian a estas fracturas.13-16 En la serie la actuación quirúrgica sobre los meniscos fue necesaria en la tercera parte de los casos y se utilizó la técnica de meniscectomía parcial en todos los pacientes.
La mayor parte de los autores coinciden en señalar que la fijación percutánea con tornillos es suficiente para estabilizar adecuadamente las fracturas que afectan al platillo tibial externo;13-15) sin embargo, cuando la conminución fracturaria es importante, la reducción es difícil y, a veces, imposible, ya sea con visión artroscópica o con cirugía abierta, por lo que se piensa que, en estos casos, el Especialista en Cirugía debe emplear la técnica que le resulte más cómoda.
A pesar de que el tratamiento artroscópico de las fracturas de la meseta tibial es beneficioso existen algunos tipos de esta fractura en los que no está indicado; es necesario un análisis detallado de cada fractura antes de realizar la técnica. Estos procedimientos no son empleados en los tipos IV, V y VI de Schatzker por ser estas fracturas más complejas y porque requieren una fijación, en muchos casos con láminas de soporte.11,15,16
En esta serie no se encontraron complicaciones quirúrgicas, excepto en dos casos con inestabilidad ligamentosa y una rigidez parcial a más de 100 grados de flexión, coincidentemente el paciente que más tiempo tardó en la realización del procedimiento quirúrgico. A pesar de que el síndrome compartimental y la trombosis venosa secundarios a la artroscopia para fracturas de platillo tibial han sido descrito por algunos autores,10,12 otros no han tenido casos en sus series,13 eventualidad que no aparece en este estudio.
Hay que tener en cuenta la eventualidad del síndrome compartimental, por lo que durante la realización de la técnica artroscópica conviene palpar periódicamente la tensión en los distintos compartimentos de la zona proximal de la pierna. Puede ayudar también, para evitar esta temible complicación, no utilizar bombas de presión para los fluidos intraarticulares, minimizar el tiempo artroscópico, ser cuidadoso en las maniobras de movilización de la rodilla y realizar la ventana ósea para elevar los fragmentos porque esta actuaría como una válvula de escape para el líquido intraarticular.
CONCLUSIONES
La fijación percutánea con tornillos, bajo control artroscópico, es una opción terapéutica de primer orden en el tratamiento de algunos tipos de fracturas de la meseta tibial (I, II y III de Schatzker). Brinda mejor visualización y tratamiento de lesiones asociadas, un comienzo precoz de la rehabilitación y pocas complicaciones, lo que acorta de forma significativa la duración del proceso de recuperación.